Чума вирус легочная
Чума (pestis) — острая инфекционная болезнь, характеризующаяся выраженной интоксикацией и поражением лимфатических узлов, легких и других органов и систем; относится к карантинным инфекциям.
Чума вирус
Возбудитель — чумная палочка (Yersinia pestis), неподвижная, неотрицательная, с биполярным окрашиванием; нестойкая вне организма; дезинфицирующие препараты, кипячение, антибиотики оказывают на нее губительное действие.pestis), неподвижная, неотрицательная, с биполярным окрашиванием; нестойкая вне организма; дезинфицирующие препараты, кипячение, антибиотики оказывают на нее губительное действие.
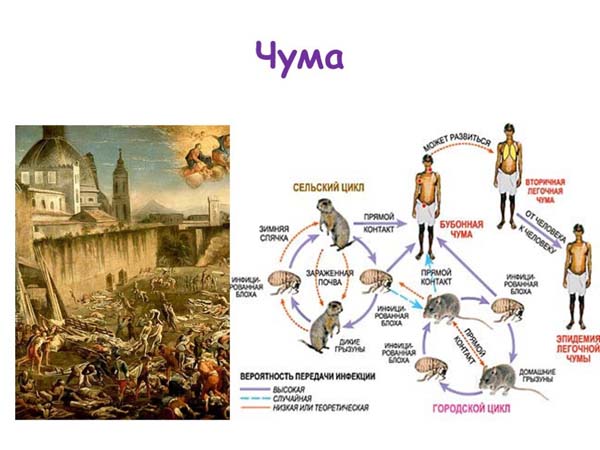
Эпидемиология. Различают природные, синантропные и антропонозные очаги чумы. В природных очагах основными источниками и резервуарами возбудителя инфекции являются грызуны (ок. 200 видов). Наибольшее значение из них имеют суслики и песчанки. Возможно заражение от мышевидных грызунов (особенно в период массового их размножения), сурков и зайцеобразных. В синантропных очагах источником и резервуаром возбудителя инфекции служат крысы (серая и черная), реже домовые мыши, кошки и верблюды. Синантропные очаги возникают в населенных пунктах, чаще в городах, особенно портовых. Антропонозные очаги Чумы появляются там, где источником возбудителя инфекции становится человек, больной первичной или вторичной легочной Ч. Существует также опасность заражения Чумой при контакте с трупом умершего от чумы (при обмывании трупов, во время погребальных ритуалов). При септической форме Чумы возможна передача возбудителей переносчиками — блохами различных видов.
Заражение человека происходит трансмиссивным путем (при укусе зараженной блохой); контактным (при снятии шкурок с зараженных Ч. промысловых грызунов, зайцев, при разделке туши забитого больного верблюда, при соприкосновении с предметами домашнего обихода, загрязненными выделениями больного, содержащими возбудителей); пищевым (при употреблении в пищу продуктов, содержащих возбудителей Чумы, напр., недостаточно термически обработанного мяса болевших Чумаойверблюдов). Особую опасность представляют больные легочной формой Ч. люди, от к-рых возбудитель может передаваться воздушно-капельным путем. Восприимчивость людей к Ч. высокая.
Иммунитет после перенесенной болезни стойкий.
Чума Клиническая картина
Инкубационный период колеблется от нескольких часов до 6 сут., у вакцинированных иногда затягивается до 8—10 сут. и более. Различают бубонную (кожно-бубонную), легочную и септическую формы чумы. При всех формах начало обычно внезапное: появляются сильный озноб, головная боль, мышечные боли и чувство разбитости, температура тела повышается до 39—40°. Больные беспокойны, суетливы. Лицо гиперемирова-но, выражен конъюнктивит, глаза лихорадочно блестят, язык обложен густым белым налетом (меловой), отечен, нередко возникает его тремор, что делает речь невнятной. При тяжелом течении отмечается цианоз, на лице появляется выражение страдания и ужаса, его черты заостряются. Развиваются бессонница, бред, галлюцинации, тахикардия, аритмия, резкое падение АД, одышка. На коже часто появляются геморрагические или пустулезные высыпания; иногда на месте проникновения возбудителя происходят последовательные изменения в виде пятна, папулы, везикулы, пустулы. Последняя болезненна, вскоре вскрывается, и образуется медленно заживающая язва.
Бубонная чума
При наиболее часто встречающейся бубонной чуме с первого дня болезни ощущается сильная боль на месте развивающегося бубона, что заставляет больного принимать вынужденное положение. Лимф, узел резко болезнен, постепенно увеличивается, контуры бубона нечеткие, отсутствует лимфангиит. Кожа над ним приобретает багрово-синюшную окраску. На 6-8 дни болезни бубон вскрывается, образуется медленно заживающая язва. Чаще наблюдаются паховые и бедренные бубоны. Возможно возникновение вторичных бубонов в различных лимф, узлах. Вторичные бубоны обычно не нагнаиваются. Реже не происходит нагноения в первичных бубонах. Легочная Ч. протекает наиболее тяжело и опасна для окружающих. Она может развиваться первично или как осложнение других форм. Интоксикация резко выражена, отмечаются резкая боль в груди, кашель с кровянистой мокротой. Через 2—3 дня развиваются легочно-сердечная недостаточность (см. Легочное сердце), кома. Септическая Чума по тяжести течения близка к легочной Чуме. Помимо резко выраженной интоксикации характерны массивные кровоизлияния на коже и слизистых оболочках и различного рода кровотечения (желудочно-кишечное, легочное, почечное, маточное). Иногда при Ч. преобладает поражение жел.-киш. тракта, наблюдаются рвота, боли в животе, частый стул, жидкие испражнения, в к-рых содержатся слизь и кровь.
Осложнения: гнойный менингит, вызванный чумной палочкой; присоединение вторичной гнойной инфекции — пневмонии, пиелонефрита, отита и др.
Диагноз устанавливают на основании клин, картины, данных эпидемиол. анамнеза (пребывание на территории природного очага, контакт с грызунами, укусы эктопаразитов и др.) и результатов лабораторных исследований. Наибольшее значение имеет выделение чумной палочки в материале от больного (отделяемое или пунктат бубона, кровь, мазок из носоглотки, мокрота и др.).
Дифференциальный диагноз чаще проводят с туляремией.
Лечение. Больных немедленно изолируют и госпитализируют (см. Изоляция инфекционных больных). Внутримышечно вводят стрептомицин по 0,5—1 г 3 раза в сутки или препараты тетрациклина (1,5—2 г в сутки и более); проводят дезинтоксика-ционную терапию (5% р-р глюкозы с аскорбиновой кислотой, изотонический раствор хлорида натрия, реополиглюкин); вводят строфантин, сульфокамфокаин, викасол и др.
Прогноз. При своевременно начатом лечении летальность удается снизить до 5— 10%.
Профилактика. Мероприятия проводятся в двух основных направлениях: наблюдение за состоянием природных очагов Чумаыи предупреждение возможного заноса Чумаы из других стран. Эпидемиол. наблюдение в природных очагах Ч. включает систематическое обследование территории сотрудниками противочумных учреждений с целью обнаружения заболеваний среди грызунов и истребления грызунов. Норы грызунов обрабатывают дезинсицирующими средствами. На территории природных очагов постоянно проводятся меры по гиг. воспитанию населения, популяризации, разъяснение мер, исключающих заражение чумой. По эпидемическим показаниям проводится специфическая профилактика живой вакциной (см: Иммунизация).
Особое значение в профилактике Чумы имеет раннее выявление первых случаев заболевания людей. При подозрении на заболевание Чумаой необходимо немедленно сообщить об этом в вышестоящие органы здравоохранения и быстро приступить к развертыванию противоэпидемических' мероприятий. Лиц, подозрительных на заболевание Ч., немедленно изолируют и госпитализируют. Лиц, бывших в контакте с больным, зараженными вещами, трупом, изолируют на 6 дней; контактировавших с больными легочной формой Ч. размещают индивидуально. За изолированными лицами проводят мед. наблюдение с ежедневной термометрией. Этим лицам, а также обслуживающему медперсоналу проводят экстренную профилактику стрептомицином (вводят внутримышечно по 0,5 г 2 раза в сутки) или хлортетрациклином (окситетрациклином) — внутрь по 0,5 г 3 раза в сутки в течение 5 дней. Весь медперсонал, обслуживающий больных, работает в полном противочумном костюме (пижама или комбинезон, противочумный халат, капюшон или большая косынка, ватно-марлевая маска либо респиратор или противогаз, защитные очки, сапоги, носки или чулки, шапочка, резиновые перчатки и полотенце), после окончания работы проходит полную санитарную обработку. Живет медперсонал в специально выделенном помещении и находится под систематическим врачебным контролем.
В очаге организуют наблюдение за состоянием здоровья населения. Всех лихорадящих больных госпитализируют для исключения заболевания Чумой. Проводят ограничительные (карантинные) мероприятия (см. Карантин), направленные на предупреждение распространения инфекции за пределы очага. Осуществляют текущую и заключительную дезинфекцию, дератизацию и дезинсекцию как в полевых условиях, так и в населенном пункте (по показаниям).
