Экзема лечение фото
Экзема - воспаление поверхностных слоев кожи нервно-аллергического характера, возникающее в ответ на воздействие внешних или внутренних раздражителей, отличающееся полиморфизмом сыпи, зудом и длительным рецидивирующим течением.
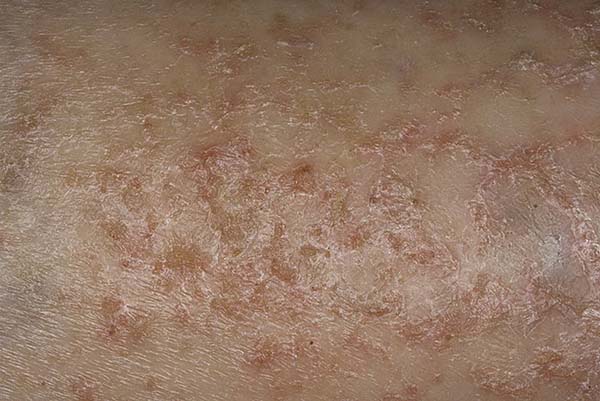
Этиология неизвестна.Патогенез: поливалентная (реже моновалентная) сенсибилизация кожи, в результате которой она неадекватно реагирует на различные экзогенные и эндогенные воздействия. Сенсибилизации способствуют стрессовые переживания, эндокринопатии, болезни желудочно-кишечного тракта, печени, а также микозы стоп, хронические пиококковые процессы и аллергические заболевания. В детском возрасте экзема патогенетически связана с экссудативным диатезом.
Клиническая картина. Экзема наблюдается в любом возрасте, на любом участке кожного покрова (чаще на лице и верхних конечностях). Различают истинную, микробную, себорейную и профессиональную экзему.
Истинная экзема протекает остро, подостро и хронически. Острая экзема характеризуется яркой отечной эритемой с множественными мельчайшими пузырьками, при вскрытии которых образуются точечные эрозии с обильным мокнутием, образованием корок и чешуек. Субъективно -жжение и зуд. Продолжительность острой экземы 1,5-2 мес. При подостром течении воспалительные явления менее выражены:
окраска очагов становится синюшно-розовой, отечность и мокнутие умеренные, стихают жжение и зуд; присоединяется инфильтрация. Продолжительность процесса -до полугода. При хроническом течении в клинической картине преобладает инфильтрация кожи; пузырьки и мокнущие эрозии обнаруживаются с трудом, субъективно-зуд. Течение неопределенно долгое, рецидивирующее.
Разновидностью истинной экземы является дисгидротическая экзема, которая локализуется на ладонях и подошвах и проявляется обильными, местами сливающимися в сплошные очаги пузырьками и многокамерными пузырями с плотной покрышкой, при вскрытии которых обнажаются мокнущие участки, окаймленные бахромкой рогового слоя.
Микробная экзема, в патогенезе которой значительную роль играет сенсибилизация к микроорганизмам (обычно пиококкам), отличается асимметричным расположением, чаще на конечностях, округлыми очертаниями, четкими границами отслаивающегося рогового слоя, наличием гнойничков и нередкой приуроченностью к свищам, длительно незаживающим ранам, трофическим язвам (паратравматическая экзема).
Себорейная экзема патогенетически связана с себореей. Встречается в грудном возрасте и после пубертатного периода. Локализуется на волосистой части головы, за ушными раковинами, налицо, в области грудины и между лопатками.
Ее своеобразными особенностями являются желтоватая окраска, наслоение жирных чешуек, отсутствие выраженного мокнутия, нерезкая инфильтрация, склонность очагов к регрессу в центре с одновременным ростом по периферии.
Профессиональная экзема, морфологически сходная с истинной, поражает открытые участки кожи (кисти, предплечья, шею и лицо), которые в первую очередь подвергаются в условиях производства вредному воздействию химических раздражителей, и имеет не столь упорное течение, так как сенсибилизация при ней носит не поливалентный, а моновалентный характер. С диагностической целью используют аллергические кожные пробы.
Лечение сводится с выявлению и устранению раздражающего фактора, терапии сопутствующих заболеваний. Следует максимально щадить кожу, особенно пораженных участков, от местного раздражения. Диета при обострениях преимущественно молочно-растительная. Назначают антигистаминные и седативные средства, в том числе транквилизаторы. При острых явлениях, сопровождающихся отечностью и мокнутием, -диуретики, препараты кальция, аскорбиновая кислота и рутин. Местно - при отечности и мокнутии примочки из растворов риванола, фурацилина; по их устранении-пасты (2-5% борно-нафталановая, борно-дегтярная и др. ), затем мази (серные, нафталановые, дегтярные); при резкой инфильтрации - тепловые процедуры. На всех этапах широко показаны кортикостероидные мази (при пиококковых осложнениях - комбинированные с антимикробными компонентами). При упорных отграниченных очагах, особенно дисгидротической экземы, - сверхмягкие рентгеновские лучи. Распространенные формы с упорным течением требуют назначения кортикостероидов внутрь. Тяжело протекающие формы подлежат лечению в стационаре с последующей курортотерапией.
Профилактика, прогноз. Коррекция нейрогенных отклонений и сопутствующих заболеваний, особенно микозов стоп и пиококковых поражений; своевременное лечение экссудативного диатеза и себорейных состояний; исключение контакта с химическими раздражителями на производстве (трудоустройство) и в быту. Прогноз истинной экземы в отношении полного излечения сомнителен, других форм - более благоприятен.
Краткая медицинская энциклопедия
Экзема (eczema; греч. ekzema высыпание на коже) — хроническое воспалительное заболевание кожи, характеризующееся эритематозно-везикулезными зудящими высыпаниями. Возникает остро, затем принимает хрон. течение со склонностью к рецидивам. Изменения, предшествующие развитию на коже экзематозного процесса, могут наступать вследствие нарушений функций ц. н. с. (напр., под влиянием тяжелых психических переживаний) или в результате воздействия на кожу разнообразных внешних факторов. Причиной функциональных изменений кожи могут быть также заболевания внутренних органов (холецистит, холангит и др.). В ряде случаев развитию Э. способствуют нарушения функции желез внутренней секреции.
Различают следующие основные формы Э.: истинную, профессиональную, микробную и себорейную. Истинная Э. в остром периоде * характеризуется высыпанием на эритематозной, слегка отечной коже мельчайших пузырьков (так наз. микровезикул). Быстро вскрываясь, пузырьки образуют большое количество мелких точечных эрозий с каплями серозного экссудата наподобие росы (острая мокнущая Э.). По мере стихания процесса количество вновь образующихся пузырьков уменьшается, и на поверхности пораженного участка наряду с пузырьками выявляется мелкое отрубевидное шелушение. Часть пузырьков, не вскрываясь, подсыхает, образуя корочки. Ввиду того, что Экзема развивается толчкообразно, все элементы (эритема, пузырьки, эрозии, корочки и чешуйки) обычно наблюдаются на пораженном участке одновременно, обусловливая один из наиболее характерных признаков Э. — полиморфизм сыпи. Постепенно Э. приобретает хрон. течение, что выражается уплотнением (инфильтрацией) пораженного участка кожи и усилением кожного рисунка (лихенификацией). Окраска кожи принимает все более выраженный застойный оттенок. На поверхности пораженного участка преобладает шелушение, наряду с этим наблюдаются, хотя и значительно меньше, чем в остром периоде, высыпание пузырьков, образование мелких точечных эрозий и корочек. Обострения характеризуются вновь наступающей активной гиперемией, высыпанием микровезикул и мокнутием, усиливающимся кожным зудом. Очаги Э. имеют различную величину, контуры их большей частью без четких границ, реже резко очерчены. Наиболее частая начальная локализация Э. — кожа тыла кистей (цветн. вклейка) и лица. Сравнительно редко Э. ограничивается одним очагом. Процесс обычно распространяется на другие, прежде всего симметричные, участки, иногда на все тело. Нередко Э. осложняется гнойной инфекцией, что выражается образованием на поверхности очага рыхлых корок медовожелтого или зеленого цвета (так наз. импе-тигинизированная экзема).
Вариантом истинной Э. является дисгидротическая Э., к-рая локализуется на коже ладоней и подошв. Характерной особенностью ее является появление на фоне слабо выраженной воспалительной инфильтрации кожи плотных, величиной с мелкую горошину многокамерных пузырьков, напоминающих разваренные саговые зерна, к-рые последовательно вскрываются с образованием эрозий или подсыхают, формируя пластинчатые, желтоватого цвета чешуйки и корочки. Очаги поражения резко ограничены. Постепенно увеличиваясь в размерах, они могут перейти на тыл кисти или стопы, где воспалительный процесс принимает типичную для истинной Э. клин, картину.
Профессиональная (контактная) Э. чаще наблюдается при повышенной чувствительности к различным, особенно химическим, раздражителям, к-рые могут встречаться на производстве (смолы, красители, лаки и др.). Процесс в большинстве случаев локализуется на коже тыла кистей, предплечий, лица, где вначале появляются эритематозноотечные, нередко мокнущие очаги, напоминающие истинную Э. (при хрон. течении). При устранении контакта с аллергизирую-щим фактором профессиональная Э. регрессирует.
Микробная Э. развивается в результате раздражения и вторичной экзематизации различных, чаще поверхностных пиодермий. Очаги поражения имеют различные очертания, резко ограничены, покрыты корками, под к-рыми обнаруживается мокнутие, а по периферии — отслаивающаяся каемка рогового слоя эпидермиса. Наиболее часто они локализуются на нижних конечностях (цветн. вклейка), тыле кистей, лице. Процесс нередко носит асимметричный характер. Себорейная Э. (эта форма признается не всеми дерматологами) характеризуется появлением на коже волосистой части головы, лица, шеи, груди, межцу лопатками участков Э. различной величины, покрытых жирными чешуйками.
Абортивной формой Э. является экзема-тид, характеризующийся множественными, реже одиночными, зудящими эритематозными шелушащимися пятнами овальных и круглых очертаний различной величины. При их раздражении возникает капельное мокнутие. Эти высыпания могут появиться после ангины, острых респираторных (в т. ч. гриппа) и острых кишечных заболеваний.
У детей, страдающих экссудативно-катаральным диатезом, нередко развивается Э., к-рая наиболее часто локализуется на коже лица (цветн. вклейка), волосистой части головы и сопровождается выраженной экссудацией, сильным зудом. В клин, картине детской Э. нередко одновременно наблюдаются признаки истинной, микробной и себорейной экземы.
Больным Э. назначают седативные средства, внутривенные вливания 10% р-ра хлорида кальция, 30% р-ра тиосульфата натрия и др. В остром периоде, при наличии резкого мокнутия и отека, показаны холодные, часто сменяемые примочки или влажные высыхающие повязки из вяжущих растворов (свинцовая вода, 1% р-р резорцина и др.); в подостром периоде, при незначительном мокнутии и превалировании шелушения — нафталанная или ихтиоловая (2-5%) пасты, мази и кремы с кортикостероидами. При хрон. течении процесса и наличии выраженной инфильтрации пораженных участков кожи применяют кератопластические средства (препараты дегтя, нафталанную пасту в постепенно возрастающей концентрации от 2—5 до 10—25%). Рекомендуются продолжительный сон (назначение небольших доз снотворных препаратов), электросон, гипноз, сан.-кур. лечение. Если Э. сочетается с каким-либо другим заболеванием, одновременно проводят соответствующее лечение. При распространенной острой мокнущей Э., не поддающейся обычному лечению, можно провести под контролем врача лечение кортикостероидными гормонами. При профессиональной Э. необходимо устранить контакт с раздражающим фактором. При микробной Э. лечение дополняют антибактериальной Терапией. Важна санация очагов хрон. инфекции. Очаги экзематида обрабатывают 1—2% спиртовым р-ром бриллиантового зеленого, метиленового синего, кортикостероидными мазями, содержащими антибактериальные средства (лоринден С и др.). Больные Э. должны находиться под диспансерным наблюдением.
Прогноз для жизни благоприятный, прогноз в отношении выздоровления зависит от возможности устранения причин, вызвавших изменение реактивности кожи.
Профилактика заключается в выявлении и устранении факторов, способствующих возникновению Э., своевременном и рациональном лечении дерматитов, пиодермии.
Экзема фитотерапия
Экзема - (см. также «Неинфекционные дерматиты»).
Эфирные масла: бергамота, герани, можжевельника, лаванды, пачули, розы, сандала, иланг-иланга, фенхеля, иссопа.
Способы применения: ванны, смазывания массажным кремом пораженной области (после проведения пробы на аллергию).
Массажное масло для сухой экземы: к 50 мл растительного масла добавьте по 5 капель эфирных масел бергамота, герани, сандала, лаванды.
Массажное масло для мокнущей экземы: к 50 мл растительного масла добавьте по 5 капель эфирных масел пачули, иссопа и розы.Для ванны при сухой экземе рекомендуется также смесь эфирных масел иланг-иланга и лаванды.
