Сифилис симптомы фото
Сифилис симптомы фото признаки анализ крови лечится стадии у мужчин женщин половой бытовой пути заражения проявления вторичный тест
Cодержание:
-
I История сифилиса
-
VII. Клиника и диагностика приобретенного сифи
Сифилис (syphilis, lues, lues venerea), хронич. инфекционное заболевание, вызываемое бледной спирохетой; передаваясь преимущественно половым путем, оно является одним из важнейших заболеваний в группе т. н. венерических болезней (см.).
-
I. История сифилиса.
Значительное распространение С. во всем мире и тяжелые последствия, причиняемые им как отдельным индивидуумам, так и обществу, побуждали многих историков медицины к изучению вопроса о времени возникновения С. в Европе. Это изучение истории С. разбило историков медицины на два лагеря: приверженцев его существования среди народов Европы в самые древние времена и т. н. «американистов», считавших, что сифилис появился в Европе лишь после открытия Америки. Защитниками первого предположения являлись среди целого ряда других авторов Гензлер, Прокш, Зуд-гоф (Hensler, Proksch, Sudhoff). По их мнению описываемые Гиппократом нарывы и язвы во рту, гортани, алопеции, воспаления глаз, кон-дилемы в области половых органов и т. д. могут быть признаны за проявления сифилиса. Прокш в своей «Истории венерических болезней» отмечает как доказательство того, что Гиппократ имел в виду именно С., последовательность в описании патол. явлений. Причинная связь между поражениями носа и заболеваниями половых органов упоминается Диоско-ридом, Галеном, Павлом Эгинским, Цельсом, хотя прямые причины дефектов носа не указываются ни Цельсом ни Сусрутой (Susru-ta). Точно так же как доказательства приводятся анат. находки: череп ребенка, найденный Парро (Parrot), и знаменитый скелет Solu-tr6. Однако Вирхов утверждал, что он не знает ни одного случая С. костей, который относился бы к периоду, предшествовавшему первой и достаточно хорошо изученной его эпидемии в Европе в конце 15 в. Наконец отдельными авторами (Зудгоф) приводятся документы, на основании к-рых они судят о существовании С. в Европе ранее конца 15 века: сюда относится изданный якобы в 1493 г. эдикт короля Максимилиана I германского о богохульстве, караемом сифилисом; протокол судебного заседания в Дижоне в 1463 году о заражении инфекционной б-нью и Ordonnances des rois de France от 25/Ш 1493 г. как свидетельство о наличии С. в Париже до похода Карла VIII в Италию. Эти документы изучены в последнее время Г. Гауштейном, доказавшим в своей монографин (Die Friihgeschichte des Syphilis 1495— 1498), что эдикт короля Максимилиана опубликован в действительности только в 1497 г., т. е. по возвращении германских солдат из похода в Италию; что в т. н. Дижонском протоколе речь идет не о С., а повидимому о случае эпилепсии; что Ordonnances des rois, на к-рые ссылается Зудгоф, являются в действительности иолйцейским распоряжением от 25/VI 1498 г.
Сторонники «американского» происхождения С. в Европе (И. Блох, Г. Гауштейн) связывают возникновение С. с походом Карла VIII в Италию (1494—95 гг.), где армия последнего, состоявшая из наемников различных народностей (французов, швейцарцев, голландцев), вошла в соприкосновение с испанскими солдатами, прибывшими из Барселоны, куда в 1493 г. они возвратились из путешествия с Колумбом. Испанский врач Diaz de Isla (1462— 1542) указывает, что матросы Колумба завезли С. в Испанию с острова Espanola и быстро диссеминировали его в приморских городах Испании. Поход Карла VIII через Италию, в особенности его пребывание в Риме, где, по указаниям Деликадо (Delicado), в то время находилось 14 тыс. испанских проституток, способствовал распространению С. как в самой Италии, так и в странах, куда устремились наемные войска после поражения Карла VIII. В изгнании Карла VIII из Италии принимали участие Милан, Венеция, Германия, а также Испания, посылавшая подкрепления морским путем из Барселоны в Неаполь. Войска победителей вступали в города, население которых, уже стало жертвой С., распространившегося среди них с чрезвычайной быстротой, т. к. армия Карла VIII предавалась, по словам историков того времени, неограниченному разврату.
К началу 16 в. С. стал известен почти на всем континенте Европы. Распространению С. в Европе способствовали социальные сдвиги эпохи нарождающегося капитализма: разорение крестьянства, рост городов, развитие торговых сношений и в частности мореплавания, пролетаризация ремесленников. С. быстро распространялся по морским путям торговли и вне Европы. К началу 16 в. С. становится известен во всей Южной и Юго-Восточной Африке, откуда вскоре заносится в Китай и Японию (1512 г.). Благоприятствуют развитию эпидемии С. и быт средневековья, его нравы, почти неограниченная свобода половой жизни мужчин, наличие т. н. общественных бань, являвшихся местами откровенного разврата, узаконение публичных домов, содержавшихся не только частными лицами, но городскими общинами и даже духовенством. В силу этих причин С. принял эпидемическое распространение, к-рое характеризовалось в этот период не только массовостью распространения среди всех слоев населения, но и особой тяжестью течения. Итальянский врач того времени Сум-марина (Summarina) пишет: «Никакими словами и никаким пером нельзя изобразить страданий, причиняемых этой новой болезнью». «Вместо длящегося в течение нескольких недель лятентного стадия,—пишет Бек (W. Boeck),— между появлениями первичной язвы и вторичными явлениями первичный период длится всего несколько дней, сопровождаясь головными болями, рвущими болями в суставах, общей слабостью и бессонницей; спустя 8— 14 дней после заражения голова, а затем и туловище покрываются сыпью, оставляющей глубокие язвы или быстро распадающиеся опухоли, разрушения костей, а часто и гангрену». Относительно быстро распознанная связь этого тяжелого заболевания с половой жизнью дала повод назвать С. «половой чумой».
О степени распространения С. в эту первую эпидемию можно судить по тому, что с 1495 по 1497 г., как это документально установлено I Ив. Блохом, заболевания С. были обнаружены в следующих местах Германии: Бамберг, Байрейт, Бреславль, Эрфурт, Франкфурт н/М., Гамбург, Гильдесгейм, Кельн, Мюнхен, Нижний Рейн, Ольденбург, Остфридланд, Норд-линген, Нюрнберг, Прага, Страссбург, Вена, Вюрцбург. В 1496—97 гг. С. известен уже в Нидерландах, Англии, Дании, Шотландии. О заносе б-ни из одной местности в другую можно судить и по народным названиям С.: так, наряду с названиями С. по его клин, проявлениям (Blattern, Pustulen, Рок, Bubus, grosse Blattern, pestis inguinalis и пр.) французы называли его mal de Naples, passio italica, morbus hispanicus; в Германии, Италии и Испании, Англии, Ирландии и Швейцарии—morbus gal-licus, mal francoso, lues aetica; в Польше— deutsche Krankheit (немецкая болезнь); в Португалии— кастильская болезнь; в Японии— португальская болезнь, болезнь из Китая (Тб-Kasa), болезнь с островов Лиу-Киу (Liu-Kiu-Kasa), в Персии—турецкая болезнь; в России— польская или французская болезнь. В самых этих народных определениях С. некоторые авторы (Прокш) видят доказательство того, что С. был известен этим народам ранее открытия Америки, ибо ни один народ не называл С. morbus americanus, наиболее же распространенным и среди врачей было название morbus gallicus. В действительности же народные определения С. объяснялись тем, что средневековая медицина ничего не знала об этой новой б-ни, что, обращаясь к древним авторам, она не находила точного описания б-ни и мер ее лечения, что массовый характер распространения С. был связан вполне очевидно с военными походами в новые страны, откуда и привозилась б-нь. Именно поэтому испанский врач Diaz de Isola, современник первой эпидемии С., называет ее «болезнью острова Espanola (открытого Колумбом); точно так же и др. испанские современники, Oviedo и Las Casas, давшие подробное описание открытых Колумбом земель, называют С. «западноиндийской болезнью». В своих описаниях С. они отмечают не только самый факт «американского» происхождения С., но и более легкое течение его у туземцев по сравнению с таковым у заражавшихся С. европейцев. Las Casas, участник второго путешествия Колумба, был в 1498 г. на острове Гаити и, опрашивая туземцев о давности существования у них С., установил, что С. существовал здесь задолго до прибытия испанцев—«с незапамятных времен».
По мере спадения первой и наиболее грозной волны эпидемии С. и ослабления тяжести клин, явлений в середине 16 в. под влиянием широкого применения ртути и Guajak народные определения также исчезают: Бетенкур (Bethencourt) вводит название lues venerea, а Фрака-стро (Girolamo Fracastoro)—syphilis (по имени героя его произведения «Галльская болезнь»). Первая эпидемия С., приведшая к заносу его во все страны света, закончилась повсеместным распространением его, созданием целого ряда эндемических очагов, из к-рых С. заносился в новые места и с течением времени все более и более превращался в заболевание, неразрывно связанное с условиями капиталистического хозяйства. Как в средние, так и в новые века неизбежное в условиях капиталистической экс-плоатации существование проституции явилось основным источником распространения С. (распространение С. в Зап. Европе и др. странах света—см. Венерические болезни).
Страной особенного распространения эндемического С. являлась Россия, куда С. впервые проник в годы первой его эпидемии. По Гезеру (Haeser) С. был занесен из Италии какой-то женщиной в Краков в 1495 г., по Стри-ковскому—в 1493 г., а в 1495 и 1496 гг. распространен войсками по всей Польше, граничащей с Россией. «Нужно думать, что эта женщина была родоначальницей С. в России», пишет Герценштейн, указывая, что появление С. в такой мере «обеспокоило» тогдашнее московское правительство, что в 1499 г. великий князь Иоанн Васильевич поручил своему литовскому послу, боярскому сыну Мамонову, по дороге в Литву удостовериться в Вязьме о существовании С., а именно: «Не приезжал ли кто с тою болезнью, что болячки мечутся? а словет фран-чюжская и будто из Вильны ее привезли». Описаний С. в России до петровской эпохи нет, т. к. только при Петре I начинается приток врачей из Зап. Европы, и если отдельные иностранные врачи ранее обслуживали только двор, то при Петре I они предназначаются гл. обр. для создаваемой им армии и флота и лишь позже для остального населения. Несмотря на отсутствие врачебных описаний С. в России в 16—18 вв. Герценштейн справедливо считает, что С. «прочно укоренился» в России в силу беспрерывных войн, абсолютного отсутствия врачебной помощи заболевшим, низкого культурного уровня масс, патриархального образа жизни большими семьями, беспрерывного пополнения войск новыми слоями населения; в таких условиях раз занесенный С. превращал отдельные семьи и селения в очаги эндемического его распространения.—О значительности распространения С. можно судить по тому, что лечение этой б-ни занимало наибольшее место у знахарей всех народностей страны, а также и по отдельным описаниям, более поздним, заноса С. из России в другие страны. Так, по Лансеро, С. был занесен матросами русского корабля в Эгерзунд и Ставангер (Норвегия) в 1710 г., где принял эндемическое распространение под названием «нечистой» болезни «радезиге» (radesyge), изученной в 1758 году Гонорацием Бонви. К. Грен (Gr0n) цитирует ван-Свитена (van Swieten), указывающего, что С. был широко распространен в Сибири в 1715 —16 гг.; он полагает, что шведские военнопленные, интернированные в Тобольск после поражения под Полтавой, занесли б-нь с собой из Саксонии.
Первые статистические сведения о С. в России относятся к середине 19 в., о заболеваемости же им в 18 в. можно судить как по изданиям специальных руководств, напр. «Лечебника о венерических болезнях для народного употребления» главного лекаря Петербургского военно-сухопутного госпиталя С. А. Ве-нечанского в 1755 г., так и по тем «мерам борьбы», к к-рым вынуждено было прибегать правительство. Так, в 1762 г. Сенат (цит. по Гер-ценштейну) предложил устройство в городах особых б-ц для лечения С.: в губ. городах на 100 кроватей, в уездных па 50, с врачами, аптеками, банями и т. п., указав «на возможность и необходимость бесплатного пользования больных». В следующем 1763 г. в виду значи- . тельного распространения «франц-венерии» (С.) среди солдат Сенат распорядился о высылке всех выявленных больных женщин в Нерчинск; в 1783 г. в Петербурге была открыта секретная б-ца для больных С. мужчин и женщин. О том, в какой мере проник тогда С. в крестьянские слои населения, можно судить и по указанию Герценштейна на то, что в малороссийских губерниях при найме рабочих с них удерживалась известная доля жалованья «на лечение у них франц-венерии».
Предпринимаемые правительством «меры борьбы» с С. оказывались естественно бессильными: крепостное право, нищета и невежество многочисленного сельского населения, отсутствие систематической врачебной помощи—все-это не могло ослабить эндемического распространения С., к-рый при заносе в новые районы причинял в них тяжелые бедствия. В такой же степени, как и сельское население, а иногда еще более, страдало население национальных районов. Тарновский в примечании к руководству Лансеро (Учение о С., 1876 г., СПБ) указывает, что «в 1850 г. между киргизами, башкирами, мещеряками Оренбургской губ. С. до такой степени распространяется, что по донесению местных властей многие роды повально были заражены, причем болезнь носила характер крайне тяжелый». Освобождение крестьян и последующее развитие капитализма в России вызвали значительное развитие отхожих промыслов крестьян в города, где они соприкасались с регламентированной проституцией, среди к-рой С. был чрезвычайно сильно распространен. Точно так же фактором, способствующим заносу С. в деревни, являлась и военная служба с длительным отрывом призываемых от их семей. Заносимый отходниками и солдатами в деревни С. во второй половине 19 в. находил в ней своеобразные пути распространения: темный быт деревни, отсутствие примитивных гиг. навыков, суеверие, знахарство, укрепившее в народе взгляд на С. как на жалкое и позорное заболевание,—все это способствовало не только половой, но и чрезвычайно сильной неполовой передаче С. Тесная связь С. в царской России с бытом сельского населения определила его как «бытовой» С. Наличие эндемических очагов «бытового» С. являлось фактором, обусловливающим неуклонный рост С., о котором можно судить с последней четверти 19 века, т. е. со времени первых публикаций о нем в статистических отчетах медицинского департамента Министерства внутренних дел.
II. Эпидемиология.
Эпидемиологической особенностью С. в дореволюционной России—от первых подробных его описаний, т. е. с середины и конца 19 в., до Октябрьской революции 1917 г.—является его эндемичность, т. е. выявление новых заболеваний им в определенных, иногда ограниченных районах, заболевания всех возрастов, иногда целых селений или целого ряда семейств, причем основным путем являлось «бытовое» его распространение. В эндемических очагах первоисточником инфекции могло быть и половое заражение, однако дальнейшее распространение как правило шло внеполовым путем.
Описания отдельных, иногда быстро проходивших эндемий С. встречаются в истории почти всех стран Европы как вскоре, так и спустя много десятилетий после описанной выше первой эпидемии (пандемии) С. Так, Konrad Meyer-Arens описывает эндемическую вспышку С. в кантоне Берн (Швейцария) в 1570 г., вызвавшую издание специальных правительственных распоряжений об изоляции и лечении | б-ных; в 1592 и 1602 гг. эти распоряжения повторно были подтверждены. К старейшим вспыш-j кам С. относится также описанная Гильхрис-томи Беллом (Gilchrist, Benjamin Bell) в 1771 г., затем свирепствовавшая в 17 и 18 вв. в Шотландии эндемия С., называемая sibbeus (повидимому по имени одного из генералов Кромвеля, войска которого занесли С. в Inverness). Причиной значительного распространения С., в особенности среди горцев, по указанию Wil-lemoers’a, являлось широкое гостеприимство, совместное пользование постелью с чужими проезжими людьми, курение общих трубок, еда из общих мисок общими ложками. К эндемическим вспышкам 1760—70 гг. относится также т. н. канадский сифилоид—б-нь, получившая значительное распространение в Mai Baie (ныне Murray Вау), занесенная, по мнению Прокша, англичанами или немцами (mal anglais, mala-die allemande). Под названием morbus dith-marsicus (дитмарская болезнь или ютландский сифилоид) описана эндемия С. в Дании, начало которой относится к 1757 г.; б-нь приняла столь грозные размеры, что по предложению правительства в 1813 г. было организовано специальное обследование пораженных районов. К эндемическим вспышкам С. в Норвегии Грен относит также т. н. radesyge—указанное выше заражение матросами Петра I населения в Ставангере и датскими моряками в Эгерзунде (1709—10), давшее длительное существование и повсеместное распространение инфекции. В 1778 г. созданная королевским рескриптом комиссия для исследований и лечения С. выработала мероприятия, среди к-рых интересно отметить следующие: в пораженных областях запрещались браки лиц, подозреваемых в наличии у них С., без предварительного врачебного осмотра; священники и прочие должностные лица должны были дважды в год сообщать о числе имеющихся у них б-ных; призываемые рекруты должны были обследоваться на наличие С.; к этому же времени относятся и указания на бесспорный внеполовой характер заражения.
Наибольшей тяжестью как по распространению, так и по длительности существования отличается эндемический С. на Балканах. По описаниям францисканского монаха I. F. Ju-kic’a (цит. по К. Gr0n’y) С. был занесен в 1780 г. турками в Боснию, где получил название skerljevo (по-кроатски; или scherlievo по-итальянски, mal di Fiume, гроббингская б-нь, mal di Fuccine, mal di Radugusa и др.), и сравнительно быстро распространился по всем балканским странам. О силе эндемии С. в этих странах можно судить по тому, что после отступления французов (1814) император Франц I австрийский сам посетил в 1816 г., местности, пораженные б-нью skerljevo, и по его указу в 1818 г. было произведено массовое обследование населения в 11 округах, находящихся под протекторатом Австрии; обследованию подверглись все жители, независимо от имущественного положения, пола и возраста, за исключением аристократии г. Фиуме, для которой требовалось только свидетельство домашнего врача. Для изоляции и лечения б-ных были открыты б-цы в Фиуме и Castel Nuovo по 1 тыс. кроватей в каждой. До 1859 г. через госпиталь в Castel Nuovo, т. е. в течение 41 года, прошло около 190.00 б-ных. Наряду с госпитализацией были проведены и профилактические меры: некоторые районы оцеплялись войсками для карантина, введено было ограничение права на брак, все дома и утварь по удалении б-ных подвергались дезинфекции, причем часть вещей подвергалась даже уничтожению. Благодаря привлечению в последующие годы все большего числа врачей и профессоров (напр. Siegmund, Hebra и др.) к обследованиям, организации б-ц и перманентного наблюдения за очагами сифилиса эндемия последнего стала постепенно угасать, в особенности в Триесте, Крайне и Кроации.
Следующая вспышка произошла в Бренотале в 1860 г., причем инфекции передавались при прививках лимфой детей, погибших в грудном возрасте. В 1880—81 гг. число б-ных в Далмации возросло столь сильно, что снова потребовалось проведение специальных предупредительных мер (принудительная в необходимых случаях госпитализация б-ных). В особенности широко распространился С. в Боснии и Герцеговине, т. к. находившиеся до 1878 г. под властью Турции области эти почти совершенно не знали врачебной помощи; эпидемическое состояние этих стран совершенно не было известно. О силе эндемии и степени распространения С. в этих малокультурных странах можно судить по тому, что в течение одного десятилетия (до 1889 г.) в Далмации было открыто 11 специальных госпиталей. Эндемический С. в Боснии и Герцеговине был почти до конца 19 в. целью специальных обследований столь крупных австрийских врачей-сифилидологов, как Ауспиц, И. Нейман, М. фон Цейсель. Однако и в начале текущего столетия эндемический С. в Боснии и Герцеговине поражал целые селения. Длительное существование инфекции обусловливало неуклонное расширение бесплатных лечебных учреждений как стационарных, так и амбулаторных, издание популярной литературы на национальных наречиях, распространяемой сельскими учителями, народными судьями и др., а также систематические подворные обследования, сопровождавшиеся иногда проведением лечения на месте. В результате этих мер, по сообщению Глюка (L. Gluck), в 1903 г. был ликвидирован целый ряд небольших эндемических очагов и реже стали встречаться случаи третичного гуммозного С. Периодические наблюдения над очагами С. в Боснии и Герцеговине проводились однако вплоть до начала империалистской войны 1914 г.
Колониальная политика капиталистических стран Европы превращала завоеванные страны в значительные очаги эндемического С.; так, Герценштейн цитирует в своей работе о С. в России (1885) данные Рольфса (Rohlfs) о С. в Марокко: «Местное название этой болезни mird el kebir—большая болезнь—указывает взгляд на нее населения. Джексон (Jackson) утверждал, что в Марокко трудно встретить субъекта, кровь к-рого не была бы заражена этим ядом. В настоящее время С. mird frendji (французская болезнь)—самая распространенная. Лео (Leo) говорит, что, «быть может, только десятая часть населения свободна от него».
Т. о. уже в первые годы официальной регистрации С. в России выявлялись огромные размеры его распространения и основная его эндемическая особенность—значительная пораженность С. сельского населения. Последнее подтверждается как регистрацией С. в лечебных учреждениях, так и данными подворнопосемейных обследований. Суммируя отчетные данные о С. за 1878, 1879 и 1880 гг., Герценштейн приходит к выводу, «что приблизительно 2 миллиона населения Европейской России одержимы этим недугом». Чистяков (1880), осмотрев в Краснослободском уезде Пензенской губ. 25 050 чел., нашел среди них 4,73% больных С. даже при далеко не совершенных методах исследования в условиях подворного осмотра. Число больных С. среди лечащихся на врачебных участках было также значительно: Д. Зандберг (1893) нашла среди амбулаторных б-ных в Козловском уезде Тамбовской губ. 20,6% больных С.; Барсуков (1878) в той же губернии—18%; Никольский (1886)—15,7%; Масловский (1890) определял пораженность всего населения губернии в 2,5%.—Нисколько позже Доводчиков при обследовании 51 077 крестьян в Ярославской губ. выявил 3,2% больных С., Лифшиц в б. Литовской губ. на 40 027 обследованных—4% больных С.—Столь значительная пораженность сельского населения объяснялась легкостью внеполовой его передачи в условиях деревенского быта. Уваров сообщил на съезде по обсуждению мер борьбы с С. (1897), что «в Костромской губ. сифилитических язв наблюдалось во рту 221 сл., на губах и щеках—141 сл., на других частях— 246 сл.; если в последней рубрике помещены и поражения на genitalia, то все-таки заражения путем обыденных сношений должны значительно преобладать». Калмановский в Лодей-нопольском уезде Олонецкой губ. (1903) на 1 082 больных С., обращавшихся за помощью, нашел половое заражение только в трех случаях. О распространении С. в СССР см. Венерические болезни—распространение в СССР.
Развертывание специальных мероприятий по борьбе с С. в деревне и широкое применение сальварсановых препаратов для его лечения обусловили наряду с уменьшением насыщенности С. отдельных семей также значительные изменения в клин, картине бытового С., характерным для которого по данным конца 19 в.—начала 20 в. являлось превалирование гуммозных третичных форм С. над первичными и вторичными. По Герценштейну соотношение кондилематозных и гуммозных форм—13% и 87%; по Чистякову—32,6% и 67,4%; по До-водчикову—14,0% и 86%; по Лифшицу—30% и 70%. Особенно редко встречались первичные склерозы: на 523 сл. сифилиса Зандберг нашла всего 4 первичных склероза (все внеполовой локализации), т. е. 0,8% при 21,7% кондилематозных, и 72,1% гуммозных форм С.—■ Значительное изменение в соотношении форм С. отмечено Гальпериным и Исаевым уже по разработанным ими сравнительным регистрационным данным за 1913 и 1924 гг., причем ими был выявлен перевес первичных и вторичных форм над третичными даже в губерниях с наибольшей регистрацией С. На основании разбора данных подворно-посемейных обследований за 1925—26 гг. Гальперин констатировал, что С. I и IIсоставлял в среднем 56,3%, С. III—43,7% всех случаев выявленного С.; по данным за 1927—28 гг.—соответственно 62% и 38%. В очагах со значительным распространением сифилиса сохраняется еще в 1925 г. одна из характерных особенностей бытового сифилиса, именно преимущественная ротовая локализация сифилидов. Так, Лепукали и Аубрехт среди зарегистрированных 1640 случаев сифилиса нашли в 52% его ротовую локализацию.
Возможность широкого выявления манифестных форм С. в его эндемических очагах облегчила и своевременную их стерилизацию сальварсаном и тем самым постепенное угасание целого ряда эндемических очагов. Наблюдения дальнейших лет при значительно улучшенной статистике показывают значительное снижение числа больных' С. среди сельского населения: с 1913 г. по 1931 г. децимильная регистрация С. снизилась здесь с 53,7 до 22,3. Среди осмотренных вен. отрядами Гос. вея. ин-та НКЗдр. в 1930—31 гг. в различных районах РСФСР 20 713 чел. найдено было 2,45% больных С. против 4,9% (поданным массовых обследований 1927—28 гг.). Данные обследования 1930— 1931 гг. выявили вместе с тем и намечавшееся снова превалирование третичного (скрытого) С. над первичным и вторичным: в отношении всего осмотренного населения С. II составил 0,65% (0,3% активных и 0,35% лятентных форм), а С. III—1,8%. При общем снижении числа б-ных С. указанное преобладание третичных форм свидетельствует о полном охвате б-ных и об отмирании инфекционных очагов. «Бытовой» С. исчезает в деревне по мере того, как на место патриархальному индивидуальному быту крестьянской семьи приходят новые социалистические формы коллективного труда и быта. В отличие от «бытового» С. в дореволюционной деревне среди городского населения С. обычно распространяется половым путем. Половой путь заражения сифилисом остается доминирующим в распространении инфекции среди городского населения и в Советской России.
С развитием диспансерного обслуживания процент внеполовых заражений значительно сокращается; это объясняется также и развитием мед. помощи в сельских местностях, т. к. значительное число сельских больных начали регистрировать в первые годы советского здравоохранения в городских вен. учреждениях. Процент внеполовых заражений выше среди женщин, нежели среди мужчин; относительно высокий процент невыясненных заражений относится также в основном за счет женщин; среди последних относительно часто встречается т. н. «неведомый» С. (syphilis ignorata), когда С. диагносцируется как причина заболеваний внутренних органов, центральной нервной системы и др. неожиданно для самих б-ных, у женщин наичаще в связи с течением и исходом беременности, в особенности при периодических серологических обследованиях. Вейн и Зильберман на 4 670 случаев С. (скрытого, гуммозного и нервной системы), зарегистрированных в 1926, 1927 и 1928 гг. в двух вен. диспансерах Москвы, выявили 24% (1 146 сл.) неведомого С., причем на дэлю женщин приходилось 33,5%, мужчин—18,5%; по другим авторам на долю женщин падает еще более высокий процент неведомого С.: по Мещерскому он составляет среди женщин 45,6%, по Шестаковой—67,5%, по Шойхету—46,69%, по Рос-сиянскому и Гитману—41,6%, по Левенсон и Гольдберг—от 25% до 62,1%. Морозова и Юкелис среди 6 000 беременных, подвергшихся клин, и серологическим исследованиям, обнаружили 2% больных С., среди к-рых в 10 случаях имелись активные явления, все же остальные—лятентные случаи, из к-рых 65—70% составлял неведомый С. Преобладание неведомого С. у женщин находится в соответствии и с тем, что они обращаются значительно реже, нежели мужчины, по поводу первичного С.; Левенсон и Гольдберг на 4 047 случаев С. среди женщин зарегистрировали С. I в 2,8%, Гальперин и Исаев на 5 107 сл. в 2,2% (среди мужчин в 10,8%).—Годы советского здравоохранения характеризуются значительным привлечением женщин к лечению во вторичном, т. е. социально более опасном, периоде сифилиса: так, по данным Батунина и Малькова в Казанской клинике кожных и вен. б-ней с 1889 г. по 1913 г. наибольший процент лечащихся женщин приходится на С. III (61,9%); на С. I и II всего 38,1%; по суммарным данным Гальперина и Исаева (1924— 1925 гг.) на С. I и II приходилось 68,05% лечащихся женщин, на С. III—всего 21,95%.
В эпидемиологической характеристике С. в городах СССР необходимо отметить значительные изменения источников его распространения. Основным источником С. среди городского населения в капиталистических странах Зап. Европы и царской России являлась проституция (см. Венерические болезни, — социальные причины распространения С.). В СССР роль проституции в распространении С. неуклонно падает. Наряду с основными факторами, обусловившими в СССР резкое изменение эпидемиологической кривой С. в сторону его неуклонного снижения (рост материального и культурного уровня трудящихся, широкое развитие профилактических мероприятий на основе самодэятельности трудящихся, создание мощной сети для бесплатного лечения б-ных, огромная сан.-просвет. работа, проводимая в области борьбы с С.), резкое снижение проституции как основного источника С. способствовало интенсивному снижению заболеваемости С. городского населения. Так, по данным Гос. вен. ин-та НКЗдр. в Москве на 10 тыс. населения было больных С.: в 1926 г.—84, 0; в 1927 г.— 57,3; в 1928 г.—46,3; в 1929 г.—44,3; в!930 г.— 38,5; в 1931 г.—31,0; в 1932 г.—21,9; в Ленинграде соответственно: в 1927 г.—48,1; в 1930 г.— 31,1; в 1932 г.—30,2. Интенсивность снижения С. среди городского населения выражена сильнее, нежели других вен. б-ней. Так, по Москве на 10 тыс. населения С. снизился с 1926 по 1932 г. с 84,0 до 21,9, т. е. на 77,4%, гонорея— с 77,0 до 37,7, т. е. на 50%; мягкий шанкр—с 7,0 до 3,4, т. е. на 51,4%. В исчислении же на 10 тыс. всего населения РСФСР только за 4-летие 1928—1931 гг. С. снизился на 43%— с 42,8 до 24,7. Статистика С. см. также Венерические болезни.
III. Социальное значение сифилиса.
Социальное значение С. определяется как степенью его распространения (см. выше), так и и значением его для самих б-ных, их потомства (см. ниже, врожденный С.) и коллективов, в к-рых эти б-ные живут и работают. Значение С. для б-ного обусловливается тяжестью и длительностью клин, явлений болезни (см. ниже клиника С.), возможностью как раннего, так и позднего поражения С. жизненно важных органов, приводящего к временной или постоянной нетрудоспособности и значительно увеличивающего смертность среди лиц, болевших С. Об организации борьбы с С. см. Венерические болезни. Фактически временно нетрудоспособными является в СССР большинство б-ных с открытыми формами С., так как в интересах соц. профилактики С. они госпитализируются до исчезновения опасности передачи ими инфекции в условиях их трудами быта; т. о. советское государство принимает на себя госпитальное содержание указанной группы б-ных С. и через органы соц. страхования выплачивает им пособие по временной нетрудоспособности (на срок больничного, а в некоторых случаях и амбулаторного лечения). Атаров по материалам Сев .-Кавказской краевой страхкассы за 1927, 1928 и 1929 гг., принимая нетрудоспособность по всем видам заболеваний равной 100, установил относительно невысокий удельный вес С. как причины временной нетрудоспособности—0,18% при 0,29% дней нетрудоспособности; однако средняя продолжительность временной нетрудоспособности в каждом отдельном случае С. является значительной; по данным Борзова и Ларисмана продолжительность нетрудоспособности при С. составляет в среднем 20,7 дней и стоит на втором месте после tbc легких (22,4 дня), по данным Атарова—14,45 дней. Необходимо однако учитывать, что в приведенных данных указаны свежие формы С.; значимость С. в вопросе о временной нетрудоспособности возрастает, если учесть целый ряд заболеваний, в этиологии к-рых С. имеет довлеющее значение.
С. как причина смерти определяется изучением секционного материала и разработкой статистических данных страховых обществ, регистрирующих все причины смерти среди застрахованных ими лиц. Так, Рунеберг (Rune-berg, 1898; цит. по Гауштейну) нашел по материалам финляндского страхового о-ва «Ка-lewa» среди 734 случаев смерти застрахованных в 11,4% С. как причину смерти; Брун-Фа-реус (Bruhn-Fahraeus, 1902) по материалам шведского об-ва «Nordstjernan» на 1 569 сл.—■ 6,8%, Ленмальм (Lennmalm, 1922) по материалам об-ва «Thule» на 10 554 сл.—3%. Клейншмидт (Kleinschmidt, 1906) по материалам германского об-ва «Vaterlandische Versicherungs-gesellschaft» на 2 503 случая—6,2%; Бляшко (Blaschko, 1904) по данным об-ва «Victoria»— 6% и по материалам двух английских об-в— 6 и 10%. По разработанным Флоршюцем (Flor-schtitz) данным Готландского страхового об-ва за 44 года (цит. по Оппенгейму) оказалось, что, если принять смертность всех застрахованных равной 100, то смертность сифилитиков повышается до 168; т. о. для всех возрастных групп больных С. получается избыточная смертность в 68%; максимальная же избыточность приходится на возраст от 36 до 50 лет (86%).—Маттес (Matthes, 1901) на 160 умерших сифилитиков в клин, учреждениях Иены нашел С. как бесспорную причину смерти в 15% и вероятную—в 12%. Грен на 3 729 случаев вскрытий в г. Осло (за период 1871— 1895 гг.) нашел С. как бесспорную причину смерти или «случайную секционную находку»— в 96 случаях, вероятный С.—в 47 случаях, неточно установленный С.—в 19 случаях, всего в 4,3%; там же Гарбиц (Harbitz) на 6 529 вскрытий за период 1900—27. гг. нашел С. как причину смерти в 4,68% (303 случая), а, учитывая и «случайные находки»,-—в 5,6%. Гау-штейн разработал статистику 11 376 вскрытий в Ulevall (Норвегия), без случаев врожденного С., среди которых было 465 бесспорных и 50 вероятных случаев С., т. е. всего 515, или4,53%; С. же как причина смерти среди этих 515 случаев был в 247 случаях, т. е. 2,17%; сопоставляя число новых заболеваний С. с ежегодной общей смертностью и приведенными вычислениями смертности от С., Гау-штейн полагает, «что 7,06% заражающихся сифилисом должны умереть от приобретенного ими сифилиса».—Наряду с этими данными, характеризующими сифилис как причину смерти среди взрослых, необходимо учитывать и С. как причину смертности среди новорожденных. Гауштейн приводит следующие данные, выражающие высокий удельный вес С. в смертности среди новорожденных. Так, в Швейцарии за 10-летие 1910—1920 гг. было всего мертворождений:
|
Мертворождения |
В кантонах |
В городах |
|
Абс. число . . . |
58 271 |
12 791 |
|
в том числе: |
||
|
сифилис .... мацерир. плодов |
913(1,56%) 2 516(4,32%) |
574(4,48%) 1 061(8,29%) |
|
Всего (С. и ма-цер. плодов) 1 |
3 429(5,88%) |
1 635(12,77%) |
Среди внебрачных мертворождений процент С. и мацерированных плодов значительно выше: в кантонах всего 13,72%; в городах— 22,48%. За указанное десятилетие на каждые 10 тыс. рождений было мертворождений от С.: с 1901 г. по 1905 г.—16,9%; с 1906 г. по 1910 г.— 17,2%; с 1911 г. по 1915 г.—20,4%; с 1916 г. по 1920 г.—21,5%. В то время как среди старших возрастов смертность повышается от заболеваний, являющихся последствиями С., в раннем возрасте, в особенности на первом году жизни, смертность является следствием врожденного С. (см. табл. 2), причем наибольший процент приходится на первые три месяца жизни; так, по Гауштейну, в Берлине среди умерших на первом году жизни от врожденного С. было по месяцам: от 0 до 3 мес.—3,60%; от 3 до 6 мес.— 0,64%; от 6 до 9 мес.—0, 15%; от 9 до 12 мес.—0.
Табл. 2. Смертность от сифилиса и последующих заболеваний в Берлине в 1913 г. (по возрастам).
|
! Возрастные группы |
Сифилис |
Аневризма |
Tabes |
Прогрес- 1 сивный паралич |
Всего |
! Всех случаев смерти |
Проц. С. И послед, заболев. |
|
0— 1 г. |
120 |
120 |
5 607 |
2,1 |
|||
|
1— 5 л. |
3 |
— |
— |
— |
3 |
1585 |
0,2 |
|
5—10 г. |
— |
— |
— |
— |
— |
648 |
0,0 |
|
10—20 г. |
4 |
— |
— |
— |
4 |
955 |
0,4 |
|
20—30 г. |
10 |
2 |
1 |
— |
13 |
2 04 4 |
0,6 |
|
30—40 г. |
19 |
5 |
7 |
19 |
50 |
2 363 |
2,1 |
|
40—50 г. |
17 |
19 |
38 |
24 |
98 |
2 693 |
3,6 |
|
50—60 Г. |
14 |
21 |
46 |
27 |
108 |
3 480 |
3,1 |
|
60—70 г. |
14 |
12 |
34 |
3 |
63 |
3 998 |
1,6 |
|
70—80 г. |
2 |
3 |
5 |
1 |
11 |
3 231 |
0,3 |
|
Свыше 80 л. |
1 |
— |
1 |
1 457 |
0,1 ! |
||
|
Всего |
203 |
63 |
131 |
74 |
471 |
28 067 |
1,7 1 |
По данным Н. Морозовой и И. Юкелиса (Москва), обследовавших 304 беременных женщин, подозрительных на наличие у них С., в 50 сл. беременность закончилась рождением мацерированного плода; в том же родильном доме на 788 вскрытий плодов в результате пат. родов в течение 5-летней работы прозектуры С. был обнаружено 16,5%; среди 108 беременностей, закончившихся рождением недоношенного плода, С. был обнаружен в 19,5% (21 сл.);
на 46 доношенных мертворождений С. обнаружен в 29% (11 сл.).—О влиянии С. на потомство можно судить по данным Пикка и Банд-лера (Pick, Bandler) (цит. по Гауштейну), которые проследили судьбу 528 детей, рожденных в сифилизованных браках; они нашли 37 мертворождений; 95 детей погибло на первом году жизни, затем вскоре еще 21 от С. мозга и нервной системы, 28 от паралича, 23 от табеса, 33 от заболеваний сердца и сосудов, 15 от заболеваний печени и почек; т. о. из 528 умерло 252. Указанные данные свидетельствуют об огромном социальном значении С., его влиянии на судьбу больного, его потомство, на брак, семью и общество. По данным московских прозектур за 1923—27 гг. (цит. по Давыдовскому) на 37 899 вскрытий С. как основное заболевание зарегистрирован в 3,15% всех случаев, как сопутствующее—в 1—1,5% остальных случаев. с. Гальперин.
IV. Spirochaeta pallida.
Бледная спирохета (Spirochaeta pallida), возбудитель сифилиса, открыта (1905) Ф. Шау-дином (Fr. Schaudinn) совместно с Эриком Гофманом. В виду нек-рых отличий от истинных спирохет (отсутствие ундулирующей оболочки) была затем отнесена к роду трепонем (Treponema pallidum). Бледная спирохета обнаружена в патологических продуктах всех стадиев и форм приобретенного и врожденного сифилиса человека и экспериментального сифилиса животных (обезьян, кроликов и других) (в лимфе склерозов, папул, кондилем, в органах й крови наследственно-сифилитических плодов, в мозгу и церебро-спинальной жидкости паралитиков) (см. отдельную таблицу, рисунок 6). Шаудин, как и большинство других исследователей, причисляет бледную спирохету к протестам (наличие осевой нити, отсутствие оболочки); однако единичные авторы (Мейровский) склонны считать ее плесневым грибком (наличие истинных ветвлений или боковых почек, отсутствие диференциро-ванного ядра). Из этих данных видно, что она занимает среднее положение между протозоя-ми и плесенями. Бледная спирохета в зависимости от условий наблюдения может обнаруживать неодинаковую морфологию: в лимфе сифилитических продуктов в необработанном виде или в физиол. растворе NaCl при наблюдении в темном поле она имеет вид штопора бледносерого цвета на темном фоне; ее завитки (волны) очень нежны, тонки, глубоки, равномерны, вершины их закруглены; количество волн колеблется от 3 до 25 (в среднем 8—10); концы ее заострены и иногда напоминают жгутики. Анат. структура окончательно не установлена: большинство исследователей признает у нее наличие осевой нити (Ciarla), связанной с концевым жгутом (Schwanzenende-Oelze), несущим функции ее органа движения; ундулирующая оболочка не доказана; наличие ветвлений, спор или почек оспаривается . (Sobernheim); оформленного ядра не обнаружено, но ядроподобные образования характера волютина (особый нуклеопротеид) некоторыми исследователями описаны (Zulzer). Бледная спирохета обладает подвижностью, характеризующейся следующими признаками, отличающими ее в известной степени от сходных сапрофитических спирохет (Sp. refringens, Sp. microdentium, Sp. balanitidis, Sp. calligyra и др.) и ясно выступающими на темном поле: 1) незначительная поступательность, 2) рота-ционность, 3) маятникообразность, 4) известная ритмичность сгибательных движений (по середине ее). Микрокинематическое изучение бледной спирохеты показало наличие резких изменений ее морфологии в моменты движения, не улавливаемых обычными методами. Бледная спирохета в виду особенностей ее хим. структуры трудно красится без протрав. Наиболее характерна ее окраска при применении способа Гимза и аналогичных красок (азур); при этом способе она приобретает ясно розовый цвет, между тем как сапрофитические спирохеты получают фиолетовый нюанс окраски (Sp. refringens, Sp. balanitidis, Sp. Vincenti и др.) и вообще легко красятся обычными анилиновыми красками (генциан-виолет, фуксин и др.). Морфология ее при этом способе хорошо сохраняется.—Долго державшееся мнение об исключительно продольном делении бледной спирохеты (Шаудин, Провацек, Ногуши и др.) в наст, время поколеблено фактами, говорящими также и в пользу поперечного ее деления (Гофман, Левадити, Miihlens и др.); в месте предстоящего деления описано нитевидное уплощение волн (Zwischenfaden, Schellack), а иногда и точечные узелки (sporenartiges Кбгп-chen Meirowsky); при поперечном делении возможно распадение материнской спирохеты не только на две, но и на три и даже больше дочерних особей (Гофман, Цюльцер). Вопрос о-цикличности ее развития и по наст, время является открытым, т. к. разнообразные формы т. н. цикличности, описанные разными авторами (кольцевидные, сперматозоидоподобные— Кристалович и Седлецкий, гранулосодержащие или коккоидные, описанные в лимф, железах как предспирохетные стадии,—Левадити и Cesari), скорее могут быть объяснены как дегенерация спирохеты под влиянием различных условий-—искусственная среда, иммунные свойства хозяина [мелкие короткие формы в жидкости желудочков паралитиков, нитевидные в жидкости желудочков кроликов-невролю-етиков (Финкельштейн)]. Морфология бледной спирохеты на искусственных средах представляет известные отклонения—в жидких и полужидких средах мелкие и нитевидные формы, распадающиеся на 3—4 дочерние особи (Цюльцер) с концевыми жгутами; некоторые экземпляры похожи на «refringens»; на поверхности кровяного агара (по Форстеру) много длинных экземпляров (Оганесьян). Морфология бледной спирохеты в организме животных-лю-етиков (обезьяны, кролики) не представляет каких-либо характерных закономерных отличий от таковых у человека.
Актуальный вопрос о множественности бледной спирохеты решен в отрицательном смысле: существует одна раса спирохет, которая в зависимости от условий существования (искусственная среда, пассирование, конституция хозяина) может быть б. или м. дермато-невротроп-на или поражать другие органы (глаза, сосуды, печень и т. д.). Утверждение школы Левадити и нек-рых немецких исследователей (Plaut, Mulzer) об особой мутационной расе, дающей у кроликов изменения ликвора, как основанное на недостаточно точных экспериментах, опровергнуто как немецкими исследователями (Prigge), так и обширными опытами Государственного венерологического института (Финкельштейн, Бобыкина-Стрелинская, Гуревич) на кроликах и мышах.
z>

Рис. 1 Сифилитическая розеола. Рис. 2. Твердый шанкр соска и лентикулярный папулезный сифилид. Рис. 3. Твердый шанкр (первичное сифилитическое поражение). Рис. 4. Гипертрофические мокнущие папулы половых частей. Рис. 5. Рубен после бугоркового сифнлида. Рис. 6. Spirocliacla pnllida (окраска: а—но l.evoditi; 6—при затемненном поле зрения: с—по Гимза). Рис. 7. I lac terni hi tuallci: а—в культуре: б—в гною. Рис. V. Снби|>сязнснная палочка: и—капсулярная форма; Ь—и ткани; с- споры; <Z— в крови.
Культура бледной спирохеты м. б. получена, хотя с большим трудом и не регулярно, на различных белковых средах при условии относительного анаэробиоза и определенной активной кислотности (pH = 7,2—7,8, Weiss и Wilkes-Weiss, Krantz); предложены: а) жидкие среды [Kroo-Schultze: кроличьей сыворотки и Normosal (1 :10);—100 см3; стерильную печень свинки варить 3 дня под ряд по 6 часов на водяной бане при 50°, фильтровать, рН=7,5, залить стерильным парафином]; б) полужидкая среда Шерешевского—см. Питательные средьг, в) плотные среды: кровяной агар Форстера— 2%-ный слабощелочной агар +20% цельной кроличьей крови. Предложено много других прописей, не гарантирующих однако верного успеха. Из новейших методов культивировки интересен по принципу метод Форстера—выращивание на поверхности кровяного агара в герметически замкнутых чашках Петри; анаэробиоз достигается тем, что выращивание ведется в соседстве с микробом—поглотителем кислорода (Вас. prodigiosus) на одной и той же поверхности агаровой чашки, разделенной по диаметру желобком (вырезана полоса агара по диаметру!); на одной половине агаровой поверхности сделан посев спирохеты, на другой—■ Вас. prodigiosus; шов между крышками чашки Петри герметически замазан пластелином. Выше уже указано (Оганесьян), что при этом получается обильный рост длинных спирохет, не патогенных для животных; спирохеты, особенно в нечистой культуре, могут обладать патогенностью для кроликов (Соваде, Томашевский, Ногуши и др.).
По своему хим. составу бледная спирохета содержит много липоидных веществ, т. к. не поддается пепсино - солянокислому перевариванию, но растворяется в алкоголе, сапонине, желчи (таурохолевокислый натрий); кроме того в ней обнаружено немного белков (липопротеид) щелочного характера (Schumacher, Bergel, Цюльцер) и почти не содержится нуклеиновой кислоты. Бледная спирохета способна редуцировать мышьяковые препараты (особенно органические), чем и объясняется её сальварсанонеустойчивость; помимо мышьяковых препаратов (сальварсан, стоварсол, осар-сол) она также неустойчива по отношению к сурьме (стибозан), родственной мышьяку, к ртути, иоду, висмуту. Бледная спирохета мало устойчива в пробирке (in vitro) по отношению» к различным другим вредностям, напр. к высыханию; t° около 50° для нее гибельна в течение 1 часа, около 10°—через 20 часов; в кусочках ткани на холоду она выживает до 58 дней; в трупном материале она, по Армуцци(Агтигг1), выживала до 110 дней [известны случаи заражения через трупный материал (Гофман и др.)]; в лимфе в запаянных капилярах она, по Ше-решевскому, выживает в течение нескольких дней. Ультрафиолетовые лучи для нее гибельны, рентген не действителен. Ногуши и Брон-фенбреннер дают следующие цифры смерти спирохеты (2 штамма) под влиянием минимальных растворов различных веществ: сулема—■ 1 : 200 000—500 000; As2O3—1 : 20 000—30 000; трикрезол—1:500; фенол—1:200; сапонин— 1:5000—7 000; таурохолевокислый натрий—■ 1 :1 000—2 000; NaOH—п/зэ; НС1-—П/Зпп; щелочный раствор Neo 1 :125 не убивает спирохету (in vitro) в течение 12 часов; она весьма устойчива к гипертоническому раствору NaCl, т. к. неспособна к плазмолизу.—Бледная спирохета не образует в жидкой среде истинного токсина; вырабатываемые ею в организме продукты—эндотоксического характера; фильтрующиеся формы для нее не доказаны. Бледная спирохета обладает антигенными свойствами по отношению к организму человека и животных: в сыворотке животных и человека под ее влиянием появляются свойства—комплемент-. связывающие (Вассерман, Цитрон, Клопшток и др.), преципитирующие, аглютинирующие (вернее агломерирующие), литические (Гуревич, Тимохина), опсонизирующие.
Бактериоскопия. Основным условием для обнаружения бледной спирохеты в пат. материалах является правильное взятие материала из главного седалища инфекции—лимф, путей—сифилитических элементов. Способ взятия материала: 1) первичная язва или другой элемент освобождается от наружной грязи и налета с помощью ватного тампона (стерильного), смоченного физиол. раствором NaCl или лучше гипертоническим раствором (iy2—2%) NaCl как усиливающим секрецию и облегчающим удаление детрита налетов. 2) Раздражение язвы для усиления секреции лимфы, содержащей спирохеты, производится каким-либо стерильным инструментом — стерильная платиновая петля или лопатка, стеклянный шпатель (модель Эльце), краем покровного или предметного стекла (шлифованного). Кровянистый материал негоден для исследования, т. к. в крови вообще содержится мало спирохет. Лимфа появляется обыкновенно.через 1—2 минуты после начала раздражения. 3) Зажившая эпителизованная язва или неизъязвленная эф-флоресценция до раздражения осторожно скарифицируется лезвием стерильного скальпеля до вскрытия лимф, путей; избегать вскрытия кровеносных сосудов. Появление лимфы можно ускорить сжатием язвы с боков, а также постановкой небольших Бировских баночек. 4) Важным подспорьем иногда является пункция регионарных лимф, желез, к-рая производится след, обр.: кожа над соответственной железой (чаще всего паховой) стерилизуется иодом и прокалывается круто скошенной стерильной иглой (лучше платиновой), надетой на канюлю 5— 10-граммового шприца (Рекорд) с туго идущим поршнем; по проникновении иглы в подлежащую подкожную клетчатку игла проводится до фиксированной между большим и указательным пальцами левой руки железы и вкалывается в корковую часть последней; затем производится несколько (5—6) осторожных насасываний поршнем шприца; после этого обыкновенно в игле оказывается несколько капель секрета железы, состоящего из лимфы, лимфоцитов и небольшого числа эритроцитов, если пункция сделана правильно. В таком материале в 60—70% удается найти спирохету при отсутствии их в зажившей язве.
Добытый указанным способом из какой-либо пат. эффлоресценции материал исследуется или в необработанном виде для обнаружения живых спирохет или в обработанном виде для обнаружения их в мертвом состоянии. Чаще всего практически применяются оба способа: 1) одна часть материала(1—2капли) наносится непосредственно на поверхность хорошо вымытого предметного стекла (лучше шлифованного) или в предварительно нанесенную каплю физиол. раствора Nad, покрывается чистым обожженным покровным стеклом и рассматривается в темном поле (см. Микроскопическая техника). 2) Из другой части материала готовятся на чистых предметных (лучше шлифованных) стеклах тонкие мазки; размазывание материала производится краем покровного или шлифованного предметного стекла; при известном навыке получаются хорошие препараты при размазывании платиновой петлей. Влажный еще препарат фиксирует-' ся парами осьмиевой к-ты (1%-ная) или чистого формальдегида (в аппарате Гамма) в течение 1—2 мин. Можно также фиксировать смесью спирта с эфиром (пополам) в течение 15 мин. или метиловым алкоголем в течение 10 мин. Некоторые авторы считают алкогольную фиксацию менее приемлемой, так как благодаря извлечению алкоголем липоидных веществ из спирохет последние хуже красятся и в препаратах обнаруживается при этом меньше спирохет, чем при других способах фиксации. Предложено около ста методов окраски и обработки препаратов, содержащих спирохеты; в общем эти методы представляют 4 типа: а) методы серебрения (модифик. способа Левадити— сравнительно простой по Фонтана), б) методы типа Гимза (см. Гимза, Гимза окраска), в) окраска другими красками (наиболее простой способ—фуксинный по Шмамине), г) негативные способы (коллоидными взвесями туши, серебра и др.). Из этих методов наиболее практически проверенные след.: 1) Окраска по Гимза (ускоренная модификация Шерешевского); на препарат, фиксированный осмиевой к-той или формалином и проведенный 3 раза через пламя, наливается раствор краски Гимза (1— 2 капли продажной краски на 1 ем3 1/2%-ной глицериновой воды, изготовленной ex tempore и прокипяченной до просветления; краска наливается 3 раза и смывается дест. водой; высушивается и микроскопируется. Бледные спирохеты в таком препарате ясно розовые; сапрофитные спирохеты (Sp. refringens, Sp. Vincenti и др.) с ясно фиолетовым нюансом. 2) Негативные методы обработки препаратов коллоидными взвесями нек-рых веществ, создающих определенный фон, на к-ром видны неокрашенные спирохеты и форменные элементы: а) обработка тушью, по Бурри: на чистое предметное стекло наносится капля так наз. бактериологической, тонко измельченной туши (марка «Pelikan»—Gunter-Wagner), в нее вносится капля лимфы из пат. аффекта, которая перемешивается с тушью и затем размазывается по стеклу краем покровного или предметного стекла; препарат должен быть средней толщины; препарат высушивается на воздухе и после этого без всякой фиксации годен для микроскопии. б) Колларголовый способ (способ Нитше). Приготовляется мазок из тканевой жидкости; после того как он высыхает на воздухе, на него наливают толстым слоем 2%-ный раствор колларгола; через 3 мин. колларгол сливают; по высыхании мазок рассматривается в иммерсию. Для негативной обработки были предложены и др. вещества (опалблау, цианохин). При обработке колларголом в препарате на красновато-коричневом фоне видны серые (бесцветные) спирохеты довольно типичной морфологии.—Из указанных методов по своему практическому значению на первом месте должен быть поставлен метод темного поля, при к-ром бледная спирохета изучается в условиях, наиболее близких к естественным, и где выступают не только характерные морфол. черты ее, но также и особенности ее движения. На втором месте стоят методы окраски типа Гимза, при которых выявляется характерное отношение спирохеты к азуру краски, отличающее бледную спирохету от вульгарных спирохет— розовая окраска бледной спирохеты и фиолетовый оттенок окраски вульгарных спирохет. На третьем месте должны быть поставлены так наз. негативные способы обработки, из к-рых наиболее удовлетворительные результаты получаются при коллар головом способе. Окраску срезов и пат. материала лучше всего производить по комбинированному способу серебрения Левадити-Мануелян. В условиях периферии (соцсектора села, экспедиций, новостроек и т. д.) наибольшее применение конечно будут иметь самые простые и скорые из указанных методов (тушевой, колларголовый, фуксинный). Реже удается использовать краску Гимза, в общем качественно довольно лябильную; еще труднее и реже удается применить метод темного поля, для к-рого нужна довольно сложная и дорогая аппаратура и электрическая энергия, к-рые не всегда можно иметь в условиях периферической работы.
Диференциальная диагностика. Как на нормальной, так и на больной коже и слизистых оболочках (особенно половых органов и полости рта) попадаются спирохеты, которые имеют известное морфол. сходство с бледной спирохетой и потому Должны быть приняты во внимание при диференциальном диагнозе сифилиса. Из них чаще всего обнаруживается т. н. Sp. refringens (Шаудин), описанная еще Донне (Боппё) под названием Sp. lineola; ее признаки: она значительно толще бледной спирохеты, содержит 3—8 неравномерных плоских изгибов, красится, по Гимза, в красноватофиолетовый цвет, а также и обычными способами (растворы метиленовой синьки, фуксина, генцианы). Из других спирохет можно указать Sp. calligyra (Ногуши) и целый ряд еще недостаточно диференцированных спирохет (Тг. Ьа-lanit., Tr. genital., Tr. urethrae, Tr. vaginal, и др.), попадающихся в разных материалах (в смегме—особенно при баланитах, в полости рта, на миндалинах и т. д.). Пат. их значение не установлено. Большинство из указанных спирохет легко отличается от бледной спирохеты как морфологией (более грубые, иного характера завитки), так и отношением к краскам (легкая окрашиваемость обычнюми растворами анилиновых красок), а также иным типом подвижности на темном поле. Из спирохет полости рта (Tr. microdent, и Tr. macrodent.— Ногуши, Tr. medium, Tr. mucos.) приходится больше всего при диференциальном диагнозе иметь в виду мелкую спирохету зубного налета (Tr. microdent.). Отличие этих спирохет следующее: 1) зубная спирохета короче и толще бледной; 2) зубная спирохета имеет острые, угловатые зигзагообразные завитки, бледная— правильные дугообразные; 3) зубная совершает немного сгибательных неритмичных движений; 4) зубная спирохета выглядит на темном поле ярче, более преломляющей свет, чем бледная. Во избежание примеси вульгарных спирохет при исследовании эффлоресцен-ции полости рта необходимо предварительное тщательное механическое их очищение (зубная щетка, индиферентное полоскание) для удаления поверхностных наложений, с к-рыми в большинстве случаев устраняются и сапрофитные спирохеты. В общем в отношении диагностики бледной спирохеты остается до сих пор в силе т. н. «правило Гофмана»: «в препаратах из сифилитических секретов бледная спирохета лишь тогда наверняка диагностицируется, когда в них кроме характерных спирохет нет спирохет близкого морфол. типа; в таких случаях необходимо повторное исследование с соблюдением указанных выше предосторожностей». Между прочим практически для опытного исследователя лишь одна спирохета Кастеллани (Sp. pertenuis framboesiae) совершенно неотличима морфологически и красочно от бледной спирохеты. Посевы исходного материала на искусственных средах для обнаружения бледной спирохеты не имеют практического значения при настоящем положении техники ее культивирования, т. к. она лишь как исключение выращивается из пат. материала. Такие посевы пока имеют лишь теоретический интерес для изучения свойств поддерживаемых на искусственных средах различных штаммов бледной спирохеты, отчасти для изготовления так наз. люетина, применяемого изредка для кожной реакции (при третичном сифилисе). В редких случаях, напр. при решении вопроса об изле-ченности сифилиса после длительной терапии, можно по предложению Мульцера применить и эксперименты на животных. Для этой цели употребляется кролик, как известно, весьма восприимчивый к сифилису; в таких случаях кролику впрыскивают в яички кровь, сперму от мужчий, а от женщин кроме крови секрет шейки матки И влагалища. Ю. Финкельштейн.
V. Патологическая анатомия.
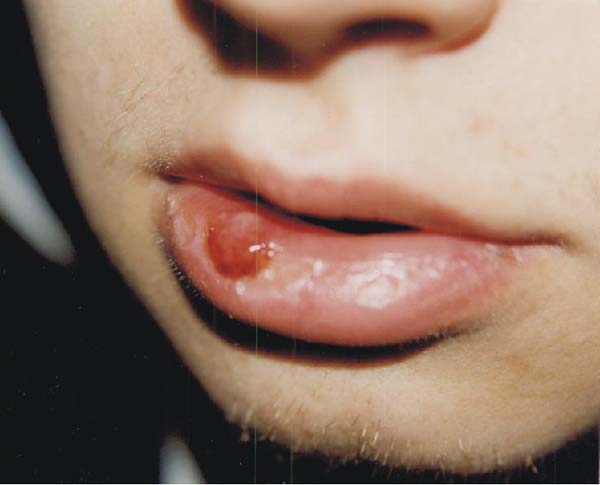
Схематически течение С., как указано выше, распадается на три периода. Важнейшим фактором первичного периода является образование твердой язвы (ulcus durum). Развитию язвы предшествует образование папулы. Язва имеет обычно вид поверхностного дефекта или ссадины, края и дно ее плотноваты, пергаментообразны; иногда самое осаднение мало заметно, преобладают воспалительный отек и уплотнение окружающей ткани—т. н. п е р -вичный склероз. Сравнительно редко язвы бывают во множественном числе. Как правило язва сопровождается развитием бубонов, т. е. припуханием регионарных лимф, желез, напр. паховых (лимфаденит). Язву и поражение регионарных желез можно рассматривать как первичный сифилитический комплекс по аналогии напр. с первичным туб. комплексом. Микроскоп, исследование твердой язвы обнаруживает картины подострого воспаления с ярким преобладанием пролиферативных явлений со стороны адвентициальных и эндотелиальных сосудистых элементов, отчего стенки сосудов представляются разрыхленными, просветы же их часто суженными. В инфильтрате находят обильное количество лимфоидных клеток, немного полиморфноядерных; позднее преобладают юные фибробласты, лимфоциты, плазматические клетки. Поверхностные слои язвы представляют обычно сплошной клеточный инфильтрат; глубже последний сосредоточивается гл. обр. по ходу сосудов; нередко инфильтрат следует за сосудами в пределы поверхностных фасций, напр. в область кавернозной ткани penis’а. Специальная обработка обнаруживает в инфильтрате обилие спирохет. Заживление язвы происходит с развитием нежного, слегка западающего плоского белесоватого (депиг-ментированного) рубца, причем микроскопирование отнюдь не всегда обнаруживает сглаживание сосочков, как это имеет место в вульгарных рубцах кожи; эластическая ткань в сосочковом слое тоже сохраняется, причем происходит повидимому и новообразование волокон. В лимф, узлах преобладают вульгарные гиперпластические процессы со стороны фоли-кулов и мозговых тяжей с десквамацией и пролиферацией эндотелия синусов; нагноения как правило не бывает. Существование нагноитель-ных и некротических процессов говорит о наличии другой или смешанной инфекции (мягкий шанкр, ингвинальный лимфогранулематоз и т. п.).
Следующий (второй) период б-ни, обозначаемый как период генерализации, выражается не только в ряде обычных общеинфекционных явлений клин, характера, но и в некоторых морфол. изменениях, главн.образом со стороны кожи, слизистых оболочек, лимф, желез, селезенки. Нежно розеолезные, а также папулезные и пустулезные высыпания на коже (сифилиды), подостро катаральные процессы со стороны слизистых, особенно глотки, носа, гортани, характеризуют второй период. С гист. стороны сифилиды вторичного периода не представляют чего-либо специфического. На фоне гиперемии сосудов подсосочковой области отмечают разрыхление субстрата, периваскулярные инфильтраты (незначительные в розеолах, выраженные в папулах) из лимфоидных клеток с примесью полинуклеаров; иногда дегенеративные изменения со стороны эпидермиса. Наличие значительных эксудативных и деструктивных явлений служит предпосылкой к развитию сифилидов типа пустул, pemphigus, к-рые в свою очередь могут развиваться в сифилитические язвы кожи с подсыхающими корками на них, т. н. рупии. Особенно острые и диффузные воспалительные явления с обширной отслойкой эпидермиса наблюдаются у новорожденных сифилитиков. Пустулезный сифилид, возникающий в порядке нагноения папулезного, часто указывает на особо злокачественные формы заболевания. На ладонях и подошвах, в частности на пятках, папулезные высыпания сопровождаются мощным развитием роговых пластов, напоминающих омозо-лелости (т. н. сифилитический псориаз). Интенсивность кожных проявлений периода генерализации чрезвычайно'колеблется; в некоторых случаях эти проявления значительны, в других крайне ограничены, а в отдельных случаях повидимому вовсе отсутствуют, что впрочем имеет свои аналогии и при других «сыпных» инфекциях.
Третий период сифилиса принято обозначать гуммозным, именно потому, что он часто сопровождается развитием в различных органах и системах т. н. гумм (см.). В самом некрозе ошибочно видеть простое нарушение питания на почве облитерирующих процессов в сосудах гуммы; некроз, как и дальнейший распад составляют неотъемлемый этап в развитии гуммы, они входят в сущность самого процесса. Больше того, с некроза анатомически цельных тканей может начинаться самый процесс гуммообразования, а гранулематоз и рубцы могут быть только последующими моментами. С другой стороны, наступление склерозов есть обычная предпосылка к развитию новых некрозов, включая образовавшиеся рубцы и сосуды. Смена фаз некроза и гранулематоза, которая может повторяться несколько раз, и лежит в основе роста гуммы; она же питает клин, и анат. симптоматологию третичного периода, поскольку представление о некрозе связано с представлением о выпадении функций (напр. гуммы в проводящей системе сердца, в нервной системе и т. п.), а представление о гранулематозе и рубцевании—с представлением о хрон. воспалении, раздражении, склерозах и т. д.
Клин.-анатомическое значение гумм вытекает также из факта их опухолевидности и из неизбежного конца всякой гуммы и гуммозного инфильтрата—резкие и обширные рубцовые изменения тканей в месте расположения гуцшы. В результате этих изменений часто возникают те или иные деформации и обезображивания органов (напр. западение спинки носа), развитие пат. дольчатости их (hepar lobatum, pulmo lobatus и т. п.), стриктуры каналов, напр. трахеи, гортани, желудка и т. Д. Самый распад гуммы, поскольку он касается структурных элементов органа, может вести к развитию язв, перфораций, напр. нёба, носовой перегородки и т. д. Гуммы наблюдаются в различных тканях и органах (мозговые оболочки, печень, мышцы, кожа и т. д.). Редко впрочем при вскрытии находят гуммозный С. многих органов; скорее, наоборот, развитие гумм в каком-либо органе до известной степени как бы гарантирует от развития их в других местах организма.
Следующей особенностью III периода является развитие т. н. диффузных сифилитических склерозов (или цирозов) на почве хрон. специфического воспаления; иногда такие склерозы сопровождаются развитием кое-где гуммозных инфильтратов. Цирозы чаще всего наблюдаются в печени (как взрослых, так и •новорожденных),в поджелудочной железе, надпочечниках, легких, яичках. Нужно впрочем сознаться, что спецификация таких цирозов требует значительной осторожности, и во всех соответствующих случаях необходимо обращать сугубое внимание на диференциальную диагностику. При развитии сифилитических цирозов.у детей, особенно при врожденном С., явления собственно цироза часто сочетаются с значительными дефектами общего развития органа.—Очень важной особенностью того же периода следует считать развитие сифилитических васкулитов, гл. обр. по ходу артериальной системы [см. отд. табл. (ст. 591 — 592), рис. 2, 4 и 5]. Наконец как на четвертую разновидность пат. процессов в поздние периоды С. (т. н. парасифилиса или метасифилиса) следует указать на диффузные и по преимуществу дегенеративные процессы со стороны нервной системы. Сюда относятся в первую очередь табес и прогрессивный паралич.
Вообще необходимо подчеркнуть, что С., как и всякая другая инфекция, может наряду с чрезвычайно характерными картинами и даже вместо них давать малотипичные и совсем вульгарные и притом довольно острые процессы дегенеративно-воспалительной природы. В числе таковых наряду с катарами II периода можно назвать напр. фибринозно-гнойный перитонит у новорожденных сифилитиков, диффузные лейкоцитарные инфильтраты органов в тех же случаях, остеопластические периоститы и т. п.—С. как хроническая.инфекция нередко сопровождается глубокими и прогрессирующими расстройствами обмена веществ. Нарушения белкового обмена могут выражаться в амилоидозе внутренних органов (селезенки, почек, печени, кишок). Как проявление нарушения липоидного обмена можно рассматривать липоидный (часто хронический) нефроз сифилитиков; иногда наблюдают смешанный «амилоидно-липоидный» нефроз. Нарушения как белкового, так и липоидного обмена особенно часты у молодых сифилитиков, в частности при lues congenita tarda.
Частная патологическая анатомия С.—см. соответствующие Органы. И. Давыдовский.
VI. Экспериментальный сифилис.
Первые сообщения о возможности заразить С. обезьян появились в конце 19 в.: Клебс (Klebs) в 1871 г., в 1886—88 гг. петербургский врач Шперк и др. авторы сообщают о заражении обезьян С. материалом от б-ных людей и о развитии у обезьян сифилитических язв (шанкров) и сыпей. Эти единичные удачные опыты однако терялись среди массы отрицательных результатов прививок С. животным и не были оценены по достоинству современниками, точно так же, как и несомненно удавшееся Гензе-лю (Hansel) в 1881 г. заражение С. кроликов в глаз. В декабре 1903 г. Мечников и Ру (Roux) опубликовали результаты своих знаменитых экспериментов на 2 шимпанзе: они привили самке в складку praeputii clitoridis материал, взятый от сифилитика. После этого появились работы целого ряда исследователей (Neisser, Finger и Landsteiner, Nicolle и др.), не только подтверждающие заразительность С. для обезьян, но и выясняющие целый ряд вопросов, касающихся этого явления. Оказалось, что при соответствующей технике заражение удается во всех случаях без исключения. Заболевают С. не только разные виды высших антропоидных обезьян (шимпанзе, оранг-утаны, гиббоны), но и низших (Macacus, Cercopithe-cus, Cynocephalus). У последних однако восприимчивость несколько слабее, чем у высших животных, как это показывает необходимость применять для их заражения материал с большим количеством спирохет; в сифилитических шанкрах у них спирохеты появляется в очень небольшом количестве, а самое заражение удается только на определенных участках кожи. Наиболее надежные результаты заражения обезьян дают кожные прививки путем интенсивного втирания в скарифицированную кожу. Через неповрежденный эпителий заражение не удается. Нейсер не получил заражения даже при втирании вирулентного материала в слизистую оболочку носа, поверхности миндалин, в конъюнктивы. Подкожное заражение, по сообщениям большинства авторов, не удается (Мечников, Ру, Нейсер и др.). Тоже относится и к внутривенному и внутрибрюш-ному заражению и к заражению через роговицу. Однако о положительных результатах заражения через роговицу сообщает Сальмон (Salmon), а Томашевскому удавалось заражать обезьян С. при введении материала под кожу глазного века. Заражение путем прививки в яичко получали Гофман, Лее (Lohe), Мульцер и нек-рые другие авторы. Пассажи вируса от низших обезьян часто дают худший результат, но Нейсер, Фингер и Ландштейнер и др. считают, что это зависит не от ослабления заразного начала (вируса) у низших обезьян, а от меньшего количества спирохет в материале, к-рое в первую очередь обусловливает силу и быстроту проявления инфекционного процесса.
Заражение лучше всего удается при прививке материала от свежего первичного склероза или желез или от проявлений вторичного С. (папулы, кондилемы). Продукты третичного С. дают заражение не всегда; Нейсер,Гофман и др. описывали наряду с отрицательными и положительные результаты. Опыты заражения кровью сифилитиков тоже удавались только в небольшом проценте случаев, повидимому вследствие малого содержания спирохет в крови. Гофману удалось заразить обезьяну спинномозговой жидкостью сифилитика. С успехом прививался С. обезьянам при введении крови и кашицы из органов врожденных сифилитиков.
Проявления б-ни у обезьян в общем сходны с тем, что наблюдается у человека. Скарификации на месте прививки сначала заживают, и только после б. или м. продолжительного периода инкубации появляются специфические изменения, даже в том случае, если место прививки было вырезано через несколько часов после инфекции. Длительность инкубационного периода—3—4—5 недель (от 15 до 65 дней по Нейсеру, Baermann’y и Halberstadter’у), в среднем 30 дней (Мечников и Ру). Первичные поражения имеют разнообразный вид: то твердого инфильтрата темносинего цвета то изъязвления с распадом, иногда они имеют папулезный характер или же совершенно напоминают первичный склероз человека; характер первичного поражения не зависит от вида животного.
Явления вторичного С. наблюдались у всех видов обезьян. У высших обезьян, в особенности у шимпанзе и гиббонов, вторичные явления в виде коящых папулезных сыпей бывают б. ч. ясно выражены. У оранг-утана и низших обезьян они встречаются значительно реже и многими авторами совершенно отрицаются. Но другие авторы (Заболотный, Гофман, Лее и др.) описывают и у низших обезьян пятнистые и папулезные сыпи на коже, папулы на слизистых. Внутренние органы обезьян (спинной мозг, печень, легкие, мышцы и надпочечники) по исследованиям Нейсера оказались незаразительными при перевивках на других обезьян, но селезенка, костный мозг, лимф, железы и яички иногда вызывали инфекцию. Наличие спирохет в селезенке и костном мозгу низших обезьян несмотря на отсутствие вторичных явлений указывает на генерализацию вируса у этих животных. Вормс (Worms) у обезьян (Rhesus), зараженных С., но не давших внешних проявлений заболевания, доказал наличие инфекции перевивкой через 6% месяцев после заражения паховых желез на кроликов с положительным результатом и т. о. установил наличие у обезьян бессимптомной инфекции (см. ниже). По гист. строению сифилитические поражения обезьян аналогичны соответствующим поражениям у человека. Спирохеты у зараженных С. обезьян обнаруживались в меньшем количестве, чем в случаях С. у человека. У высших обезьян в сифилитических поражениях обычно находили значительно больше спирохет, чем у низших видов; у последних присутствие спирохет можно всегда доказать в лимф, железах. .
В 1906 г. Бертарелли (Bertarelli) повторил опыты Гензеля (1881) и доказал, что С. можно заразить и кроликов. Прививая сифилитический материал на роговицу или вводя его в переднюю камеру глаза, он после довольно длительного инкубационного периода получал воспаление роговицы сифилитического характера, что доказывалось гист. картиной и наличием спирохет. Другие авторы подтвердили данные Бертарелли; как Бертарелли, так и другие авторы доказали перевиваемость С. от кролика на кролика и на обезьян. Заражение производится введением в переднюю камеру глаза маленьких кусочков ткани, содержащих спирохеты, или втиранием материала в поцарапанную роговицу. Шеллак, Броун и Пирс (Schellack, Brown, Pearce) получили заражение простым вкапыванием- материала, содержащего спирохеты, в конъюнктивальный мешок. Описаны сифилитические кератиты у кролика, полученные прививкой сифилитических надпочечников, сока из легочной ткани и продуктов третичного С. Инкубационный период длится 4—6 недель, однако описана и более поздняя инфекция—через 2—3 месяца и даже через 150 дней после заражения. Обыкновенно наблюдаются, следующие явления: сначала на месте прививки развивается воспаление с помутнением роговицы и инъекцией сосудов, иногда с нагноением; через 5—10 дней наступает полное заживление с просветлением роговицы, а через б. или м. продолжительный инкубационный период развиваются явления паренхиматозного кератита разной силы—от помутнения до нагноения и распада. Описаны папулезные и гуммозные образования на роговице. В процесс вовлекается и радужная оболочка (Томашевский, Финкельштейн). Сифилитические кератиты у кролика через нек-рое время обычно излечиваются; довольно часты рецидивы (Григорьев, Ярышева, Батраченко, Кашинский и др.). Уленгут (Uhlen-huth) и Мульцер в самое последнее время сообщают, что им ни разу не приходилось наблюдать генерализации процесса после прививки С. в роговицу кролика. Однако Грувен (Grouven), Шерешевский, Гофман сообщают о наблюдавшихся ими явлениях общего поражения организма (после прививки в глаз) в виде кожных поражений, выпадения волос, нарушения общего состояния животных. Григорьев сообщил о передаче С. потомству крольчихой, зараженной С. в глаз. Сифилитический вирус, перевиваемый на кролика, не теряет своей вирулентности для обезьян, что было неоднократно доказано экспериментально разными авторами.
Введением сифилитического вируса в яичко и на мошонку кролика с большим постоянством удается получать как местные, так и общие специфические изменения. Сифилемы яичек представляют собой материал, чрезвычайно богатый спирохетами и легко доступный для эксперимента. Метод этот был разработан в ряде работ Уленгута и Мульцера; применение его для изучения экспериментального С. широко проводилось в исследованиях многочисленных авторов. Материалом для прививок может служить содержащий спирохеты тканевой сок от шанкра, мокнущих папул или кусочки шанкра или папул. Этот материал вводится пипеткой или шприцем в толщу яичка или под кожу мошонки. Кусочки ткани лучше всего вводятся в надрезы кожи (кожные карманы) мошонки. Можно также получить заражение путем втирания в скарифицированную кожу мошонки. Внутрикожное заражение с положительным результатом описал Чесни (Chesney).
При перевивках материала от человека положительный результат получается в меньшем числе случаев (8—25%), чем при пассажах от кролика к кролику. Пассажный вирус при перевивках приобретает все большую вирулентность, и прививаемость его делается абсолютной, достигая 100%; одновременно уменьшается и срок появления первичных поражений (инкубационный период); последние вместе с тем становятся более резкими и тяжелыми. Результаты прививок зависят также от метода прививок, характера материала и расы кролика. Как и при сифилитическом кератите, вирус сохраняет и в этом случае свою вирулентность для человека; это доказано несколькими случаями лабораторного заражения человека от сифилитических кроликов.
Заражение, наступившее в результате прививки, у кроликов может проявиться в разных формах: 1) в виде язв на коже мошонки (типичного шанкра или нетипичных изъязвлений); 2) в виде воспаления яичка и придатка (сифилитические орхиты); 3) воспаления оболочек яичка (сифилитические периорхиты). Самостоятельное излечение этих сифилитических поражений происходит обычно очень медленно; шанкры могут держаться от 4 до 8 месяцев. С пат.-анат. точки зрения описанные поражения представляют собой грануляционные опухоли, состоящие из лимфоидных клеток и в центральной части—из ткани, напоминающей эмбриональную соединительную ткань. В них не происходит некроза или творожистого распада, как в сифилитических поражениях взрослых людей. По гист. картине и чрезвычайному обилию спирохет сифилис, кролика сравнивают с врожденным сифилисом человеческого плода.—По мере того как первичные явления постепенно исчезают, наступает генерализация вируса по всему организму, выражающаяся в опухании лимф, желез, заболевании второго яичка, изменении роговой оболочки; вирус может быть обнаружен в селезенке, печени, костном мозгу, в аорте, сердечной мышце (Григорьев, Ярышева). Вторичные сифилитические явления при заражении кроликов в кровь и при заражении, прививкой"'в яичко оказались вполне сходными с наблюдаемыми при вторичном С. у человека и состоят из специфич. изменений кожи, слизистых, костей, ногтей и т. п., изменении хрящей носа, кончика хвоста.
Частота появления общих сифилитических явлений, по Гросману, равна 56,5 %при прививках в оба яичка. Костные изменения исследовались при помощи рентген, лучей и обнаружены более чем в 50% случаев как очень ранний признак С. Помимо сифилитических конъюнктивитов, кератитов, иритов описаны заболевания глазного дна (хориоидиты, хориоре-тиниты), встречающиеся при заражении некоторыми штаммами в 70—95% случаев.
Поражения центральной нервной системы при С. кроликов установлены в последнее время с несомненностью. Гист, изменения мозгового вещества и мягкой мозговой оболочки (Steiner, Biach, Jakob) с несомненностью говорят за участие мозговой ткани и оболочек в сифилитическом процессе у кроликов. Снесарев и Финкельштейн наблюдали у привитого в яичко кролика клин, симптомы поражения мозжечка, а на вскрытии обнаружили у него гумму мозжечка с изменениями оболочек и дегенерацией проводящих нервных путей. Кроме того у сифилитических кроликов описаны пат. изменения спинномозговой жидкости, выражающиеся в увеличении количества клеток и глобулинов и в появлении специфической коллоидной реакции спинномозговой жидкости (Goldsol- и Mastix-реакция). Однако работы в экспериментальных отделениях Гос. вен. ин-тов в Москве и Одессе этого не подтвердили.
Помимо прививок сифилитического вируса в яичко и под кожу мошонки изучались и другие методы прививок. Прививки на коже вне области половых органов дают значительно худшие результаты. Однако Уленгуту и Муль-церу удалось получить первичные сифилитические поражения у кролика после скарификации бровей, а Колле, Рупперту и Мебиусу (Ruppert, Moebius) — получить заражение при инфекции вирулентным штаммом (100 пассажей) под кожу спины. Заражение путем введения вируса под твердую мозговую оболочку или внутрь мозга удавалось редко.
Возможности передачи С. кроликов половым путем до сих пор находятся под сомнением: в немногочисленных случаях, где был получен положительный результат, приходится иметь в виду возможность ошибки—смешения со спонтанным кроличьим спирохетозом. Экспериментальное изучение передачи С. от родителей потомству до сих пор не дало вполне определенных результатов. Имеются единичные (Wiman, Григорьев) наблюдения о сифилитических явлениях у потомства при заражении матерей.
Экспериментальный С. кролика неоднократно использовался для целей диагноза С. человека, для определения содержания вируса в тех или других частях организма. Исследованием крови сифилитиков очень много занимались Уленгут и Мульцер. Они прививали в яичко кролику 2 см3 дефибринированной крови б-ного и часто получали положительные результаты. В случаях вторичного С.—в 75%, при лятентномС.—значительно реже. Из 8 случаев третичного С. заражение кровью удалось только в одном. Кровь детей с ранним врожденным С. дает заражение кроликов, в то время как кровь б-ных в поздних стадиях врожденного С. заражения не вызывает. Прививки мочи, слюны и пота сифилитиков во вторичном периоде б-ни всегда давали отрицательный результат. Присутствие спирохет в молоке кормилиц-сифилитичек доказано опытами прививок, произведенными Уленгутом и Мульцером; Фингер же и Ландштейнер при прививках молока обезьянам, а Шварц и Шуберт (Schwarz, Schubert)—кроликам и при микроскоп, исследовании спирохет не обнаружили. Сперма, взятая в расцвете сифилитической инфекции, дала заражение в двух случаях из 6 (Уленгут и Мульцер). Спинномозговая жидкость вызывает инфекцию не всегда: по данным Чесни и Кемпа в раннем стадии С. в клинически неизмененной спинномозговой жидкости можно обнаружить спирохеты в 15% случаев. Удачное заражение кроликов кровью и спинномозговой жидкостью неоднократно производили многие авторы, хотя Уленгуту, Штейнеру и Мульцерув 19 случаях спинной сухотки и прогрессивного паралича прививки спинномозговой жидкостью не дали заражения.
Расширение базы экспериментального С. з а-ражением других животных. Опыты с холоднокровными (лягушками), птицами, различными млекопитающими (собака, кошка, овца и в особенности свинья) давали отрицательный или недостаточный для практического применения результат. Нек-рое значение имеют только данные, полученные на морских свинках и мышах. При опытах заражения С. морских свинок (Бертарелли, Труффи, Томашевский и др.) получались кератиты, инфильтраты и первичные склерозы на яичках. Пассажи удавались редко, но вирулентность вируса при этом не увеличивалась. В последнее время Колле и Эверс (Evers) показали, что заражение свинок при отсутствии внешних проявлений заболевания дает лятентную инфекцию, которую можно обнаружить прививкой лимф, желез зараженного животного кроликам. Этим же методом Колле и Шлосбергер (Schlossber-ger) обнаружили, что, прививая кусочки шанкра мышам или крысам под кожу, можно получить бессимптомную, лятентную инфекцию этих животных. Наличие у них сифилитического вируса через 3—4 месяца после заражения можно доказать прививкой кроликам их желез, селезенки или мозга. Большой интерес возбудили в свое время сообщения аргентинских исследователей Хаурегви и Ланчелотти (Jauregui, Lancelotti) о сильной восприимчивости к С. ламы. После прививки человеческого материала через 14 дней появляется шанкр, затем быстро наступает вторичный стадий, проявляющийся в форме розеол, папул и пр., как у человека. Далее следует третичный стадий с гуммами внутренних органов, поражениями костей и мозга. Животные погибают через 3 года. Наблюдалась передача потомству. Однако при проверке рядом исследователей (Гофман, Zurhelle, Колле, Мульцер и др.) эти данные не подтвердились ;Млама оказалась невосприимчивой к человеческому и кроличьему сифилитическому вирусу, а сыворотка привитого животного не оказывает никакого лечебного действия, как это утверждают упомянутые выше аргентинские авторы.
Значение экспериментального изучения явлений особенно сказалось при разработке интересного и сложного вопроса об иммунитете при С. До конца 19 в. господствовал взгляд, установленный Рикором (Ricord), что С. оставляет после себя длительный иммунитет, затем количество наблюдений над повторным заражением С. у людей все увеличивается. Решение вопроса стало возможным только с развитием методов экспериментального С. Опыты велись по линии изучения явлений суперинфекции й реинфекции. Брук (Bruck), Фингер и Ландштейнер и Нейсер произвели большое количество исследований на обезьянах. Они обнаружили, что суперинфекция, произведенная вскоре после первого заражения (9—14 дней), дает типичные первичные склерозы. Постепенно по мере генерализации вируса способность к повторному заражению ослабевает, так что суперинфекция может совершенно не проявляться.
Очень подробно изучил этот вопрос на кроликах Колле. Он заражал кроликов С. при помощи штамма Труффи, а затем в разные сроки после заражения суперинфицировал их тем же штаммом. В течение 60 дней после первого заражения суперинфекция удавалась в 50—■ 60% случаев, а между 60 и 90 днем—лишь изредка; на месте суперинфекции появлялись типичные шанкры. После 90-го дня и до нескольких лет после первого заражения суперинфекция никогда не удавалась.
Для более полного разрешения вопроса об иммунитете при С. Колле предпринял дальнейшие исследования, видоизменив их в том отношении, что он производил суперинфекцию не тем штаммом, к-рым кролик заражался в первый раз (гомологичным), а.другим (гетерологическим), напр. штаммом Никольса после первой инфекции штаммом Труффи, штаммом Кузницкого после штамма Никольса и т. п. Такого рода суперинфекция, производившаяся через 4—5 месяцев после первого заражения, в значительном количестве случаев (28,5 — 62,5%) давала положительный результат, проявляясь в виде типичных шанкров, в то время как контроли (суперинфекция гомологичным штаммом) давали во всех случаях отрицательный результат. Из этих опытов Колле делает вывод, что у кроликов, зараженных С., не всегда вырабатывается «паниммунитет» против всех сифилитических штаммов, а только «моноиммунитет» против того штамма, к-рым животное заражено. У человека же, по мнению Колле, имеется «паниммунитет», на что указывает редкость вторичного заболевания людей сифилитиков, которые часто приходят в соприкосновение с гетерологичными сифилитическими штаммами. Чесни считает, что у человека нет паниммунитета, а редкость повторного заболевания зависит от незначительного количества инфекционного материала, с которым он приходит в соприкосновение. Поверочная работа Пригге и Ротермундта (Rothermundt) показала, что для заражения кролика достаточно ничтожного количества инфекционного материала. По существу же вопроса нужно сказать, что вряд ли можно в данном отношении устанавливать различие в характере иммунитета у человека и у кролика, т. к. и у последнего гетерологические штаммы не всегда дают суперинфекцию (в 28,5—62,5%). Необходимо отметить, что в изложенных исследованиях речь идет только о т. н. «шанкр-иммунитете», т. е. состоянии организма, защищающем его от возникновения первичного кожного поражения—шанкра. При этом остается открытым вопрос, защищен ли организм от нового проникновения в него сифилитических спирохет (см. ниже).
Новые интересные обстоятельства, касающиеся иммунитета, были обнаружены при лечении зараженных кроликов. Колле лечил зараженных сифилитических кроликов в первые 45- дней после заражения. Повторные заражения в поздние сроки (более 90 дней после первого заражения) б.ч. вызывали появление у них типичных шанкров. Колле считал, что это заражение является реинфекцией, которая указывает на полную стерилизацию кроликов при. раннем, введении лекарственного вещества. Броун и Пирс при лечении сифилитических кроликов нестерилизующими дозами сальварсана наблюдали у них замедление в проявлении шанкр-иммунитета. Бушке и Кроо, работая со спирохетами возвратного тифа, пришли к заключению, что стерилизация спирохетных' заболеваний хемотерапевтическими препаратами вообще невозможна. По их мнению лечение может лишь уничтожить клин, проявления б-ни и задержать развитие иммунитета, но возбудители б-ни все же остаются в скрытом состоянии в организме, и поэтому повторное заражение является только суперинфекцией, а не рёинфекцией и не доказывает полной стерилизации организма. Колле производил лечение сифилитических кроликов большими дозами сальварсана после 45-го дня б-ни; при повторном заражении таких кроликов шанкры б. ч. не появлялись. На основании этого Колле заключает, что позднее лечение большими/* дозами не в состоянии стерилизовать сифилитическую инфекцию. Все эти данные проливают свет на характер иммунитета приС. Колле считает, что в данном случае имеется не настоящий активный .иммунитет, а «инфекционный» иммунитет, т. е. такое состояние организма, когда при наличии инфекции в нем он защищен от повторного заражения тем же вирусом; инфекционный иммунитет находится в зависимости от наличия в организме возбудителя инфекции и исчезает при полном излечении. Чесни и Кемп подтвердили данные Колле, но не согласны с его объяснением характера иммунитета. По их мнению при С. возникает настоящий активный иммунитет, и поэтому они считают возможной стерилизацию организма при позднем лечении, а отсутствие реинфекции рассматривают как показатель активного иммунитета, но не наличия в организме возбудителей б-ни. К взглядам Чесни присоединились также Уленгут и Гросман. Однако эти взгляды недостаточно обоснованы экспериментальным материалом, данные же о спирохетных инфекциях вообще и о бессимптомном сифилисе в частности (см. ниже) им противоречат.
Пирс и Броун в 1922 г. показали, что у неле-ченных сифилитических кроликов через долгое время после исчезновения всех симптомов б-ни в периоде развившегося иммунитета можно обнаружить наличие вирулентных спирохет в подколенных (поплитеальных) лимф, железах: перевивка этих желез на здоровых кроликов Вызывает появление типичных шанкров. Применение этого метода для обнаружения сифилитического вируса получило большое значение для экспериментального С. Колле и Эверс этим методом изучили быстроту распространения инфекции в организме. Оказалось, что после заражения в мошонку присутствие спирохет в паховых железах можно доказать у кролика через 30 минут, а у морской свинки даже через 5 минут. Пригге нашел вирулентные спирохеты в подколенных железах через две недели после заражения. В опытах Колле у кроликов, к-рым вводили нерастворимое соединение висмута («висмутовое депо»), а затем заражали С., типичных шанкров не образовывалось. С целью проверки, убивает ли висмут введенные спирохеты, подколенные железы таких кроликов прививались в мошонку здоровым животным, причем часто получался положительный результат. Оказалось, что, задержав проявление внешних симптомов, висмут спирохет не убивает; у получавших висмут кроликов получилась т. о. лятентная бессимптомная общая инфекция. Исходя из этого факта, Колле и Эверс проверили, нет ли такой же бессимптомной инфекции у нелеченных кроликов. При заражении кроликов С. 90% из них дают типические шанкры, а 10% не реагируют клин, симптомами на заражение, несмотря на то, что в вводимых им кусочках сифилитической ткани содержится огромное количество спирохет. Считалось, что эти кролики остаются здоровыми, потому что спирохеты в их организме по тем или иным причинам погибают. Такие кролики получили специальное название «Nuller». Колле и Эверс перевивали подколенные железы таких кроликов на мошонку здоровым животным и почти в 100% случаев получали типические шанкры. Т. о. было установлено, что кролики, не реагирующие клин, симптомами на заражение С., как правило содержат в своих лимф, железах вирулентные спирохеты, а у так наз. Nuller’ов почти постоянно имеется бессимптомная сифилитическая инфекция.
Метод перевивки лимф, желез сифилитических животных дал возможность еще детальнее изучить вопросы суперинфекции и иммунитета при С. Комбинируя различным образом при суперинфекции зараженных кроликов лимф, железы, содержащие гетерологические и гомологические штаммы вируса, Колле и его сотрудники обнаружили у суперинфицируемых кроликов одновременное присутствие как спирохет, введенных при первом заражении, так и спирохет, введенных при суперинфекции, даже в тех случаях, когда последняя никакими внешними признаками не проявлялась. Тем самым была доказана положительная бессимптомная суперинфекция при С. Перевивкой желез кроликов, леченных большими дозами сальварсана и затем реинфицированных, была также доказана возможность бессимптомной реинфекции. На основании всех этих данных можно считать с несомненностью установленным отсутствие при С. настоящего активного иммунитета, к-рый уничтожил бы попадающих в организм спирохет, защищая его от заражения последними; факты эти указывают, что наблюдаемые явления иммунитета представляют собой только (кажущийся) кожный шанкр-иммунитет. К области экспериментального С. относится также вопрос о биол. особенностях различных рас бледной спирохеты (см. выше).
Хемотерапия экспериментального С. В хемотерапии С. наибольшее значение имеют органические соединения мышьяк а—сальварсан («606») и неосальварсан («914»). Оба препарата могут производить полную стерилизацию организма (от спирохет) при введении в количестве 0,01—0,015 г на 1 кг веса животного в раннем стадии б-ни (не позднее 2—3 недель после появления шанкра). Хемотерапевтический индекс их при С.—отношение максимально переносимой дозы на 1 кг веса к минимальной лечебной дозе на 1 кг веса—равен 10, а по американским данным даже выше (между 10 и 20; Kolmer). При лечении в более поздние сроки или меньшими дозами стерилизация организма удается не всегда, но отмечается чрезвычайно благоприятный лечебный эффект, выражающийся в ослаблении клин, явлений даже при злокачественных формах б-ни или в случаях, не поддающихся другим методам лечения. Особый интерес представляют препараты мышьяка—стоварсол, спиро-цид, стоварсолан, преимуществом к-рых является то, что они могут быть применяемы per os. 0,4 г препарата на 1 кг веса кролика излечивают у этих животных внешние проявления С.
В последние годы благодаря работам Лева-дити и его школы выяснилось, что для хемотерапии С. имеют большое значение соединения висмута (см.), из препаратов к-рого наибольшее значение имеет трепол—основная виннокаменная соль калия, натрия и висмута. Препараты висмута обладают очень сильным и продолжительным профилактическим действием благодаря медленному всасыванию из депо. Введение кроликам трепола в количестве 0,056 г металлического висмута на 1 кг веса оказывает профилактическое действие, длящееся не менее 152 дней. По исследованиям французской школы аналогично соединениям висмута действуют соединения теллура. Считалось, что соединения сурьмы, играющие значительную роль в хемотерапии протозойных заболеваний, не действуют при спирохетозах. Однако работа Кричевского, Пинес и Вейн
(1933 г.) показала, что препарат сурьмы—стибосан—при экспериментальном С. у мышей и кроликов и при лечении людей обнаруживает более сильное терапевтическое действие, чем висмут.—М еханизм действия хемо-терапевтических препаратов до сих пор еще не вполне выяснен. Большая часть соединений мышьяка и висмута не действует на спирохет in vitro. Е. Геронимус.
VII. Клиника и диагностика приобретенного сифилиса.
Сифилис, являясь хрон. инфекционным заболеванием, имеет более или менее определенное течение, характеризуясь особыми клинич. проявлениями в зависимости от периода заболевания и от некоторых других причин. Клин, проявления его чаще всего сказываются со стороны кожи и слизистых оболочек, а также лимфатической системы, но почти в любом периоде могут отмечаться проявления со стороны костно-мышечной системы, внутренних органов, центральной и периферической нервной системы и органов чувств.
Общее течение С. принято подразделять на периоды: первичный, вторичный и третичный, подразделяя каждый из периодов на явный, когда налицо имеются проявления заболевания, и скрытый, когда этих проявлений нет. Отмечают также период обычно поздних особых поражений центральной нервной системы под названием мета- или парасифилис. Такое подразделение С. разумеется условно и нуждается в нек-ром изменении и дополнении. Общее течение С. можно свести к следующему: как инфекционное заболевание, вызываемое специфическим возбудителем—бледной спирохетой,—С. требует особых условий для передачи инфекции от б-ного к здоровому. Непременным условием заражения С. является проникновение бледной спирохеты в организм через поврежденный роговой слой эпидермы или поверхность слизистой оболочки, хотя возможны и другие пути передачи (известны случаи напр. передачи С. при переливании крови, причем в таких случаях клин, явления развивались прямо со вторичного периода, первичного же поражения—твердого шанкра—у таких б-ных не отмечалось—syphilis d’emblee). Речь идет конечно о приобретенном С., т. к. для врожденного С. существуют особые условия передачи С. от матери к плоду (см. ниже—-врожденный С.).
Заражение С. может происходить при половых общениях с б-ными (половое заражение) или иным путем [напр. при поцелуях, при кормлении ребенка грудью, при пользовании нек-рыми предметами, к-рыми непосредственно перед этим пользовался больной, как напр. папироса, зубная щетка и пр.,—это т. н. внеполовой С., или С. невинных (syphilis inson-tium)]. Известны случаи заражения мед. персонала при работе (заражение акушерок, гинекологов, хирургов и т. д.), а иногда и пациентов от врачебных процедур (напр. раньше отмечались случаи заражения при прививках оспы, когда материал для прививки брался из пустул вакцинированных детей, оказавшихся больными С.—syphilis vaccinata). После заражения развитие инфекции идет в общем следующим порядком: первое время после момента заражения объективно на месте заражения никаких, сифилитических симптомов не отмечается, причем этот период занимает б. или м. длительный промежуток времени [в среднем 2—-3 недели, хотя известны случаи длительности в 8 дней, а с другой стороны, в 78 (Wolf), 90 (Мещерский) и даже в 100 и 110 (Gougerot) дней; в последних двух случаях такой длительный срок мог зависеть от профилактических вливаний сальварсана]. Этот период называют первым скрытым периодом С. В дальнейшем на месте заражения начинают обнаруживаться первые признаки заболевания в виде т. н. первичного поражения или твердого шанкра (ulcus durum, s. induratum), который является реакцией на внедрившуюся и успевшую размножиться в данном месте бледную спирохету. Первичное поражение имеет свой цикл развития, достигая примерно в течение 2 недель максимального развития, затем оставаясь в периоде цветения тоже примерно около 2 недель, с тем чтобы в дальнейшем подвергнуться обратному развитию и заживлению тоже приблизительно в 2-недельный срок. Этот период времени с момента появления твердого шанкра до заживления называется первичным периодом С., с обшей длительностью около 6 недель (такие сроки условны и могут колебаться в ту или другую сторону). Первичный период С. в наст, время подразделяют на 2 периода: первичный серонегативный период—от момента появления твердого шанкра до момента появления положительной серореакций крови (этот промежуток колеблется во времени от различных причин и в частности от локализации твердого шанкра, но в общем он равен 2-—3 неделям) и первичный серопозитивный период—с момента появления положительной серореакций крови до заживления твердого шанкра.
По заживлении твердого шанкра до появления сыпи на теле, т. е. до появления т. н. вторичного периода С., опять проходит нек-рый промежуток времени, называемый вторым инкубационным периодом С., или вторым скрытым периодом; срок этот колеблется в отдельных случаях до 2—4 недель. В дальнейшем у б-ного могут появиться на теле обильные высыпания обычно в виде пятнистой сыпи и с этого момента наступает вторичный период С., причем первоначальное появление сыпи относят к свежему вторичному периоду С. (syphilis condylomatosa recens) в отличие от высыпаний, отмечающихся в дальнейшем течении вторичного С. и появляющихся в различные сроки, причем такие высыпания относятся к вторичному рецидивному С. (syphilis condylomatosa recidiva). Вторичный период может длиться весьма долго (2—3 года, а иногда 5—10 и более лет), давая временами вспышки наружных проявлений С. со стороны кожи и слизистых оболочек, а временами оставаясь без клин, проявлений,—т. н. вторичный скрытый период С. (syphilis condylomatosa latens). Обычно во вторичном периоде С. первоначально появляется обильная высыпь, а в дальнейших рецидивах все более и более скудная сыпь, часто располагающаяся в виде отдельных групп, нередко в виде колец или дуг, причем сыпь нередко локализуется на нетипичных местах. Интервалы скрытого периода между отдельными рецидивами в дальнейшем течении С. становятся все более и более длительными, а потом может получиться очень длительный скрытый период, вслед за к-рым могут развиться проявления совершенно иного характера, обычно в виде глубоко расположенных узлов специфического инфильтрата, т. н. гумм, что относится уже к третичному, или т.н. гуммозному периоду С. (syphilis gummosa). Третичный период С. может тянуться неограниченно долгое время, давая временами те или иные проявления (syphilis gummosa manifesta) или находясь б. или м. длительный срок в скрытом состоянии (syphilis gummosa latens).
Б. М. Э'т. XXX.
18
Своеобразное течение С. с инкубационным периодом, своеобразностью проявлений в различных периодах как явного, так и скрытого периода объясняется биол. условиями возбудителя С. в организме больного. Как показывают клин, и экспериментальные наблюдения, бледная спирохета первоначально начинает пролиферировать на месте своего внедрения; когда пролиферация ее достигнет здесь значительной степени, то начинают в данном месте появляться первые клин, признаки С. в виде твердого шанкра. Поступление в ток лимфы и крови и занос спирохет в различные органы и ткани наступает обычно с момента максимального развития твердого шанкра, хотя в нек-рых случаях такой занос возбудителя в отдаленные органы может наступить с момента первоначального внедрения спирохет в организм. За это говорят экспериментальные опыты с прививкой бледной спирохеты с последующим хир. удалением через несколько часов участка кожи, куда была сделана прививка, а также клин, наблюдения над появлением ранних (пре-розеолезных) нефритов, менингитов, появление положительной реакции в спинномозговой жидкости раньше, чем в крови, и пр. В крови спирохета бывает случайной гостьей, т. к. она является тканевым паразитом, почему в крови ее присутствие обнаруживается с трудом, экспериментальные же прививки крови б-ных дают положительный результат в различных периодах С., причем для успешной прививки приходится брать сравнительно большое количество крови. Гематогенный разнос спирохет, имеющий место в первичном стадии, создает в различных органах и тканях очаги спирохет, могущих в дальнейшем течении С. вызвать специфические изменения ткани. Не только различные кожные проявления свежего и рецидивного С., но и поражение внутренних органов и центральной нервной системы, включая прогрессивный паралич и сухотку спинного мозга, могут быть объяснены пролиферацией спирохет, занесенных сюда еще в первичном стадии С. Разумеется возможны и повторные заносы спирохет из активных очагов вторичного С., но при этом вновь занесенные спирохеты привиться в данном месте не могут (Engmann, Eberson), пока организм не освободился от первичной инфекции, за что говорят экспериментальные наблюдения над суперинфекцией животных (см. выше—Экспериментальный С.). При таких прививках характерного первичного поражения получить не удается; на месте прививки обычно получается папула такого же характера, как и при люети-новой или паллидиновой кожной реакции (см. ниже), и в дальнейшем не получаются те явления, к-рые свойственны первично привитому С., т. е. не удается получить генерализации С.
Обилие сыпи при свежем вторичном С. и скудость ее при рецидивах, особенно повторных, могут быть объяснены тем, что при свежем вторичном С. наступает пролиферация спирохеты- в большом числе очагов первоначального заноса ее. В результате же наступившей реакции кожи в виде розеолы в данном месте благодаря иммунобиол. свойствам кожи спирохета в дальнейшем не может размножаться и гибнет, а кожа приобретает местный иммунитет. Поэтому при рецидивах может появляться кольцевидное расположение сыпных элементов за счет оставшихся в живых, начавших пролиферировать спирохет, находившихся по периферии первоначальных сыпных элементов. Условиями местного иммунитета кожи можно объяснить также все большую и большую скудость сыпных элементов при повторных рецидивах, а также и то обстоятельство, что при поздних рецидивах сыпь нередко располагается на местах, не типичных для свежего вторичного С.— Наступление скрытого, или лятентного периода С. может быть тоже объяснено иммунореактивными явлениями со стороны организма, вследствие к-рых оставшиеся в живых спирохеты временно становятся невирулентными.— Своеобразие явлений третичного периода, т. е, образование гуммозных изменений, может быть объяснено аллергическим состоянием кожи после бывших явлений вторичного периода. За это говорит и то обстоятельство, что иногда на месте бывшего первичного поражения вновь возникает мощный инфильтрат (reinduratio), к-рый может изъязвиться, причем такая язва имеет большое сходство с гуммозной (ulcus redux, s. pseudogummosum).
Общее течение сифилиса. С. в отдельных случаях протекает различно. Иногда отмечаются случаи с нормальными б. или м. правильно чередующимися рецидивными явлениями и промежутками скрытого периода. Иногда отмечаются случаи с вялым течением, со скудными проявлениями и длительными скрытыми периодами. В некоторых случаях течение бывает бурным с обилием явлений гнойничкового характера и частыми рецидивами, а также с наклонностью к появлению гуммозных поражений наряду с явлениями вторичного периода (галопирующий, или злокачественный С.—lues maligna). Очень нередко вяло протекающий, почти без рецидивов С. влечет за собой развитие в дальнейшем симптомов органического поражения центральной нервной системы, что дало повод допускать возможность двойственности сифилитического вируса: дермо- и невротропного (см. выше—Экспериментальный С.).
Первичный период сифилиса характеризуется единственным проявлением в виде первичного поражения, или аффекта (твердого шанкра—ulcus durum, s. induratum), и развивающегося несколько позже поражения регионарных лимф, желез. Как показывают клин, наблюдения и экспериментальные прививки, после инкубационного периода на месте заражения появляется красное пятно, к-рое скоро принимает характер папулы, сначала шелушащейся, а затем и мокнущей на поверхности или покрывающейся корочкой, под к-рой обнаруживается поверхностная эрозия или, гораздо реже, поверхностная язвочка, постепенно увеличивающаяся в размерах при одновременном развитии плотного инфильтрата дна ее. Типичный твердый шанкр—это кругловатая или овальная эрозия, сидящая на плотном инфильтрате, без остро воспалительных явлений в окружности |см. отдельную таблицу (ст. 527—528), рис. 3]. Величина эрозии бывает от нескольких миллиметров («карликовый шанкр») до 1 см в диаметре, а иногда бблыпих или даже очень значительных размеров. Края эрозии обычно ровны, неподрыты, иногда несколько возвышены над уровнем эрозии. Дно красного цвета, иногда покрыто небольшим «сальным» налетом, не гноится. Отделяемое— серозная жидкость; после раздражения эрозии трением отделяемое появляется в обильном количестве, так называемая Reizserum, к-рым пользуются для исследования на бледную спирохету. Затвердение дна дает наогцупь впечатление хрящевидной плотности; в зависимости от локализации шанкра и нек-рых других причин это уплотнение может быть и слабо выраженным; иногда оно очень плоско, поверхностно, дает наощупь впечатление пластинки из пергаментной бумаги—т. н. «пергаментный шанкр» (chancre parchemine, s. раругасё).
Разновидности типичного т в е р д о -го шанкра в зависимости от локализации бывают следующие: на glans penis обычно в виде округлой эрозии с пергаментным затвердением; в наружном отверстии мочеиспускательного канала тоже в виде эрозии на одной или на обеих губках, с нек-рым уплотнением и выпячиванием одной или двух губок, создающим иногда затруднение мочеиспускания; в самом мочевом канале (обычно в ладьевидной ямке) шанкр может иметь значительное уплотнение, симулируя парауретральный инфильтрат, чаще же бывает в виде поверхностной эрозии, констатируемой уретроскопом; в венечной борозде шанкр в виде типичной эрозии с очень сильно выраженным хрящевидным уплотнением; эрозия обычно имеет бобовидную форму, вогнутой стороной располагаясь в желобке, а выпуклой в сторону крайней плоти; на уздечке шанкр имеет щелевидные очертания, иногда в виде язвочки, не дающей в отличие от мягкого шанкра перфорации уздечки; на внутреннем листке крайней плоти шанкр с характером пергаментного; на свободном крае крайней плоти шанкр формы трещины, идущей поперек свободного края от внутреннего листка крайней плоти к наружному; иногда отмечается несколько шанкров, лучеобразно расходящихся от отверстия препуциального мешка (у б-ных с врожденным фимозом), причем от постоянного раздражения мочой могут присоединиться воспалительные явления, усиливающие явления фимоза; на коже полового органа шанкр имеет обычно кругловатые очертания с пергаментным уплотнением и с засыхающим в корочку отделяемым; на коже мошонки тоже в виде пергаментного шанкра, достигающего здесь нередко больших размеров и напоминающего эрозию от ожога второй степени (ulcus induratum combustiformis).
У женщин на больших губах с внутренней стороны шанкр бывает в виде округлой эрозии, иногда с несколько возвышенным дном, покрытым «сальным» налетом, с отчетливо выраженным уплотнением; иногда здесь отмечается особая форма шанкра (т. н. индуративный отек большой губы—oedema indurativum), характеризующаяся резким увеличением губы, как бы отеком ее, и значительным уплотнением, причем первоначальная эрозия может совершенно заэпителизироваться и не обнаруживаться при осмотре; на малых губах шанкр имеет обычно вид эрозии с пергаментным уплотнением, что отчетливее видно при локализации шанкра на крае губы; на клиторе 'в виде эрозии с пергаментным уплотнением; на крайней плоти клитора эрозия может иметь довольно значительное уплотнение; в отверстии мочеиспускательного канала эрозия может выпячиваться наружу вследствие инфильтрации дна ее и легко кровоточит; на задней спайке больших губ шанкр имеет вид поверхностной эрозии или язвочки с пергаментным уплотнением; у входа во влагалище (обычно на остатках плевы) в виде пергаментного шанкра; на слизистой влагалища шанкр встречается редко, обычно в виде эрозии; на маточной шейке шанкр бывает нередко кругловатых очертаний, обычно в виде эрозии, иногда—в виде кольца, окружающего маточный зев; шанкр слизистой оболочки матки клинически не удается видеть; в таких случаях только исследование маточной слизи на бледную спирохету может дать основание для диагностики шанкра.
В области рта шанкр имеет различную форму в зависимости от локализации. На красной кайме губ он представляется в виде эрозии или поверхностной язвы, обычно покрытой коркой засохшего отделяемого, без заметного уплотнения дна язвы, а иногда с резким утолщением и уплотнением всей губы характера индуративного отека; в углу рта шанкр представляется нередко в виде трещиновидной язвы, болезненной и кровоточащей; на слизистой оболочке рта обычно в виде кругловатой или овальной эрозии, причем на уздечке языка иногда в виде щелевидной язвы, а иногда в виде язв и на боковых поверхностях языка, легко кровоточащих, болезненных и затрудняющих жевание. На миндалинах встречаются различные формы, чаще в виде язвы, покрытой налетом или распадом при б. или м. резко выраженном уплотнении миндалины; нередко отмечается т. н. дифтероидный, язвенный пли гангренозный шанкр. На крыльях носа эрозия или поверхностная язва сопровождается припухлостью и уплотнением, а на слизистой носа обычно шанкр бывает в виде округлой эрозии. В области глаза: на крае век в виде удлиненной эрозии с припухлостью и уплотнением края век; в углах глаза шанкр иногда имеет Y-образную форму; на конъюнктиве в виде эрозии, иногда возвышающейся над уровнем окружающих частей и оканчивающейся резкими границами у роговой* оболочки, если эрозия достигает ее [см. отдельную таблицу (ст. 551—552), рис. 2]. У заднего прохода шанкр имеет вид трещиновидной язвы с утолщенными краями, иногда он захватывает несколько складок анального отверстия (сборчатый шанкр); дефекация сопровождается значительной болезненностью и кровотечением. В области грудного соска [см. отдельную таблицу (ст. 527—528), рис. 2] шанкр встречается нередко в виде трещинообразной язвы у основания соска, на самом соске и в окружающих частях-—обычно в виде эрозии или поверхностной язвы, покрытой коркой. На пальцах шанкр имеет вид язвы, сопровождающейся нередко воспалительными явлениями в окружающих частях от вторичной инфекции. На других частях тела шанкр представляется в виде эрозии или поверхностной, покрытой корочкой язвы с более или менее выраженным уплотнением Дна, а иногда с воспалительными явлениями в окружности.
Осложненный твердый шанкр наблюдается при различных условиях: при вторичной инфекции, от нерационального лечения прижигающими веществами, а иногда от местных условий. Как особые формы отмечаются т. н. гангренозный и фагеденический шанкры; при первом отмечается появление гангренозных участков дна и краев шанкра в виде грязнокоричневых или черных распадающихся некротических очагов с резкими реактивными явлениями в окружности и постоянное увеличение размеров язвы по периферии и вглубь от отторжения демаркационным воспалением омертвевших частей. При фагеденическом шанкре разрастание язвы получается вследствие постоянного распада дна и краев язвы мелкими участками («молекулярный распад»). При таких формах шанкра поиски бледной спирохеты затруднительны, т. к. обычно отмечается обилие различных бактерий (Вас. pyocyaneus, Spiroch. refringens и др.) и имеет место симбиоз бледной спирохеты с фузиформной палочкой Винцента (fusispirillosis). — Смешанный шанкр является в результате одновременного заражения стрептобацилом мягкого шанкра и бледной спирохетой, причем первоначально развивается клиническая картина мягкого шанкра, а по истечении инкубационного периода С. начинают присоединяться явления твердого шанкра с характерным уплотнением дна.
18
Изменения лимф, системы в первичном стадии начинают отмечаться через 1—3 недели после появления твердого шанкра; прежде всего оказываются пораженными лимф, сосуды, идущие от места нахождения первичного поражения к ближайшим (регионарным) лимф, железам. Клинически лимф, сосуды оказываются несколько утолщенными и уплотненными, что иногда констатируется ощупыванием. Лимф, железы постоянно оказываются заметно измененными: они увеличены, плотны, не спаяны между собой и с окружающими тканями, совершенно безболезненны, подвижны. Островоспалительные явления отсутствуют; они могут появиться только при наличии вторичной инфекции, причем тогда может появиться болезненность и даже исход в гнойный аденит. Характерным для специфического поражения лимф, желез (склераденитов) является множественность поражения желез. В дальнейшем течении первичного периода специфические изменения наступают и в других, более отдаленных от первичного очага лимф, железах, а к моменту наступления вторичного периода обычно доступные для ощупывания лимф, железы повсюду оказываются измененными (polyadenitis specif ica).
Диагностика твердого шанкра базируется на клинической картине поражения и окончательно подтверждается бактерио-скопическим исследованием на бледную спирохету. Анамнестические данные могут иметь лишь второстепенное значение. В нек-рых случаях при подозрении на твердый шанкр и отсутствии в отделяемом спирохет, что чаще бывает при уже подживающем или осложненном шанкре, а также при шанкре полости рта, где при бактериоскоп, исследовании может оказаться зубная спирохета (Spirochaeta dentium), симулирующая бледную, приходится прибегать к пункции лимф, железы для исследования ее сока.—Диференциальная диагностика твердого и мягкого шанкра базируется на сравнительных отличительных признаках язвы мягкого и эрозии твердого шанкра (дно, края, отделяемое); на наличии при мягком и отсутствии при твердом шанкре воспалительных явлений в окружающей коже; на множественности и появлении новых язв при мягком и оди-ночности или одновременном возникновении нескольких эрозий при твердом шанкре; на отсутствии или появлении одиночной, к тому же болезненной, с островоспалительными явлениями и наклонностью к переходу в абсцес пораженной лимф, железы при мягком шанкре и па множественном характерном регионарном склерадените без наклонности к островоспалительным явлениям при твердом шанкре; на результатах бактерйоскоп. исследования на стрептобацил при мягком и бледную спирохету при твердом шанкре. Большие диагностические затруднения при гангренозном или фагеденическом как мягком, так и твердом шанкре могут быть разрешены тщательным бактериоскоп. исследованием. Туб. язвы отличаются от твердого шанкра сравнительно легко по неровному, покрытому гноем и распадом, легко кровоточащему дну, медленному развитию, множественности мелких язв, наличию по периферии неизъязвившихся бугорков, хрон. течению, а также по данным общего состояния здоровья и бактериоскоп, исследования на туб. палочку. Эпителиому легко отличить от твёрдого шанкра по легко кровоточащему дну, утолщенным краям, медленному течению и появлению у пожилых лиц. В затруднительных случаях делается гист. исследование биопсирован-ной ткани. Эрозии пузырькового лишая отличаются полицикличностью очертаний краев в результате тесного расположения группы пузырьков, отсутствием затвердения. Чесоточные экскориированные узелки отличаются множественностью и наличием признаков чесотки у больного. Банальные эрозии маточной шейки располагаются чаще на задней губе и представляются как бы вытекающими из маточного зева, тогда как твердый шанкр чаще эксцентричен по отношению к маточному зеву. Другие эрозивные процессы, а также язвы и трещины отличаются от твердого шанкра отсутствием признаков шанкра и регионарного склераденита, а также наличием основных признаков данного заболевания.
Вторичный период сифилиса («вторичный С.») характеризуется клин, проявлениями гл. обр. со стороны кожи и слизистых оболочек в виде сыпей из различных морфол. элементов, т. н. сифилидов. Появлению сыпи нередко предшествуют симптомы общего характера в виде недомогания, лихорадочного состояния, головных болей и болей в костях конечностей, усиливающихся по ночам. Большое разнообразие сыпных элементов можно свести к трем основным формам: 1) пятнистый, или эритематозный сифилид (syphilis cutanea maculosa, s. roseola sypnilit.); 2) папулезный (syphilis cutanea papulosa), 3) пустулезный (syphilis cutanea pustulosa). Каждая из этих форм в свою очередь дает разнообразные разновидности сыпных элементов, что отчасти может зависеть от локализации сыпных элементов, давности их, давности заболевания (свежий или рецидивный С.) и от других причин,- Общая характеристика сыпных элементов сводится к следующему: цвет красный с синеватым или буроватым оттенком, но не яркий воспалительный; он зависит от застойной гиперемии и инфильтрации, а также от пропитывания ткани красящим веществом крови, что особенно заметно при длительном существовании сыпных элементов. Форма сифилидов в общем кругловатая с довольно резко выраженными границами.
I Величина их разнообразна—от просяного зер-

Рис. 1. Сифилитическая гумма. Рис. 2. Твердый шанкр иска. Рис. 3. Бугорковый сифилид (пахший). Рис. I. Сифилитические папулы языка. Рис. 5. .Злокачссгневный" сифилис (нмпстнгонолобный сифилид). Рис. 6. Полиморфные сифилиды (папулы сухие и зксудативные). Рис. 7. Поздняя (третичная) разеола.
на до чечевицы, а иногда и более крупных размеров. Обычно величина отдельных элементов однообразна в каждом отдельном случае, почему различают мелкопятнистый, мелкопапулезный, мелкопустулезный сифилид или же крупнопятнистый, крупнопапулезный, крупнопустулезный. Поверхность сифилидов гладкая до тех пор, пока не появятся вторичные изменения их от образования чешуек, корочек и т. п. Локализация сыпных элементов характерна для свежих форм С.: боковые поверхности туловища и сгибательные поверхности конечностей с нередким заходом на ладони и подошвы при симметричном расположении сыпи; лицо поражается реже; при рецидивных формах, особенно при поздних рецидивах, сыпь бывает более скудной и локализация ее становится нетипичной (иногда на разгибательных поверхностях конечностей), нередко утрачивается и симметрия. Характерным для сифилиса считается наличие в каждом отдельном случае разнообразных сыпных элементов (полиморфизм сыпи), например наряду с пятнистой папулезная сыпь (syphilis cutanea maculo-papulosa), или папулезная и пустулезная сыпь (syph. cutanea papulo-pustulosa), или все три вида вторичной сыпи (syph. cutanea maculo-papulo-pustulosa).
Кроме истинного полиморфизма следует отметить т. н. ложный полиморфизм, когда при наличии однообразных сифилитических эффло-ресценций на некоторых из них отмечаются вторичные изменения (корочки, чешуйки и пр.).
Течение сифилидов различно в зависимости от различных условий. Иногда сыпные элементы исчезают самостоятельно: розеола — бесследно, папулы,—оставляя после себя пигментные пятна, своей формой и величиной вполне соответствующие бывшим папулам. В других случаях сыпные элементы стойко держатся, иногда увеличиваясь в размерах и принимая гипертрофические формы или давая вегетации. При специфическом лечении они быстро подвергаются обратному развитию, причем нередко в самом начале лечения, особенно после применения сальварсана, со стороны сыпных элементов отмечается реакция в смысле более отчетливого, резкого выступания их; они становятся более яркими, розеола иногда принимает уртикарный характер, появляются новые, бывшие до того незаметными сыпные элементы. Эта реакция (реакция Яриш-Герксгеймера) наступает обычно в течение первых суток от начала лечения и держится несколько часов или около суток, а затем исчезает, причем сыпные элементы в дальнейшем быстро начинают подвергаться обратному развитию.
Пятнистый, или эритематозный, сифилид характеризуется проявлением пятнистой сыпи или сифилитической розеолы (syphilis cutanea maculosa, s. roseola syphilitica) [см. отдельную таблицу (ст. 527—528), рисунок 1]. Эти пятна представляются слабо выраженными, красноватого цвета с нерезкими границами, неправильно округлой формы, величиной в одних случаях всего лишь несколько миллиметров в диаметре (мелкопятнистая розеола), в других более крупных размеров (крупнопятнистая розеола). Первая обычно встречается при свежем вторичном С., вторая—при рецидивах. На слизистых оболочках пятнистая сыпь бывает отчетливо заметной в виде резко очерченных красных пятен. Разновидности сифилитической розеолы: roseola ele-vata—пятна несколько возвышены над уровнем кожи наподобие волдырей (нередко такой становится розеола при реакции Яриш-Герксгеймера); roseola annularis—пятна кольцевидных очертаний (обычно при рецидивах); roseola соп-figurata—пятна в виде незамкнутого кольца или овала, образуют различные фигуры, соприкасаясь своими концами с соседними пят- ■ нами; roseola granulata—розеолезное пятно, на поверхности к-рого отмечается обилие мельчайших узелков в области кожных фоликулов.
Диагностика пятнистого С. базируется на морфол. особенностях сифилитической розеолы, типичной локализации, отсутствии субъективных симптомов и наличии других признаков С. (остатки первичного склероза, склераденит и пр.). Диференциальная диагностика с острыми инфекционными б-нями (корь, краснуха, сыпной тиф и пр.) проводится легко на основании характера сыпных элементов и данных общего состояния здоровья. Токсические или лекарственные сыпи легко отличаются своими морфол. особенностями, предпочтительной локализацией на разгибательных поверхностях конечностей, явлениями общего характера, данными анамнеза и отсутствием указаний на С. Крапивница (urticaria) от волдыреобразной розеолы отличается изменчивостью и непостоянством сыпи, беспорядочной локализацией, наличием жжения, зуда и дермографизма. Синие пятна (maculae coeruleae) от укусов площиц легко отличаются от розеолы.своим цветом, они не исчезают от давления, легко найти производящую причину, т. е. площиц. Розовый лишай Жибера (pityriasis rosea) хотя по своей локализации и может вполне соответствовать сифилитической розеоле, но легко отличается от нее разнообразием величины сыпных элементов, бухтообразными очертаниями пятен, наличием центральной чешуйки и материнской бляшки. Мармо-ресценция кожи (cutis marmorata) только своим синеватым оттенком может напоминать сифилитическую розеолу, но она дает картину своеобразной петлйстой сети, к-рой не бывает даже при кольцевидной розеоле.
Папулезный сифилид (syphilis cutanea papulosa) встречается наиболее часто при рецидивах вторичного С. и характеризуется появлением инфильтрированных кругловатых узелков красно-буроватого цвета [см. отдельную таблицу (ст. 551—552), рис. 6]. С течением времени на поверхности узелков может появиться шелушение (syph. cutanea papulo-squa-mosa), иногда появляются корочки (syph. cutanea papulo-crustosa) или образуются пустулы (syph. cutanea papulo-pustulosa), отмечаются и другие изменения (см. ниже) в зависимости гл. обр. от локализации. Основными разновидностями папулезного С. являются мелко- и крупнопапулезный сифилиды. Мелкопапулезный сифилид (syphilis cutanea papulosa miliaris, s. lichen syphiliticus) характеризуется появлением узелков величиной с маковое или просяное зерно, иногда несколько больших размеров, располагающихся обычно группами на разных частях поверхности , тела, гл. обр. на туловище. Узелки довольно плотной консистенции, располагаются в области волосяных фоликулов; на верхушке отмечаются чешуйки или корочки или мелкие пус-тулки. Этот сифилид чаще встречается как рецидив и обычно у лиц с данными скрофулодермы или tbc, напоминая золотушный лишай.—
Крупнопапулезный, или лентикулярный, сифилид (syphilis cutanea papulosa lenticularis) характеризуется появлением инфильтрированных узелков буровато-красного цвета величиной от конопляного до чечевичного зерна или более крупных размеров, в обильном количестве или рассеянными одиночными элементами, иногда в сочетании с розеолой при свежем вторичном или раннем рецидивном С. При поздних рецидивах этот сифилид дает групповое расположение папул в виде колец, дуг и т. и. В дальнейшем течении на узелках могут появляться чешуйки, корочки или образоваться пустулы.
Разновидности папулезного сифилида зависят от различных причин и в частности от локализации: syph. cutanea papulosa nummularis—крупные папулы размером в 10—20-копеечную монету; syph. cutanea psoriasiformis— обильно шелушащиеся папулезные элементы крупных размеров, напоминающие псориатические очаги; syph. cutanea papulosa corymbiformis—групповое расположение папул, причем в центре группы располагается крупная папула, а вокруг нее наподобие ореола многочисленные мелкие (кокардный сифилид, или Bombensyphilid); papulae orbiculares—у лиц с себореей иногда в виде розоватых кружков с несколько возвышенной периферией и запавшим центром с радиарной складчатостью, иногда в виде более крупных колец, покрытых жирными чешуйками; иногда в виде удлиненных узелков (напр. в складках крыльев носа), тоже покрытых жирными чешуйками; иногда в виде плоских узелков беловатого, перламутрового оттенка-—papulae nitidae; syph. cutanea verrucosa—-папулы с сосочковидными разрастаниями на поверхности, покрытые обильными роговыми наслоениями; syph. cutanea framboe-siformis—вегетирующие папулы с красной, блестящей влажной поверхностью, похожие на ягоды малины; psoriasis palmaris et plantaris— папулезный сифилид ладоней и подошв, шелушащийся на поверхности; иногда в центральных частях чешуйки отпадают, обнажая красную поверхность кожи, а в периферических частях чешуйки остаются в виде каймы или манжетки, нависая над обнаженной частью; clavi syphilitic!—узелковые элементы на ладонях и подошвах, покрытые плотно сидящими роговыми массами; keratodermia syphilitica—ороговение на обширных инфильтратах, имеющих фестончатые очертания по периферии (групповое расположение папул, слившихся с соседними), с расположением также на ладонях и подошвах. Ладонные и подошвенные сифилиды обычно появляются при рецидивном С., иногда являясь единственным, но очень характерным признаком сифилиса.
На волосистых частях кожи отличают следующие формы папулезного сифилида: impeti- : go capitis specifica—покрытые корочками па- ' пулы; syph. papillomatosa capillitii—вегети- ] рующие папулы.—На «влажных местах кожи», i подверженных раздражающему влиянию пота, ; мочи и пр., папулы принимают мокнущий характер или эрозивный вид вследствие вымачивания и отпадания рогового слоя эпидермы. Нередко они разрастаются, принимая гипер- i трофический характер—papulae hvpertrophicae, s. condylomata lata. Локализуются такие папулы обычно в области заднего прохода и половых органов, реже на других местах соприкасающихся кожных поверхностей [см. отдельную таблицу (ст. 527—528), рис. 4].—На слизихарактерное волдыреобразное выпячивание кожи в области пигментного пятна. Папулонекротический туберкулид (folliclis, acnitis) хрон. течением, наличием поверхностного некроза и характерных рубцов легко отличается от папулезного сифилида. Мокнущие папулы от эрозий другого происхождения отличаются наличием инфильтрата, регионарного аденита и исследованием отделяемого на бледную спирохету. Гипертрофические папулы от остроконечных кондилем (condylomata acuminata) легко отличаются широким основанием, сравнительно гладкой поверхностью, цветом, округлыми или фестончатыми очертаниями основания. Вегетирующая пузырчатка (pemphigus vegetans) развивается на месте бывшего пузыря, остатки к-рого нередко видны в виде периферической манжетки; рыхлые вегетации и наличие первоначальных пузырей при отсутствии признаков С. служат отличительными признаками вегетирующей пузырчатки. Бромодерма (bromoderma tuberosum) и иододерма (jododerma tuberosum) своим узловато-опу-холеподобным характером, мягкой консистенцией, сосочковидными разрастаниями, быстрым возникновением с разрастанием по периферии и наклонностью слияния с соседними образованиями, а также разнообразной локализацией легко отличаются от широких кондилем. Папилярный рак (carcinoma papillaris) своим медленным течением, одиночностью поражения, массивностью и появлением у лиц преклонного возраста без труда отличается от широких кондилем.
стых оболочках встречаются плоские с беловатой поверхностью папулы (plaques muqueuses), эрозивные и гипертрофические папулы; иногда поверхность папул распадается и они оказываются покрытыми грязноватым налетом (диф-тероидные папулы) [см. отдельную таблицу (ст. 551—552), рис. 4]. "
Диагностика папулезного сифилида базируется на клин, данных как самйх сыпных элементов, так и сопутствующих признаках С. (полиадениты и пр.). В затруднительных случаях прибегают к бактериоскоп, исследованиям на бледную спирохету отделяемого мокнущих папул или выжатого сока из папулы после соскабливания рогового слоя эпидермы. Имеет место и серологическое исследование крови.—Диференциальная диагностика мелкопапулезного сифилида и золотушного лишая (lichen scrofulosorum) проводится на основании отличительных признаков последнего: желтовато-красный цвет, незначительная инфильтрация узелков, расположение группами округлых очертаний, локализация обычно на туловище и крайне редко на конечностях, однообразность отдельных элементов и отсутствие ложного полиморфизма. Течение золотушного лишая своим одновременным появлением групп узелков, отсутствием наклонности к образованию пустулезных элементов и одновременным обратным развитием без оставления пигментных пятен тоже служит существенным признаком для диференциальной диагностики. Золотушный лишай обычно появляется в детском возрасте, а у взрослых он бывает как исключение.—Крупнопапулезный сифилид приходится диференцировать с красным плоским лишаем (lichen ruber planus), к-рый своей локализацией' и оставлением после себя пигмент-I пых пятен напоминает папулезный сифилид, но отличается от него желтовато- или синюшно-красным цветом, блестящей поверхностью, полигональностью очертаний узелков с зацаде-нием центра, группировкой и пр. При локализации на половых органах нередко красный лишай дает кольцевидные образования, симулирующие рецидивный папулезный сифилид, но отличающиеся от него отсутствием фестончатых очертаний, перламутровым цветом и наличием полигональных узелков, расположенных кольцевидно. Несколько трудней отличить гипертрофический красный лишай (напр. в бедренно-половых складках) от гипертрофических папул, но и в таких случаях синеватокрасный цвет с опаловоблестящими сосочками на поверхности и отсутствием наклонности к мокнутию говорит за красный лишай.—Чешуйчатый лишай (psoriasis vulgaris) от шелушащихся сифилитических папул отличается отсутствием буроватого оттенка и заметной инфильтрации, а также наличием характерных симптомов чешуйчатого лишая и обилием серебристобелых мелких чешуек, легко удаляемых соскабливанием с явлениями «стеаринового пятна» и «точечного капилярного кровотечения».
Парапсориаз (parapsoriasis en gouttes) очень похож на папулезный сифилид, но отсутствие других признаков С. и наличие характерных чешуек в виде «облаток» (особенно отчетливых при соскабливании ногтем), а также появление петехий в окружающей коже дает основание для диагноза парапсориаза. Пигментная крапивница (urticaria pigmentosa) не сопровождается инфильтрацией, трение пальцем дает
При диференциальной диагностике папул слизистых оболочек необходимо учитывать клин, особенности их. Эрозии пузырькового лишая вследствие возникновения из группы тесно расположенных пузырьков обычно имеют фестончатые очертания, они болезненны, по периферии имеются остатки покрышек пузырьков. Эрозии после других пузырчатых поражений (erythema exud. multiforme, pemphigus) диагносцируются по остаткам покрышек пузырей и пузырчатых элементов на других частях слизистых оболочек или кожи. Афты и афтозный стоматит (aphthae, stomatitis aphthosa) отличаются от сифилитических папул своими морфол. особенностями (афты имеют вид поверхностных язвочек с резко очерченными краями, желтым дном и ярким воспалительным венчиком в окружности, болезненны). Случайные эрозии и язвочки (ожоги, травма) имеют неправильные очертания, болезненны, при них отмечается производящий момент (кариозный зуб, коклюш—при язвочках уздечки языка у детей и пр.). Красный плоский лишай, обычно располагающийся на слизистой щек, спинке языка и т. д., отличается от сифилитических папул своей шагреневидной поверхностью, кольцевидными или фигурчатыми очертаниями и беловатым, блестящим цветом. Лейкоплакия (leuco-plakfa) отличается локализацией (на слизистой щек вдоль линии смыкания зубов, на боковых поверхностях языка в передних двух третях, его спинки, на слизистой губ, отсутствием на мягком нёбе, дужках и язычке), разнообразной формой с отчетливыми извилистыми границами, молочнобелым цветом, медленным развитием и хрон. течением. Ландкартообразный язык (lingua geographica) легко диагносциру-ется благодаря кольцевидным или фигурчатым очертаниям с постоянной изменчивостью конфигурации и хрон. течению. Другие заболевания слизистых оболочек отличаются от сифилитических папул клин, явлениями, течением, а’ в затруднительных случаях бактериоскоп. исследованием отделяемого или гист. исследованием биопсированных кусочков ткани.
Пустулезный сифилид (syphilis cutanea pustulosa) обычно является выражением более тяжело протекающего С. Обычно он возникает путем пустулизации, вследствие нагноения в первоначально появляющейся папулезной сыпи. В зависимости от величины пустулезных элементов различают мелко- и крупнопустулезный сифилид. Мелкопустулезный, или угревидный сифилид (syphilis cutanea acneiformis, s. acne syphilit.) характеризуется появлением мелких, величиной с булавочную головку, пустулок на плотном инфильтрированном основании, имеющем исходным пунктом область кожного фоликула. Первоначально здесь возникает узелок (папула), в 2—3 дня переходящий в верхней своей части в пустулу, которая довольно скоро засыхает в корочку. Иногда явления развиваются остро с повышением t°, давая обильное распространенное высыпание (acne syphilitica conferta), располагающееся предпочтительно в тех местах, к-рые являются излюбленными для вульгарной угревидной сыпи (лицо, грудь, лопаточная область), но нередко захватывая и другие места, а также конечности. Крупнопустулезный сифилид (syphilis cutanea pustulosa varioliformis, s. variola syphilitica) характеризуется появлением крупных пустул, напоминающих оспенные пустулы, сидящих на инфильтрированном основании. Иногда появляется обильная высыпь при повышении t° (до 40°). В дальнейшем появляются все новые и новые пустулезные элементы, а старые подсыхают в корочки, а затем подживают, оставляя на своем месте пигментное пятно.—И мпетигиноз-ный сифилид (impetigo syphilitica), как и пустулезный, вообще имеет исходным пунктом папулу, распадающуюся с образованием гнойничка, засыхающего в корочку [см. отдельную таблицу (ст. 551—552), рис. 5]. Нередко встречается при свежем вторичном С. на волосистой части головы (impetigo capitis specifica).-—■ Э к т и м ат о зный сифилид (ecthyma syphiliticum) по существу является гнойничковым элементом более крупных размеров, чем пустулезные, засохшие в корочку элементы. Под корочкой обнажается язвенная поверхность, заживающая с образованием рубца.— Сифилитическая рупия (rupia sy-phi litica) тоже представляет собой гнойничковый сифилид, постепенно разрастающийся по периферии и в глубину, причем постепенно увеличивается и образующаяся корка, принимая слоистый характер и напоминая столбик монет, постепенно увеличивающихся в размерах книзу . (рупия—монета). Под коркой довольно глубокая язва, оставляющая по заживлении рубец.
Диагностика пустулезногоси-ф и л и д а базируется на морфол. особенностях элементов и сопутствующих признаков С. Диференциальная диагностика мелкопустулезного сифилида и вульгарной угревидной сыпи легка. Вульгарные угри имеют исходным пунктом comedo, при нагноении к-рого появляется довольно значительная воспалительная краснота; появляются они в определенных местах, обычно в молодом возрасте, и имеют хрон. течение. Медикаментозные угри (от иодистых или бромистых препаратов) и профессиональные (от смазочных масел и пр.) тоже имеют исходным пунктом сальную, пробку. Анамнез и отсутствие указаний на С. дают основания к диагностике несифилитических угрей. Дпференциальная диагностика крупнопустулезного сифилида и натуральной оспы проводится на основании характерных особенностей того и другого заболевания. Кроме того при сифилиде имеется ложный полиморфизм, тогда как при оспе все элементы находятся в одинаковом стадии развития. Локализация сыпных элементов в общем тоже имеет большое диагностич. значение (при оспе пустулы предпочитают разгибательные поверхности конечностей, включая тыл кистей и стоп, а также лицо, что несвойственно пустулезному сифили-ду). Ветряная оспа клин, признаками и течением легко отличается отсифилида. Вульгарная гнойничковая сыпь (pyodermia) острыми воспалительными явлениями, разнообразием величины отдельных элементов и течением, а также беспорядочной или очаговой локализацией тоже легко отличается от пустулезного сифилида. Диференциальная диагностика импетигинозного сифилида от вульгарной импетигинозной сыпи (impetigo vulgaris) проводится на основании отсутствия островоспалительных явлений (свойственных последней), однообразной величины отдельных элементов и наличия плотного бурого инфильтрата, характерных для сифилитических элементов. Заразительная гнойничковая сыпь (impetigo contagiosa) начинается с образования пузырька, быстро засыхающего в корочку, имеет наклонность к периферическому росту и беспорядочному появлению новых элементов, часто сливающихся между собой, чем отличается от импетигинозного сифилида. Импетигинозная экзема (eczema impetiginosum) своим разлитым воспалительным процессом с резкими реактивными явлениями легко отличается от импетигинозного сифилида. Диференциальная диагностика сифилитической эктимы и вульгарной эктимы (ecthyma vulgare) проводится на основании свойственных последней воспалительных явлений и отсутствия бурого инфильтрата основания. Диференциальная диагностика сифилитической рупии и атипичной формы чешуйчатого лишая (psoriasis rupioides) легка, т. к. при последнем налицо имеется не настоящая корка, а т. н. crusta lamellosa. Под коркой обнажается не язвенная, а свойственная чешуйчатому лишаю поверхность.
Поздний вторичный С., т. е. поздние рецидивные явления его, характеризуется наклонностью к групповому расположению сыпных элементов в виде колец, дуг, причем такие группы располагаются часто асимметрично и не на типичных для свежего С. местах. Поздняя розеола часто имеет кольцевидную форму [см. отд. табл. (ст. 551—552), рис. 7], папулезная сыпь иногда носит характер абортивной, слабо выраженной сыпи, а иногда папулы имеют характер, напоминающий бугорковый сифилид третичного периода С. (т. н. третичные папулы—papulae tertiariae). Поздняя пустулезная сыпь встречается реже и каких-либо особенностей не представляет.
Третичный период сифилиса характеризуется появлением узловатых поражений кожи и более глубоких тканей и органов (подкожная клетчатка, надкостница, кости, внутренние органы и центральная нервная система). Со стороны кожи различаются две основные формы: 1) поверхностные кожные гуммы или т. н. бугорковый сифилид (syphilis cutanea tuberculosa, s. tuberosa) и 2) глубокие гуммы (gumma syphilit.), возникающие в подкожной клетчатке или в глубже лежащих тканях. Бугорковый сифилид представляет собой плотные, резко ограниченные инфильтраты величиной от конопляного до чечевичного зерна, расположенные в толще кожи. Цвет узлов красно-бурый. Эти узлы располагаются одиночно или группами. В своем течении они нередко распадаются в центральных частях, а потом рассасываются, оставляя на своем месте нек-рое западение кожи (подкожное рубцевание) и бурую пигментацию, или же распавшийся узел вскрывается наружу, образуя язвы (syphilis cutanea tubero-ulcerosa). Обычно бугорковые элементы располагаются группами, причем прежде появившиеся бугорки могут подвергаться обратному развитию, а по периферии их возникают новые бугорковые элементы и процесс принимает серпигинозный характер (syphilis cutanea tubero-serpiginosa). Иногда такое серпигинозное распространение отмечается и при распадающихся с образованием язв узлах (syphilis cutanea tubero-ulcerosa serpiginosa), a иногда распавшиеся узлы дают язву, заживающую частично и в то же время разрастающуюся в противоположном направлении, давая почковидную форму язвы, к-рая может также принять серпигинозный характер (syphilis cutanea ulcero-serpiginosa). В нек-рых случаях бугорковые элементы дают на своей поверхности вегетации (syphilis cutanea tuberculosa vegetans). Иногда бугорки имеют незначительные размеры (карликовые) при достаточной плотности, а иногда они мягки, напоминая настоящие волчаночные бугорки (syphilis cutanea tuberculosa lupoides). На слизистых оболочках бугорковый сифилид в общем может давать картины того же характера, что и на коже.
Диагностика бугоркового и бу горк о в о - язвенно г о сифилида при типичных формах легка (наличие характерных элементов, располагающихся группами с фестончатыми границами или серпигинозным-разрастанием, буроватая пигментация, плотный инфильтрат и пр.) [см. отд. таблицу (ст. 551—552), рис. 3]. Диференциальная диагностика с вульгарной волчанкой (особенно люпоидной формы бугоркового сифилида) базируется на особенностях клинич. признаков, на более хронич. течении и наклонности к появлению вульгарной волчанки в детском возрасте. Характер рубцов волчанки (нежные, пронизанные телеангиектазиями рубцы и нередко наличие на них новых люпозных узелков) тоже резко отличается от рубцов бугорково-язвенного сифилида [см. отд. табл. (ст. 527—528), рис. 5]. Существенное значение имеет и локализация (напр. в области носа волчанка начинается с кожных покровов, а бугорковый сифилид—чаще со стороны слизистой оболочки). Бугристая проказа (lepra tuberosa) легко отличается от бугоркового сифилида наличием мягких цвета нормальной кожи или желтоватого оттенка бугорков, крайне медленно развивающихся без наклонности к язвенному распаду и с характерной локализацией. Канкроид (ulcus rodens) от язвенно-серпигинозного сифилида отличается одиночностью поражения, легко кровоточащим дном, периферическим валиком новообразования, медленным течением и наклонностью появляться на определенных местах у лиц пожи-
ЛОГО возраста. Папулонекротический туберку-лид (folliclis, acnitis) отсутствием группового расположения и серпигинозного распространения, наличием некроза на поверхности и характерных рубцов легко отличается от бугоркового сифилида.
Гуммозный сифилид и гуммозная язва. Сифилитическая гумма кожи представляется в виде глубокого узла, несколько уплощенной шаровидной формы, величиной от горошины до грецкого ореха, с наклонностью к распаду в центральной части, а потом и всего узла, со вскрытием наружу одним перфорационным отверстием, постепенно увеличивающимся в размерах и превращающимся в кратерообразную язву, ведущую в полость распавшегося узла [см. отд. табл, (ст. 551—552), рис. 1]. Язва в дальнейшем увеличивается в размерах, иногда далеко за пределы первоначального узла, иногда, заживая рубцом в одном месте, она серпигинозно распространяется в противоположную сторону. Гуммозные узлы обычно бывают одиночными, причем исходным пунктом для них является подкожная клетчатка, надкостница, лимф, железы и пр. Распад узла может повлечь за собой разрушение надкостницы с образованием секвестра подлежащей кости. Нередко гуммозные поражения располагаются в области носа (см.), мягкого нёба (см. Глотка).
Диагностика гуммозного сифилида и других узловатых поражений кожи проводится на основании клин, данных этих заболеваний.-—Диференциальная диагностика гуммозных и золотушных узлов и язв (scrofuloderma) в основе сводится к тому, что золотушный узел распадается в разных местах и вскрывается наружу множественными перфорационными отверстиями, размягченный узел не имеет в окружности плотного инфильтрата; рубцы заживших золотушных язв включают остатки неразрушенной кожи в виде сосочков, мостиков или балок, что является результатом множественных перфорационных отверстий, не полностью разрушивших кожу в области размягченного узла. Медленное течение и молодой возраст больных тоже являются отличительным признаком золотушного поражения. Варикозные язвы голени (ulcus cruris chronicum), раковые язвы (carcinoma cutis), язвы бластомикоза (blastomycosis), споротрихоза (sporotrichosis) , актиномикоза (actinomycosis), лейшманиоза (leishmaniosis), эритемы Базена (erythema induratum Bazin) и пр. отличаются от гуммозных язв клин, признаками и течением; в затруднительных случаях диагностика решается бактериологическими, серологическими и гист. исследованиями биопсированной ткани. Также приходится проводить диагностику в отношении гуммозных узлов и воспалительных процессов кожи (напр. rhinoscleroma) и новообразований (липомы, атеромы, фибромы, саркомы и пр.).
Сифилитические поражения ногтей отмечаются в виде поражений в области ногтевых валиков (см. Onychia).—-Сифилитическое поражение волос см. Alopecia.—И з м е -нения пигментации кожи при С. отмечаются или в виде гиперпигментации на местах бывших сифилитических проявлений, или в окружности рубцов после сифилитических язв, или же в виде т. н. сифилитической микодермы (см.).—О С. отдельных органов см. соответствующие органы. м. Демьянович.
Лабораторная диагностика С.— см. Вассермана реакция, Преципитация и Люе-тиновая реакция.
VIII. Сифилис висцеральный.
Сифилис висцеральный объединяет поражения сифилитической инфекцией внутренних органов в противоположность поражениям С. кожи и слизистых оболочек, с одной стороны, и нервной системы (neurolues)—с другой. Такое деление единого процесса—сифилитической инфекции организма—на три отдела не соответствует, разумеется, современным представлениям об инфекции как о заболевании всего организма и целиком отражает как исторические этапы развития учения о С., так и локалистическое мышление Морганьи и Вирхова (Morgagni, Virchow), исключавшее общие для всего организма заболевания.
1. История и эволюция учения о в и с ц е р а л ь н о м С. В 15 и 16 вв., когда С. эпидемически свирепствовал в Европе, его описывали только как болезнь кожи и костей, и Парацельз (Paracelsus) в 1536 г. едва ли не первый упоминает о сифилитическом поражении печени и о сифилитической желтухе. Льето (Lieutaud, 1770), исследуя пат.-анат. материал, первый обосновал морфол. поражения внутренних органов С., почему в 17 и 18 веках врачи допускали возможность висцеральных сифилитических заболеваний. В дальнейшем эти представления были надолго разрушены доктриной Гунтера (Hunter), учившего, что С. поражает только кожу, слизистые оболочки и кости и не трогает внутренних органов. Авторитет Гунтера был настолько велик, что потребовалось почти целое столетие, пока Рикор (Ricord), а потом Фурнье (Fournier), накопив большой ряд пат.-анат. и клин, фактов, показали искусственность доктрины Гунтера и опровергли ее. Однако и после этого, начиная с конца 19 в., было сначала создано учение о сифилитических поражениях нервной системы, учение же о висцеральном сифилисе ограничилось только накоплением морфол. и клип, наблюдений и получило свое полное обоснование только с тех пор, как открытие Шауди-ном бледной спирохеты дало возможность экспериментально изучить эволюцию сифилитической инфекции в животном организме и доказать специфичность процесса в отдельных органах у человека. И все же до сих пор не создано еще стройного учения о висцеральном С. и его эволюции, начиная с момента инфекции так, как это сделано для кожи и слизистых оболочек, с одной, и для нервной системы—с другой стороны. Это прежде всего объясняет, почему, говоря о висцеральном С., еще до сих пор имеют в виду только грубые морфол. изменения внутренних органов позднего, третичного периода, где иногда десятилетия отделяют заболевание того или иного органа от момента общей инфекции. Эти поздние сифилитические поражения внутренних органов—гуммозные и склерогуммозные—и нередко уже склеротические последствия в результате обратного развития процесса, разрушившего часть органа, и являются чаще всего предметом изучения патологоанатомов и клиницистов. Мы относительно мало знаем еще о ранних и обратимых процессах сифилитической инфекции, и еще очень мало изучены фнкц. расстройства, органов в первые стадии С. Поэтому мы значительно больше знаем статику висцерального С.,
чем эволюцию и динамику его с точки зрения современного учения о фнкц. патологии, устанавливающего клинику заболеваний внутренних органов и систем в теснейшей связи их с эндокринной, вегетативной и центральной нервной системой.
-
2. Патология висцерального С. Клиника и пат. анатомия сифилитических поражений отдельных органов изложены в соответствующих статьях, и мы здесь остановимся •только на пат. и клин, данных, касающихся висцерального С. как общей инфекции организма. Из ворот инфекции возбудитель уже очень рано по лимф, путям проникает в общий поток кровообращения; спирохетемия ведет тотчас же к генерализации С., причем возможно появление «минимальных ранних заболеваний» (Golay). Уже в этом стадии сифилитический вирус может фиксироваться в том или другом органе и вызвать в нем соответственные реактивные явления. Как известно', при врожденном С. у плода поражаются в равной мере кожа и слизистые оболочки, с одной стороны, и внутренние органы — с другой, причем отдельные внутренние органы, например печень, поражаются по преимуществу. При заражении С. во внеутробной жизни организм хотя и весь подвергается действию инфекции, но видимые клин, поражения локализуются главн. обр. на коже и слизистых. Это, разумеется, не значит, что внутренние органы остаются пощаженными инфекцией. Мы имеем ряд пат.-анат., экспериментальных и клин, данных, свидетельствующих о том, что уже с самого начала сифилитическая инфекция поражает все системы и органы и локализуется в них. Не говоря уже о том, что в самых ранних стадиях С. отмечены такие общие реакции организма, как лихорадочные подъемы t°, изменения картины крови, химизма желудочной секреции ит. п., имеются совершенно определенные наблюдения о ранних высыпаниях на слизистой бронхов, в печени, о ранних альбуминуриях как выражении нефропатий и т. д. Однако не эти ранние формы инфекции типичны для висцерального С. В клин, представление о висцеральном С. входят гл. обр. пат. процессы, развивающиеся в результате позднего размножения спирохеты в том или ином внутреннем op- i гане тогда, когда давно уже исчезли или даже ; позабыты ранние локализации инфекции в коже и слизистых оболочках. Висцеральным С. еще до сих пор считают заболевания третичного периода или метасифилитические процессы. Под этим именем надо понимать сумму реактивных процессов со стороны мезенхимы, ве- , дущих к склеротическим явлениям с уничтожением специфической паренхимы пораженного органа.
Т. обр. С. внутренних органов проявляется: 1)в ранних специфических заболеваниях первичного и вторичного стадиев инфекции, 2) в поздних специфических гуммозных, склерогуммозных поражениях и 3) в н е с и е ц и ф и ч е с к и х соединительнотканных поражениях типа цироза органов. Не лишено интереса, что состояние внутренних органов может иметь в свою очередь известное влияние на проявление и течение сифилитической инфекции; так, у тиректомированных животных Пирс и Аллен (Pearce, Allen) видели значительно более тяжелое течение экспериментального С., чем у контрольных; аналогии-ные наблюдения сделаны в отношении экстир- ; пации зобной железы. Весьма вероятно, что различные результаты лечения С. у человека связаны с этим влиянием эндокринного аппарата на течение инфекции. Не лишено интереса и то, что на течение сифилитической инфекции оказывают влияние другие заболевания внутренних органов. Так, tbc ухудшает течение С. и значительно затрудняет лечение его, с другой стороны, острые инфекционные болезни, как например грип, скарлатина, влияют благоприятно на течение сифилитической инфекции, причем исчезают высыпания, а реакция Вассермана может временно стать отрицательной. Клин, наблюдения над лечением некоторых форм сифилитической инфекции малярией и возвратным тифом говорят об известном антагонизме между С. и острыми инфекциями.
В отношении локализации процесса при висцеральном С. мы имеем данные только в отношении поздних, третичных форм сифилитической инфекции. О ранних стадиях висцерального С. имеются лишь отрывочные клин, наблюдения, пат.-анат. же картины описаны только единично и как большая редкость. При исследовании 414 случаев висцерального С. Шрумпф (Schrumpf) нашел поражения сердечно-сосудистой системы и в особенности аорты в 56,76%, поражения нервной системы в 23,43%, печени—8,45%, легких—3,14%, артриты—0,72%, почек— 0,48% (без определенной локализации—2,9 %). На 280 б-ных висцеральным С. Лурия видел заболевания органов кровообращения в 38,3%, нервной системы—19,7%, печени—18,9%; без определенной клин, локализации—■ 11,1%, артриты—2,6%, заболевания почек—3,1%, жел.-киш. тракта—2,6%. Как ни относительны Эти данные, все авторы единодушно отмечают, что наичаще висцеральный С. локализуется в поздних стадиях в сердечнососудистой системе, преимущественно в аорте и в печени; гуммозные поражения встречаются также во всех остальных органах, но значительно реже.—Нек-рый интерес представляет сопоставление частоты поражений внутренних органов С. с результатами эксперимента.
Специфическими поражениями внутренних органов не исчерпывается, как мы видели, влияние на них сифилитической инфекции; необходимо иметь в виду также и неспецифическое влияние на ткани вируса и его токсинов, т. е. не чисто сифилитические, а сифилогенные процессы хрон. инфекции внутренних органов с различными морфол. их изменениями.—Значение С. в этиологии заболеваний внутренних органов, по Витгенштейну и Брод-ницу (Wittgenstein, Brodnitz), исключительно велико; так, у 90 553 б-ных поликлиники Шаритэ в Берлине они нашли в 7,54% сифилитическую инфекцию как причину внутренних б-ней. Леред (Leredde), исследуя причину смертности населения Парижа, нашел, что из 45 814 смертей в 3 414 сл., т. е. в 7 %, С. был причиной смерти вследствие поражения внутренних органов, причем в 3/4 случаев была отмечена грудная жаба, в половине случаев—• сосудистые заболевания, в >/3 случаев—органические б-ни сердца, в случаев смерть последовала от хрон. нефрита и цироза печени. Байе (Bayet) дает для Брюсселя 11% смертности населения от висцерального С. По данным Готского общества страхования жизни на основании материала за 44 года смертность среди сифилитиков была на 68% больше, чем у несифилитиков; по данным американских страховых обществ смертность среди застрахованных б-ных С. по меньшей мере на 50% больше, чем у неинфицированных. Этих фактов совершенно достаточно для иллюстрации огромной роли висцерального С. как соц. болезни.
-
3. Клиническая картина висцерального С. чрезвычайно пестра и многообразна в результате целого ряда весьма различных пат. процессов, вызываемых бледной спирохетой в разных стадиях заболевания. Уже одни специфические проявления С., начиная с аллергических процессов ранних стадиев б-ни до сифилом и гуммозной инфильтрации в более поздних, реакции со стороны мезенхимы-—все эти тесно переплетающиеся между собой пат. процессы не могут дать единообразную клин, картину. Сюда надо прибавить типичную для С. плюривисцеральность, т. е. множественность локализации одновременно в ряде органов и систем, в том числе в эндокринных железах, в вегетативной и центральной нервной системе. Все это вместе взятое создает условия для самых различных и порой весьма причудливых комбинаций органических и фнкц. расстройств, в свою очередь неразрывно связанных между собой и очень тесно переплетающихся. Это и налагает печать своеобразия на клинику висцерального С. и не дает возможности нарисовать общую для всех этих заболеваний клин, картину. Описания отдельных заболеваний органов в результате сифилитической инфекции имеются в соответствующих главах, они разработаны гл. обр. в отношении поздних, третичных или метасифилитических форм; клин, картина ранних поражений внутренних органов исчезает из поля зрения терапевта уже потому, что наблюдения ведутся специалистом сифилидологом, занятым гл. обр. кожной локализацией инфекции. Эти ранние формы сифилитической инфекции внутренних органов особенно трудно распознаются, т. к. дело идет почти исключительно о фнкц. расстройствах, об изменении поведения органа. Так, со стороны сердечно-сосудистой системы наблюдаются ощущения давления в области сердца, сердцебиения, предсердечная тоска, а объективно—тахикардия или, наоборот, брадикардия и расстройства ритма сердца. Явления эти нек-рые склонны рассматривать не столько как результат анат. изменений, сколько как фнкц. в результате токсемии (Citron); едва ли однако во вторичном периоде можно целиком отрицать возможность появления органических поражений сердца—миокардит, или правильнее панкардит (Плетнев). В отношении сосудов, если принять во внимание вазотропность сифилитического вируса, можно иногда наблюдать в первые стадии инфекции эндоартерииты и особенно эндофлебиты, причем сифилитические флебиты встречаются чаще у женщин, чем у мужчин. Именно этими ранними поражениями сосудистой системы и объясняются ранние появления у сифилитиков глубоких нарушений кровообращения в сердце—стенокардии, миомаляции сердца—или в центральной нервной системе— тромбы и кровоизлияния в головном мозгу.
Со стороны дыхательного аппарата, кроме ранних высыпаний в гортани, появляются специфический бронхит и плеврит с положительной RW в пунктате; рентгенологически установлены поражения легочной ткани в виде небольших очагов уплотнения уже во вторичном периоде (Groedel). В отношении пищеварительного тракта имеются данные о гастрических процессах в ранних стадиях инфекции, выражающихся кроме диспептических явлений в понижении секреторной деятельности желудка до ахилии включительно. Весьма интересно, что эти воспалительные и фнкц. поражения желудка ранних стадиев обратимы под влиянием специфической терапии (Гаусман, Лурия). Уиль (Will) нашел в кишечнике во вторичном периоде розеолы и папулы, Гайем и Тисье | (Hayem, Tissier)—язвенные процессы; вот почему неудивительно, что и в эти ранние стадии инфекции можно ожидать появления поносов и функционального (аллергического) и органического происхождения (энтероколиты).
Особенный интерес представляют поражения С. печени в ранних периодах инфекции и прежде всего ранняя сифилитическая желтуха (icterus syphiliticus ргаесох). Эта форма желтухи может появиться уже во время первичного аффекта; она чаще однако встречается при первых высыпаниях. Большой интерес пред- ! ставляют ранние сифилитические заболевания I почек (см. Почки, сифилис почек). При такой I болезни totius substantiae, как С., исключительный интерес представляют заболевания эндокринного аппарата, однако данные о поведении их в ранние стадии инфекции еще очень недостаточны. Что эти железы как обладающие особенно обильной сетью сосудов должны поражаться при спирохетемии, едва ли можно сомневаться; так, имеются указания на ранние струмиты, а также на явления раздражения и набухания щитовидной железы в начальных стадиях. О ранних поражениях С. других желез данных еще очень мало.
Из этого краткого перечисления поражений внутренних органов в ранних стадиях сифилитической инфекции совершенно очевидно, насколько неправильно считать висцеральный С. заболеванием только позднего, третичного стадия С., и задача терапевта именно в первые недели и месяцы инфекции искать те часто тонкие фнкц. расстройства организма, которые являются результатом неглубоких, а потому обратимых сифилитических и сифилогенных поражений внутренних органов. Организационно это требует теснейшей увязки работы венеролога и терапевта, начиная с момента заражения б-ного С. В виду того, что поражения внутренних органов третичного периода С. и метасифилитические их заболевания подробно изложены в соответствующих главах, остановимся здесь только на двух синдромах висцерального С., представляющих отображение его как malum totius substantiae—на изменениях крови и на сифилитической лихорадке.
Изменения крови при С. известны уже давно, и в ранних стадиях инфекции старые врачи описывали под именем «сифилитического хлороза» специфическую анемию. В первичном стадии описано понижение гемоглобина без олигоцитемии, во вторичном—явления типичной вторичной анемии с олигохромемией и олигоцитемией, исчезающей при переходе С. в скрытую форму. Специфическое, особенно ртутное лечение улучшает картину крови. Со стороны белой крови отмечают небольшой лейкоцитоз, причем количество нейтрофилов уменьшено, мононуклеаров увеличено; в поздних стадиях С., так же как и при других хрон. инфекциях, наблюдается относительный мононуклеоз. Большие споры возбуждает вопрос о соотношениях между С. и гиперхромными анемиями типа anaemia perniciosa, и мнения авторов о роли С. в этиопатогенезе злокачественной анемии очень расходятся. В то время как одни авторы (Fr. Muller, Grawitz, Schlesinger и др.) полагают, что токсическое влияние сифилитического вируса на костный мозг вызывает картину прогрессирующей пернициозной анемии, другие (Ehrlich, Lazarus, Pappenheim) отрицают генетическую связь злокачественного малокровия с С. Хотя отдельные наблюдения и говорят в пользу того, что переливание крови с последующим противосифилитическим лечением дает исключительно блестящие результаты в почти безнадежных случаях anaemia perniciosa (Шлезингер), вопрос этот все же остается открытым, и все авторы единодушно высказываются против энергичного специфического лечения при anaemia perniciosa и требуют большой осторожности в дозировке, особенно сальварсана.
Из общих явлений, вызываемых сифилитической инфекцией, заслуживает внимания лихорадка; по клиническим проявлениям различают следующие ее формы: 1) Лихорадка, сопровождающая сифилитические высыпания во вторичном и в третичном периоде инфекции; она особенно выражена в тяжелых случаях С. и чаще встречается при пустулезных эфлорес-ценциях кожи. 2) Лихорадка, появляющаяся при гуммозных поражениях отдельных органов. Сюда относится прежде всего С. печени, очень часто сопровождающийся весьма упорными лихорадочными движениями t° (п-о Таль-квисту в 50% всех случаев); лихорадка протекает здесь периодически, иногда интермити-рующего типа, дающая основание говорить о малярии, о тифе и септических процессах, реже она имеет характер ремитирующей. С. селезенки, сопровождаемый лихорадкой, не раз смешивался с малярией, с Мальтийской лихорадкой и с кала-азар; С. легких очень часто протекает лихорадочно и долго считается поэтому tbc; описаны сифилитические поражения брюшины с лихорадкой, также принимавшиеся за tbc брюшины. Наконец поздние сифилитические поражения суставов (arthrolues tardiva) нередко протекают с постоянной, ремитирующей и даже гектической лихорадкой, продолжающейся неделями и месяцами, дающей основание ошибочно предполагать истинный ревматизм или сепсис. 3) Лихорадка, являющаяся результатом терапевтического вмешательства, провоцирующего реакцию Яриш-Герксгеймера; она встречается иногда после первых инъекций ртути, сальварсана, висмута через 3—10 час. и продолжается 2, 3 и даже 4 дня; доходит до 39—40°. 4) Наконец последняя и наиболее интересная форма—это эссенциальная сифилитическая лихорадка; описано немало случаев длительного, в течение месяцев, лихорадочного течения б-ни, дававшего основание ставить всевозможные диагнозы и излечивавшегося специфической терапией. Эти случаи представляют большой теоретический интерес и объясняются пат. процессами в нервной и эндокринной системах, не поддающимися локализации. Они вместе с тем представляют всегда очень большие диагностические трудности.
-
4. Распознавание висцерального С. в ранних стадиях инфекции представляет большие затруднения, т. к. фнкц. расстройства органов в большинстве случаев ничем не отличаются от пат. состояний их другой этиологии, и только в отдельных случаях при эндоскопии (бронхи, прямая и сигмовидная кишка) удается видеть типичные сифилитические высыпания. Значительно меньше затруднений представляет распознавание поздних форм висцерального С., особенно когда он локализуется в органах, наичаще поражаемых склерогуммозным процессом, как сердечно-сосудистая система или печень. Однако и в этих случаях диференциальный диагноз со злокачественными новообразованиями не всегда удается даже при лапаротомии, когда хирург может и видеть и осязать пат. процесс, или в легких, когда его легко фиксировать на рентгенограмме. Кроме местных симптомов, дающих опорные пункты для диференциаль-ного диагноза (см. Желудок, Легкие, Печень и др. органы), клин, картина висцерального С. представляет однако ряд особенностей, знание которых значительно облегчает распознавание сифилитических поражений внутренних органов. Висцеральный С. протекает атипично, часто не укладываясь в обычные для врача формы заболеваний внутренних органов. Это и дало основание для многочисленных и весьма удачных клин, афоризмов как старых: «indubio suspice luem» (в сомнительных случаях подозревай С.), так и позднейших: «Ja verolle vieille a la mine honnete» (Ricord) (сифилис, старея, принимает приличный вид), или—как говорил Зигмунд—«die Syphilis ist die Affe unter den Krankheiten» (сифилис—обезьяна среди болезней). Все эти эмпирически выработанные клин, правила вполне -соответствуют клин, картине и течению висцерального С. и находят свое объяснение в сочетании весьма различных пато-гистологических процессов в органах: гуммозные поражения в различных стадиях—образование, размягчение, рубцевание гуммы,—гибель паренхиматозной ткани органа и склеро-’ тические процессы мезенхимы, поражение сосудистой системы органа—эндартерииты, эндофлебиты,—специфич. и неспецифические изменения нервной ткани и т. д. и т. п. С другой стороны, эта атипичность клин, картины висцерального С. объясняется типичной для него плюривисцеральностью заболевания, когда поражается одновременно ряд органов и систем именно потому, что С. представляет собой заболевание не одного органа, a malum totius substantiae. Так, сифилитические заболевания аорты не меньше чем в х/3 случаев комбинируются с невролюесом и в г/2 случаев с табесом; по Плетневу 40% С. сердечно-сосудистой системы сочетаются с поражением С. и других органов; Лурия в 48 случаях С. сердца и сосудов видел 26 поражений нервной системы, 21 поражение печени, 3 поражения эндокринных желез; при целом ряде заболеваний желудка сифилитического происхождения были отмечены одновременно заболевания сердца, печени и центральной нервной системы. Разумеется, кроме множественных поражений внутренних органов дело может итти также о следах поражений кожи и костей третичного характера— периоститах, рубцах и т. д. Но, как известно, за последние десятилетия С., особенно в городах, потерял свой дермотропный характер и потому все реже и реже встречаются сочетания висцерального и кожно-костного С., что может быть связано с -иммунобиол. свойствами кожи в смысле эзофилаксии (Hoffmann). Тем большее значение имеет изучение мелких, но существенных симптомов в результате прежних поражений других систем. Сюда гл. обр. и относятся изолированные симптомы со стороны глаз— анизокория, аномалии рефлекса зрачков на свет с сохранением реакции их при конвергенции (симптом Аржиль-Робертсона) и выцветание радужек глаз (Даркшевич). При целом ряде заболеваний внутренних органов эти изолированные симптомы со стороны глаз без других видимых поражений центральной нервной системы наблюдались при различных ф°Рмах висцерального С. и были симптомом, приводившим к правильному распознаванию природы заболевания (Лурия); симптом этот стабилен, не исчезает после специфического лечения и является результатом либо лятентно протекавшего базального менингита во вторичном стадии инфекции (Forster) либо специфического поражения вегетативной системы (Laignel-Lavastine). Эти зрачковые симптомы, с другой стороны, являются ценным подтверждением для диагноза С. внутренних органов.
Наличие положительной RW говорит, разумеется, о сифилитической инфекции, но не решает еще сифилитической природы данного висцерального заболевания, тем более что нередко встречаются т. н. гибридные формы, т. е. банальные заболевания у сифилитиков—рак, язва желудка, нефропатии, tbc легких и т. д. С другой стороны, отрицательная RW не дает еще основания исключить висцеральный С., особенно если дело идет о реакции только в крови, а не в спинномозговой жидкости; так, Стокс-Броун (Stokes-Brown) нашел при висцеральном С. положительную RW в liquor’е в 59%, тогда как в крови она получилась только в 44% всех случаев, с другой стороны, описаны случаи отрицательной RW с наличием в тканях бледной спирохеты. Большое значение для диагноза имеет также, к сожалению, редко практикуемое исследование по Вассерману плевритической, асцитической жидкости и выпотов в суставы. Т. о. реакция Вассермана для диагноза висцерального С. имеет только относительное значение, тем более что в ряде случаев она появляется только во время или даже после специфического лечения. Еще более условное значение для диагноза висцеральных сифилитических заболеваний имеет анамнез. Если у больного был С., это только заставляет врача думать о возможности висцеральных сифилитических процессов, если же в анамнезе нет С., то в 57,4% у женщины речь может итти о syphilis ignord (Marschalko, Fournier). Учение о «немой» инфекции и умножившиеся наблюдения о случаях несомненного С. без определенной локализации первичного инфекта дают достаточное теоретическое обоснование этого факта. Старинный метод распознавания висцерального С. по результатам пробного специфического лечения допустим, но с существенными «говорками тщательного изучения б-ного во время лечения; нередко блестящие результаты лечения укрепляют распознавание висцерального С., а появление при этом отсутствовавшей раньше положительной RW делает предположение уже несомненным клин, фактом. Так. обр. атипичность клин, картины, плюри-висцеральность заболеваний, наличие изолированных симптомов со стороны глаз, реакция Вассермана в крови, в цереброспинальной жидкости, в выпотах, изучение анамнеза, а иногда результаты специфического лечения—вот опорные пункты для диагноза висцерального С.— Предсказание при висцеральном С. зависит, разумеется, прежде всего от раннего распознавания истинной сущности заболевания, его сифилитического происхождения; в поздних стадиях сифилитической инфекции особенно существенно применить лечение раньше, чем закончится фибропластический необратимый процесс. С. сердца и крупных сосудов дает особенно неблагоприятный прогноз и нередко неожиданный летальный исход.
-
5. Лечение висцерального С. представляет б. ч. благодарную задачу и облегчается тем, что локализация сифилитического процесса играет здесь подчиненную роль, потому что противосифилитические средства влияют не непосредственно на местный процесс, но путем мобилизации иммунобиологии, приспособлений организма. Однако при лечении висцерального сифилиса еще меньше, чем при лечении кожных его проявлений, допускается стандартная, одинаковая для всех случаев система лечения. Так например при сифилитических заболеваниях почек требуется осторожность в назначении ртути—-безразлично в виде впрыскиваний, втираний или приемов ртутных препаратов внутрь; то же относится и к препаратам висмута и к сальварсану, а потому лечение надо начинать с назначения иодистых препаратов внутрь или в виде инъекций в относительно небольших дозах и только после исчезания отеков надо осторожно переходить на лечение неосальварсаном. При С. печени препараты иода в больших дозах переносятся отлично, ртуть в малых и средних дозах дает тоже хорошие результаты, так же как препараты висмута (bijochinol); от препаратов же сальварсана лучше воздержаться, т. к. он нередко здесь дает бурную Яриш-Герксгеймеровскую реакцию. С. желудка и кишок хорошо поддается любому противосифилитическому лечению. Между прочим препараты иода, плохо переносящиеся больными при вульгарных болезнях желудка, отлично переносятся ими при заболеваниях желудка сифилитического происхождения, что может иногда быть использовано и с диагностической целью. При лечении сальварсаном требуется большая осторожность в виду возможности появления профузных желудочных кровотечений. Особенной осторожности требует терапия кардио-васкулярных сифилитических заболеваний; известно немало случаев тяжелых осложнений и даже внезапной смерти при назначении сразу больших доз сальварсана. Эта осторожность при лечении висцерального С. специфическими средствами диктуется тем, что врач не может в каждом отдельном случае учесть величины Герксгейме-ровской реакции и следовательно объема и результатов выпадения функции больного органа. Кроме современных методов терапии С., как учит опыт, висцеральные заболевания часто хорошо поддаются старым способам терапии—особенно втираниям серно-ртутной мази в комбинации с большими дозами иода внутрь. Описаны также очень хорошие результаты при назначении старинного Цитмановского декокта и декокта сарсапариллы.
Имеются указания на благоприятное влияние на течение висцерального С. прививок малярии, однако отмечены уже, напр. при лечении сифилитического мезаортита этими прививками, ангинозные явления со смертельными исходами (Jagic, Шпенглер). Кроме специфической терапии при висцеральном С. показано и бальнеологическое лечение, гл. обр. курорты с серными источниками (Пятигорск, Сергиевские минеральные воды, Мацеста, Серноводск), однако с учетом всех анат. и фнкц. расстройств и со строгой индивидуализацией каждого отдельного случая. Специфическое и курортное лечение при висцеральном С. необходимо, разумеется, сочетать с диететической, физиотерапевтической и медикаментозной терапией соответственно показаниям в каждом отдельном Случае. Р. Лурия.
IX. Лечение приобретенного сифилиса.
При лечении С. применяются гл. обр. так наз. специфические средства, к к-рым относятся мышьяковые, ртутные, висмутовые и йодистые препараты. Экспериментальные данные и клин, наблюдения в наст, время все больше укрепляют взгляд на то, что специфические средства не являются непосредственно спиро-хетоцидными. Действуя на клетки и ткани организма, они производят в них изменения био-хим. состояния, стимулирующие иммунобиол. реакции на внедрившуюся инфекцию. В силу этого состояние отдельных органов и систем в течении и лечении С. имеет колоссальное зна-
| подпетых или в чистом виде или совместно с ртутными или висмутовыми препаратами.
5) Так как в каждом в отдельности из специфических средств может быть скрытая реф-рактность сифилитического вируса, то наиболее сильным лечением являются чередующиеся смешанные сальварсанно-висмутовые и сальварсанно-ртутные курсы. Даже в тех случаях, где окажется недействительным сальварсан, может быть получен успех от ртути и висмута и в третичном периоде—от иода. В целях более длительного терап. действия при комбинированном сальварсанно-ртутном лечении лучше применять нерастворимые препараты ртути. При одном ртутном лечении свежего С. с заразными проявлениями лучше начать лечение с инъекций растворимых препаратов или даже внутривенных вливаний в виду более быстрого действия их при этом методе введения. По ликвидации заразных проявлений С. целесообразно перейти к нерастворимым препаратам, действующим более длительно. Ра-I створимые препараты как более легко пере-I носящиеся и более равномерно и быстро элиминирующиеся, чем взвеси, более применимы к слабым организмам или при нарушенной функции висцеральных органов. В виду терап. значения местного применения специфических средств во вторичном периоде С. один или два курса лечения целесообразно провести фрикциями ртутных мазей, при специфическом по-I ражении жел.-киш. тракта—приемом внутрь I ртутных препаратов. ■—6) Интервалы между курсами, если нет к этому особых противопо-I казаний, не должны превышать 4—5 недель при лечении свежего С. и 2—3 месяцев—тре-тичного С. Систематические курсы с небольшими перерывами наиболее обеспечивают отсутствие клин, рецидивов, стойкие отрицательные серологические реакции и нормальный ликвор.— ! 7) Йодистая терапия назначается обычно со I второго года инфекции, а в пожилом возрасте1 в самом начале ее. В третичном периоде С. она должна быть наиболее интенсивной и продолжительной. Смешанное лечение иодом с сальварсаном, висмутом или ртутью оказывает более сильное терап. действие, чем каждое средство отдельно, но и одно иодистое лечение в третичном периоде С., применяемое по окончании сальварсанно-висмутово-ртутного лечения, имеет большое профилактическое значение.
- 8) Лечением должно стремиться достигнуть
i стойкого исчезновения клин, симптомов, стой' ких отрицательных серологических реакций и оздоровления ликвора, почему оно должно про
! водиться под контролем серологических реакций крови и исследования ликвора. По исчезновении клин, и серологических явлений С. лечение должно продолжаться в виде т. н. закрепительных курсов в тем большем количестве, чем позднее оно начато.
9) Если после систематического интенсивного лечения в количестве не менее 5—6 курсов серологические реакции остаются позитивными, сальварсанное, висмутовое и ртутное лечение следует прекратить, оставив одно* иодистое в количестве 2—3 курсов в год. Весьма желательно в таких случаях присоединить физио-, бальнео-, аэротерапию.—-10) При пат., ликворе в аналогичных предыдущему случаях целесообразно назначать 1 или 2 сальварсанно-висмутовых или ртутных курса в год и в промежутках между ними иодистое лечение. Та! кие случаи служат показанием к применению,
чение, и в случаях нарушения фнкц. деятель- j ности их неспецифического характера необходимо одновременно со специфическим проводить и неспецифическое лечение в целях восстановления нарушенной функции. Хотя в повседневной практике мы и видим больных, у к-рых несмотря на недостаточное лечение или совершенное его отсутствие С. ничем себя не проявляет в течение десятилетий, все же большая часть их или серологически или со стороны ликвора оказываются б-ными, женщины рожают б-ных С. детей и преимущественно из I этого контингента б-ных комплектуются аор-тики, табетики, прогрессивные паралитики и другие б-ные с поздним проявлением висцерального С. и С. центральной нервной системы. Т. о. одних иммунобиол. процессов для борьбы с сифилитической инфекцией недостаточно, и только интенсивное и систематическое лечение специфическими средствами может дать полное излечение С. и является лучшей профилактикой С. висцеральных органов и нервной системы. Открытие бледной спирохеты, серологичс-ской реакции крови и введенный в терапию I сифилиса сальварсан, в особенности в комбинации его с ртутью и висмутом, дали возможность при раннем и интенсивном лечении абортировать С., почему современная терапия С. базируется на принципе возможно раннего, интенсивного и систематического лечения, проводимого без нарушения общего состояния организма и функций отдельных его органов. |
Излишне приводить все существующие ва- I рианты лечения С., выработанные отдельными представителями сифилидологии на основании ' личных наблюдений. Различие заключается гл. обр. в применении разовых и общих доз применяемых медикаментов в различных комбинациях их и различных сроках между инъекциями и отдельными курсами и в общей продолжительности лечения. Необходимо отметить толь- ! ко основные положения методики лечения и I применения специфических средств в разных периодах С. Они заключаются в следующем: 1) Специфическое лечение должно быть начато возможно раньше, в первичном серонегативном периоде, тотчас после установления бактерио-скопического диагноза. Чем раньше начато лечение, тем больше шансов на полную стерилизацию организма.—2) Чем меньше прошло времени с момента инфекции, тем интенсивнее должно быть лечение в отношении применения ; разовых и суммарных доз на курс и тем коро- i че должны быть промежутки между курсами. Чем давность инфекции больше, тем специфическое лечение должно быть менее интенсив- j ным в отношении отдельного курса, но в целом более продолжительным.-—3) Общие дозы специфических средств в первых курсах лечения свежего С. должны быть доведены до пределов выносливости организма, но не в ущерб его общему состоянию. Для взрослого человека средняя терап. доза новарсенола равна 0,1 pro die, ртути-—0,01 Hg met., висмута—0,02 Bi met. Курсовая Доза новарсенола в среднем равна 5,0—6,0, ртути—0,3—0,5—1,0 Hg met., висмута—1,0—1,5 Bi met. В третичном периоде С. эти дозы могут быть уменьшены.—4) В первичном серонегативном периода С. лечение может начинаться непосредственно с вливания новарсенола, в последующих периодах во избежание иногда тяжелых явлений реакции Геркс-геймера — с инъекций висмутовых или ртутных препаратов, а в третичном—с применения !
где разрешает состояние организма, малярийной терапии совместно с сальварсанно-висму-товой (о лечении малярией—см. Прогрессивный паралич).—11) При появлении клин, симптомов С. в случаях, указанных в пунктах 9 и 10, проводится систематическое смешанное лечение в количестве не менее трех курсов, согласно пп. 5 и 6.—12) Применение вышеизложенных положений должно быть строго согласовано с индивидуальной выносливостью организма по отношению к применяемым медикаментам и их дозам, с противопоказанием к назначению их, возрастом, общим состоянием и фнкц. деятельностью отдельных органов. Б-ные до назначения лечения должны быть тщательно обследованы и лечение должно быть индивидуализировано в отношении каждого б-ного. Во всех случаях относительного противопоказания к применению специфических средств их назначают в уменьшенных дозах как разовых, так и суммарных, увеличивают свободные от лечения промежутки и применяют неспецифическую терапию, укрепляющую общее состояние организма и исправляющую нарушенную функцию того или другого органа.-—13) Переутомление, длительные нервные напряжения, половые эксцессы, алкогольные напитки, наркотики вредно отзываются на течении С., понижая естественный иммунитет организма, и обусловливают невыносливость к специфическим препаратам, особенно к сальварсану. Умеренный физ. труд, гимнастика, легкий спорт как улучшающие обмен вехцеств очень желательны.—14) По окончании лечения б-ной должен находиться под клин., серологическим и со стороны ликвора контролем и тем дольше, чем позднее начато лечение.
Из применяемых в наст, время методов лечения С. можно указать следующие: ^Применение только одного из специфических средств, преимущественно сальварсана и его дериватов, гл. обр. при абортивном лечении С., в количестве одного или нескольких курсов. В минус чистому сальвар-санному лечению можно поставить во-первых быструю элиминацию сальварсана из организма и вследствие этого непродолжительность герап. действия его и во-вторых возможность относительной трудно учитываемой рефракт-ности к нему спирохет. Вследствие этого при одном только сальварсанном лечении значительно чаще наблюдаются клинические, серологические и со стороны ликвора рецидивы, тем после смешанного лечения. Лечение одной ртутью свежего С. вследствие слабого терап. действия ее в наст, время надо считать недостаточным. Применять только висмут считают возможным лишь единичные авторы. 2) С.м е-панное лечение сальварсанными, висмутовыми, ртутными и подпетыми препаратами з различных комбинациях в зависимости от териода С., общего состояния организма и отдельных его органов. Из этой группы более эаспространенным является «хронически перемежающийся», или «превентивный» метод ле-гения, разработанный Фурнье и Нейсером в средине 19 в. Этот метод восполняет недостаточное лечение некогда популярного «симптоматического метода», усиливая его повторными курсами во время лятентного состояния б-ни. 3 то же время благодаря интервалам между курсами он не нарушает общего состояния ор-санизма, как это имело место при «беспрерывном», или «тоническом» методе. Принципы этого метода и в наст, время признаются большинством сифилидологов. Одни авторы по этому методу проводят смешанные курсы, чередуя разовые дозы сальварсана, висмута или ртути, другие чередуют курсы, из к-рых каждый проводится одним из этих препаратов. В том и другом случае между курсами делаются перерывы в лечении во избежание чрезмерно большой нагрузки организма вводимыми препаратами и вследствие этого понижения сопротивляемости его вирусу.
3) Перманентный метод лечения (Almkvist, Millian). При нем применяются сальварсан, висмут и ртуть в виде отдельных курсов, следующих поочередно друг за другом без перерыва и составляющих отдельные циклы. Такие циклы повторяются без перерыва в зависимости от периода С. в течение нескольких месяцев (от ЗУ3 до 14 по Almkvist’у). Метод беспрерывного применения специфических средств основан на том, чтобы не дать активироваться спирохетам, что, по мнению применяющих его авторов, происходит во время перерывов в лечении по хронически перемежающемуся методу Фурнье-Нейсера. 4) Метод лечения т. н. «ударам и», состоящий из сальварсанных и висмутовых (Scholtz, Spiet-hoff) или ртутных (Stern, Silberstein, Pollitzer). серий. При этом методе сальварсанные препараты применяются ежедневно в течение нескольких дней сряду в увеличенных против обычного дозах. Эти серии с различными промежутками отдыха повторяются несколько раз в зависимости от течения С. и его периодов. Метод основан, по мнению применяющих его авторов, на том, что на более сильный удар специфических средств организм реагирует более сильной реакцией, способствующей более быстрому и сильному терап. эффекту. В виду высокой интенсивности этого метода он применим только к крепким, молодым, с нормальными функциями висцеральных органов больным и главным образом при абортивном лечении. 5) Метод лечения, состоящий в одновременном комбинированном применении препаратов типа неосальварсана и растворимых ртутных в одном шприце (метод Linser’а), основан на предположении, что ртутные препараты активируют терап. действие сальварсана.
Превентивное лечение сифилиса, т. е. применение лечения в тех случаях, когда предполагается, что инфекция произошла, но еще не выявилась ни клинически ни серологически, стало возможным только благодаря сальварсану. Принцип превентивного лечения тот же, что и при абортивном: раннее терап. вмешательство, наиболее обеспечивающее стерилизацию организма. Главным побуждением приступить к лечению еще до клин, проявления б-ни служит значительный процент неудач абортивного лечения по нек-рым авторам достигающий (15%), начатого даже в период серонегативного шанкра. Подходящими для превентивного лечения надо считать следующие случаи вероятного заражения: 1) после сношения с сифилитическими индивидуумами с заразными проявлениями на половых органах. Только при положительных серологических реакциях без проявления С. на коже или слизистой у партнера превентивное лечение не показуется. 2) После кормления здоровой женщиной ребенка с активными проявлениями С. на лице-или в полости рта или ребенка, сосущего грудь сифилитички с заразными проявлениями на грудных железах. 3) В целях общественной -профилактики, при тесном внеполовом соприкосновении лиц с заразными проявлениями С., когда имеется основание предполагать возможность передачи инфекции. Проводить превентивное лечение лицам, часто подвергающимся возможности заражения С., не следует.
Клин, опыт показывает, что, чем раньше начато превентивное лечение, тем больше шансов на успех. Симон признает профилактическое лечение действительным, если оно начато в течение 3 дней после вероятного заражения, Мещерский—до 6 дней, Никольский и Кожевников—до 7 дней, Николо (Nicolau) наиболее -благоприятным сроком считает 8—9 дней после инфекции, Брен и Легрен (Brin, Legrain)—■ 8—10 дней, Галле (Gallais) удлиняет его до 14 дней. Сообщения о неудачах превентивного лечения пока редки, но, чем позднее оно начато и слабее проводилось, тем неудачи чаще. Правильнее ограничивать срок для случаев, подходящих под превентивное лечение, 6—7 днями от предполагаемого заражения. После этого срока следует оставлять б-ных без лечения, ио под тщательным клиническим и, в виду возможности 1. ignorata (в особенности у женщин), -серологическим наблюдением в течение 3—4 месяцев. Для превентивного лечения должны применяться наиболее сильные антисифилити-ческие средства—мышьяковые препараты в виде гл. обр. вливаний новарсенола 3,0 — 6,0 {тем в большем количестве, чем больше прошло времени от начала инфекции). В случаях невозможности сделать вливания можно воспользоваться внутримышечными или подкожными инъекциями Myosalvarsan’а или Sulf-arsenol’a или препаратами типа Osarsol’a в количестве для полного курса 30,0—40,0. Большинство авторов ограничивается при превентивном лечении одним сальварсанным курсом. Нек-рые советуют проделывать несколько чистых сальварсанных курсов (Г. И. Мещерский) или комбинированный висмуто-сальварсаннцй курс (А. П. Иордан, Gougero и др.).
Абортивное лечение. Все попытки абортировать сифилис путем местных мероприятий—экс-цизиишанкра (Тарновский, Поспелов, Фурнье и др.) и даже регионарных желез, применения ртутных препаратов в виде инъекций в ткань шанкра или между шанкром и пахом (Hunter) или мышьяковых (Hallopeau)—основаны гл. обр. на ошибочном убеждении, что во время первичного проявления вирус остается локализованным только в нем и в окружающих его тканях и в ближайших железах, и совершенно не увенчались успехом или давали очень небольшой процент удач, к-рые вернее было -бы отнести за счет скрытого состояния инфекции. Также остались безрезультатными многочисленные попытки, предпринимавшиеся еще до появления сальварсана, абортировать С. общим лечением ртутью, а позднее и висмутом. С открытием сальварсана открылась новая эра в абортивном лечении С. Надежда на абор-тизацию была столь велика, что попытки лечения этим препаратом носили характер «the-rapia magna sterilisans.». С самого начала появления сальварсана считали возможным абортировать С. не только в серонегативном стадии первичного проявления, но также в серопозитивном и в случаях свежего С. со вторичными явлениями. Однако дальнейшие наблюдения, насчитывавшие большое количество рецидивов
при двух последних стадиях С., заставили сузить рамки подходящих под абортивное лечение случаев до серонегативного первичного проявления. По материалу международной анкеты Гос. вен. ин-та об абортивном лечении С., обработанной В. И. Фельдманом, лучшим моментом для применения абортивного лечения большинством авторов считается первичный серонегативный шанкр с давностью инфекции от 4 до 5 недель и не более 5—7 дней существования шанкра при условии, если негативная серореакция сохраняется в течение первых недель лечения, в особенности после первых вливаний сальварсана. Т. к. регионарные железы являются наиболее рефрактными к специфическим средствам, то вполне понятно, что условие для абортивного лечения—отсутствие увеличения их—имеет весьма существенное значение. Большинство наблюдающихся неудач абортивного лечения падает на случаи с резко выраженным увеличением желез. -
Большое значение имеет также общее состояние организма, его способность реагировать на внедрившуюся инфекцию. Наибольший успех можно ожидать в возрасте 20—30 лет (Иордан). В наст, время большинство авторов считает необходимым проводить комбинированное, чередующееся сальварсанно-висмутовоеили саль-варсанно-ртутное лечение несколькими (3—4) интенсивными курсами по перемежающемуся методу Фурнье-Нейсера. Но помимо этого метода с успехом могут быть применены и другие, среди к-рых можно указать на перманентный метод Альмквиста-Шольца и метод максимального раннего лечения Гофмана (см. ниже). В виду того, что даже после нескольких курсов комбинированного лечения на месте первичного поражения могут оставаться вирулентные спирохеты, целесообразно, где представляется возможным по топографии шанкра, производить эксцизию его или во всяком случае применить тщательное местное лечение. Абортивное лечение должно сопровождаться серологическими исследованиями до, во время и по окончании его по крайней мере в течение 3 лет и в случае выпадения хотя бы временной положительной серореакции должно считаться неудавшимся. В конце 2-го года заболевания необходимо сделать исследование спинномозговой жидкости.
Схемы лечения. Хотя лечение должно проводиться индивидуально по отношению к каждому больному соответственно его общему состоянию и состоянию отдельных органов, с учетом среды и быта б-ного, но в виду большого разногласия в методике лечения среди отдельных авторов в практическом отношении целесообразно провести схемы, применимые для большинства б-ных, состояние здоровья к-рых не представляет отклонения от нормы. Брычев придерживается следующей установки лечения С. в различных его периодах, проводимого им в клинике Гос. вен. ин-та: S. I serone-g a t i v а. При давности инфекции не более 4—5 недель, шанкра—10 дней, отсутствии или слабо выраженных регионарных железах проводится абортивное лечение по хронически перемежающемуся методу в количестве 3 курсов. 1-й курс—смешанное лечение новарсенолом и висмутом. Лечение начинается с применения начальной дозы новарсенола 0,3; на 4-й день— 0,45; затем каждый шестой день по 0,6 до общей дозы 6,0 для мужчин. У женщин начальная доза—0 15; высшая не превышает 0,45 и общая— 5,0. Инъекции висмутовых взвесей (биохиноль, бисмовероль и др.) делаются в промежутках 1 между вливаниями новарсенола; у крепких людей со здоровыми висцеральными органами можно и одновременно. Общая доза на курс должна быть доведена до 1,0—1,5 Bi met., Ра- , зовые дозы и промежутки между впрыски-ваниями—см. Висмут. После 0,5—0,6 Bi met. I рекомендуется в целях предупреждения раз-дражеиия почек делать перерыв инъекций на 7-—-10 дней, продолжая вливание новарсенола. По окончании курса делается перерыв в лече- J нии на 3—4 недели. 2-й курс состоит из вливаний новарсенола в тех же дозах, как и в предыдущем курсе, и инъекции ртути. Для инъекций ртути лучше пользоваться нерастворимыми препаратами—10%-ной взвесью салициловой ртути, на курс 1,5—2,0 соли (0,8—1,0 Hydr. met.), разделенных на 15—20 и больше инъек- j ций из расчета 0,02 соли в сутки, или 10%-ной взвесью каломеля 0,5 — 0,9 соли (0,42 — 0,76 ртути), разделенных на 10—15 инъекций из расчета по 0,02—0,015 соли в сутки. Если больные не переносят нерастворимых препаратов, можно применять растворимые соли с большим процентным содержанием: 40—45 инъекций од-нопроцентн. Sol. Hydr. sublimati по 1 см3 ежедневно или 20—25 инъекций 2%,-ного раствора этой же соли по 1 см3 через день (0,29 — 0,37 Hydr. met. на курс), 40—45 инъекций 1%-ного раствора Hydr. oxycyanati ежедневно по 1 см3 или 20 инъекций 2%-ного раствора этой же соли по 1 см3 через день (0.34 Hydr. met.), 40 инъекций 2%-ного Hydr. bijodati по 1 см2 ежедневно или через день (0.34 Hydr. met. на курс). Втирания серой мази при абортивном лечении могут быть допущены лишь в крайнем случае при условии, если производятся опытным, специально обученным медперсоналом. При применении растворимых солей ртути или втираний серой мази лучше сделать на 1—2 курса больше, чем при инъекциях нерастворимых солей. Желательно придерживаться приведенной схемы чередующегося применения висмута в 1-Й курс и ртути во 2-й, но при плохой переносимости одного из этих препаратов можно проводить оба курса одним из них. 3-й курс через 1—1^2 месяца по окончании 2-го курса. Проводится смешанное лечение новарсенолом и висмутом или ртутью в тех же дозах, как в предыдущих курсах.
В виду возможности выпадения серологических реакций во время курса лечения желательно производить исследование сыворотки крови после 1-го и 2-го вливаний, в середине и в конце курса. В случаях отсутствия выпадения положительных серореакций, отсутствия увеличения регионарных желез и уплотнения на месте шанкра лечение после 3-го курса оканчивается и б-ной в дальнейшем подвергается клин, и серологическому наблюдению в течение не менее 3 лет. В конце второго года заболевания необходимо сделать исследование спинномозговой жидкости, которое желательно повторить на третьем или четвертом году заболевания. Если до начала лечения давность инфекции б-ных с первичным аффектом превысила 4—5 недель, шанкра—10 дней и в случаях обширного и резко выраженного склероза или наличия увеличенных регионарных желез, оставшихся после лечения, прибавляется еще 1 или 2 курса такой же интенсивности с интервалами между ними в 2—3 месяца. В 1 ММИ в клинике проф. Г. И. Мещерского проводится следующая схема лечения: .
|
Дни |
Препараты |
Доза |
Дни |
Препараты |
Доза |
|
1 |
Нео..... |
0,3 |
27 |
Биохиноль . . |
21/г е.«8 |
|
2 |
Биохиноль. . |
1 см3 |
28 |
Нео ..... |
0,60 |
|
4 |
Нео..... |
0,45 |
30 |
Биохиноль . . |
2i/2 см3 |
|
5 |
Биохиноль. . |
11/2 С.М3 |
34 |
» . . |
21/, СМ3 |
|
8 |
Нео ..... |
0,15 |
35 |
Нео..... |
0,60 |
|
9 |
Биохиноль. . |
2 см3 |
37 |
Биохиноль . . |
21/а см3 |
|
12 |
» . . |
21/2 СМ3 |
40 |
» . . |
2а/2 см3 |
|
14 |
Нео ..... |
0,60 |
41 |
Нео..... |
0,60 |
|
16 |
Биохиноль. . |
21/а см3 |
43 |
Биохиноль. > |
21/2 см3 |
|
19 |
)> « . |
2Ц2 см3 |
47 |
» . . |
21/а е.нз |
|
21 |
Нео ..... |
0,60 |
48 |
Нео..... |
0,60 |
|
24 |
Биохиноль. . |
21/3 см3 |
50 |
Биохиноль. . |
3 см3 |
Всего 9 вливаний нео в дозе около 5 г и 15 инъекций биОхиноля в общей дозе около 35 см3.—Абортивное лечение С. по методу Альм-квиста см. ниже.
Абортивный метод лечения С. по методу Шольца состоит в следующем: в 1-й день делается вливание Alt-Salvarsan’a — 0,2—0,3, 2-й день—0,3, 3-й день—0.2—0,3. На 5-й день делаются впрыскивания Bismogenol’a или Spi-robismol’a 2 дня сряду в двойной против обычной дозе; впрыскивания повторяются через 8 и 10 дней еще 2 раза в тех же дозах (Bismogenol по 172—2 см3 и Spirobismol по 2—2l/z см3). Затем возобновляется в тех же дозах сальварсан-ная серия, после которой повторяется 2 или 3 висмутовых удара с 14-дневными промежутками и в заключение опять сальварсанный курс. Если выпадают положительные реакции Вассермана, то прибавляется еще серия висмута и серия сальварсана. При своем методе Шольц имел 100% излечения в частной практике и 85% в поликлинике. Шпитгоф (Spiet-hoff) делает вливание Neosalvarsan’a в дозе 0,45 ежедневно 3 дня сряду и комбинирует его с висмутом. Полицер применяет 3 дня подряд по 0,9, после чего следует ртутный курс лечения—40 ежедневных впрыскиваний 1%-ного раствора нейтральной салициловой ртути по 1 см3. Вертер (J. Werther) делает три раза в течение 24 часов вливание по 0,45. Через каждые 8 дней повторяется 2-я и 3-я подобная серия. Только при выпадении позитивной RW он применяет висмут между сальварсанными сериями. При серонегативном стадии первичного С. Гофман проводит один комбинированный саль-варсанно-висмутовый курс лечения, к-рый состоит из 10—12 вливаний нео или натрия сальварсана в разовых дозах 0,6—0,75 для мужчин и 0,45—0,6 для женщин и 12 впрыскиваний висмута (0,8 мезуроля или 1,0—1,25 бисмоге-ноля), причем и вливания нео и впрыскивания происходят одновременно в один день примерно 2 раза в неделю. При серопозитивном периоде первичного поражения через 5 недель делается второй такой же курс. При вторичном сифилисе—через 2—3 мес. третий курс. В случае серологического или клин, рецидива назначается малярийная терапия с новым циклом максимальных курсов.
Несколько измененный в отношении методики применения висмута (Bijochinol’a) метод Шольца испытан в сифилидологическом отделе Гос. вен. ин-та. Отмечены хорошая переносимость б-ными, более быстрое исчезновение спирохет и рассасывание инфильтрата первичных поражений и регионарных желез, чем при обычном применении. Схема лечения приведена на ст. 579.
Так. обр. на весь курс применяется 3,15—3,6 новарсенола и 45 см3 Bijochinol’n. В случае
19
выпадения положительной серореакции прибавляется еще серия новарсенола и серия био-хиноля. В среднем в течение полугодия б-ные, леченные по этому методу, оставались без клин, и серологических рецидивов.
|
Дни |
Препараты |
Доза |
| Дни |
Препараты |
Доза |
|
1 |
Новарсенол |
о,з |
16 |
Биохиноль |
5 см3 |
|
2 |
|,45 |
20 |
» |
5 см3 |
|
|
3 |
» |
0,45 (0,3) 5 |
24 |
5 сма |
|
|
4 |
Биохиноль |
СЛ<310%-НОГ взвеси |
25 |
Новарсенол |
0,3 |
|
8 |
5 см3 |
26 |
0,45 |
||
|
12 |
5 СА1» |
27 |
0,45(0,3) |
||
|
13 |
Новарсенол |
0,3 |
28 |
Биохиноль |
5 с.и? |
|
14 |
)> |
0,45 |
1 32 |
5 СМ3 , |
|
|
15 |
0,45 (0,3) |
|зв |
5 см3 j |
Основные положения лечения С. в различных периодах. S. Iseropositiva (к этой категории относятся также случаи, в которых положительная серореакция появилась только во время лечения). Специфические препараты, дозы и методы применения их те же, что при лечении S. I seronegativa. Лечение должно быть доведено до отрицательных серологических реакций. Сверх этого надо провести 3—4 закрепляющих курса. Серологические реакции должны производиться по окончании каждого курса и по возможности в средине его и перед следующим курсом, а в дальнейшем по окончании лечения не менее 3 лет один—два раза в год, лучше после реактивации по Мили-ан-Геннериху. Контроль спинномозговой жидкости производится по окончании лечения и через 3—4 года.
S. II г е се ns. Во избежание Яриш-Геркс-геймеровской реакции надо начинать лечение с применения нескольких (2 — 3) инъекций висмутовых или ртутных препаратов. В дальнейшем комбинированное лечение такой же интенсивности, как и при S. I seropositiva. По достижении отрицательных серологических реакции делают еще 4—5 курсов, из которых 1 или 2 желательно провести фрикциями серой ртутной мази (40 фрикций по 3,0—5,0 каждая), если только можно надеяться, что они будут проделаны достаточно интенсивно. При резко выраженных продромальных явлениях, общей разбитости, головной боли, болях в суставах, лихорадке в первом курсе присоединяется иодистое лечение. В общем лучше сделать не менее.6 курсов, т. к. для большинства б-ных для перевода RW в отрицательную требуется не менее 2 курсов. В промежутках между 4-м и 5-м и 6-м курсами назначается лечение иодом в течение 1г/2—2 месяцев, к-рое надо проводит^ и по окончании основного лечения сальварсаном, висмутом и ртутью в течение 2—-3 лет по 2 раза в год. Серологический контроль производится, как при S. I seropositiva, только несколько дольше, приблизительно в течение 5 лет по окончании лечения. Исследование спинномозговой жидкости производится по окончании сальварсанно-висмутово-ртутного лечения и повторяется на четвертом году заболевания и в годы наиболее частого развития аортита, табеса и прогрессивного паралича на 8—12-м году,
S. II recidivamanifest a, S. Illatens seropositiva или с пат. ликвором. Лечение такое, как при S. II recens. Лечение иодом начинается или одновременно с первым новарсено-ло-висмутовым или ртутным курсом или после него и назначается в каждом перерыве. Для перевода положительных серологических реакций в отрицательные и оздоровления пат. ликвора обычно требуется большее число курсов лечения, чем при S. II recens. При рецидивах на коже желательно 1 или 2 курса лечения провести фрикциями серой ртутной мази. В случаях стойких положительных серологических реакций рекомендуется применить инъекции взвеси каломеля. В общем руководствуются положениями, изложенными для S. II recens. Иодистое лечение по окончании сальварсанно-висмутово-ртутного лучше проводить в течение 3—5 лет. Если положительные серологические реакции или пат. ликвор не поддаются энергичному специфическому лечению, его надо прекратить и провести общеукрепляющее курортное лечение или применить физиотерапию, после чего вновь возобновленное специфическое лечение может иметь больший успех. В последнее время особенно рекомендуется в таких случаях лечение прививкой малярии совместно с сальварсанно-висмутовыми препаратами. Клинический, серологический и со стороны ликвора контроль такой же, как и при S. II recens.
S. II seronegativa. Если лечение было явно недостаточным в отношении применяемых доз, растянутости лечения и несистематич-ности его, надо пополнить его двумя, тремя или больше систематическими курсами смешанного лечения в зависимости от предыдущего лечения и последующим лечением иодом.
S. Ill m a пч f е s t a, S. Ill latensse-ro posit, или с пат. ликвором. Особенно строго надо придерживаться правила начинать лечение с препаратов, не вызывающих резкой реакции Герксгеймера. В случаях специфического поражения висцеральных органов или центральной нервной системы сначала лучше начать лечение иодом и растворимыми препаратами ртути й проводить лечение под постоянным контролем мочи, общего состояния и веса больного. Если лечение переносится хорошо, то можно перейти к взвесям висмута, ртути и новарсенола. Между отдельными курсами не должно быть слишком больших перерывов. Перевод положительных серологических реакций в отрицательные и оздоровление ликвора быстрее и чаще достигается более сжатыми курсами. Брычев рекомендует при первых трех курсах делать интервалы не больше Р/2—2 месяцев, во время которых назначается лечение иодом. В дальнейшем лечении интервалы могут быть увеличены независимо от состояния серологических реакций и ликвора. По исчезновении клин, явлений С., положительных серологических реакций и оздоровлении ликвора необходимо проделать еще по крайней мере три, четыре новарсеноло-висмутово-ртутных курса. В лучшем случае лечение должно состоять не менее как из 6 систематических смешанных курсов лечения ртутью, висмутом и новарсе-нолом в различных комбинациях и дозах, в зависимости от переносимости препаратов, общего состояния организма и клин, проявлений б-ни. Если в течение этого лечения серологические реакции крови остаются положительными, то при здоровом ликворе и отсутствии клин, проявлений С. в дальнейшем можно ограничиться интермитирующим иодистым лечением, применением физиотерапии и курортного лечения. В тех случаях, когда ликвор остается положительным, Брычев рекомендует в целях профилактики клин, проявлений С. центральной нервной системы кроме йодистого лечения применение висмута и ртути в средних дозах в количестве одного или двух курсов в год. В виду наблюдающихся случаев смерти, стоящих в непосредственной связи с малярией при лечении прививкой ее в поздних стадиях С. у пожилых б-ных с марантическим сердцем и явлениями недостаточности его, а также при б-нях печени и почек, надо быть очень осторожным. Лечение малярией должно быть ограничено пока особыми показаниями: при упорно неподдающемся специфической и неспецифической терапии патологическом ликворе, прогрессивном параличе и начальном стадии спинной сухотки.
S. Ill latens seronegativa. Принимая во внимание, что при отрицательных серологических реакциях даже через несколько десятков лет могут наступить тяжелые проявления С. висцеральных органов и нервной системы, специфическому лечению должны подвергнуться б-ные, у к-рых оно было явно недостаточно. Им необходимо провести 3,4 смешанных сальварсанно-ртутно-висмутовых курса с небольшими промежутками, лечение иодом между этими курсами и по окончании их в среднем в течение 5—6 лет. В случаях, когда невозможно провести лечение вливаниями новарсенола, его можно заменить осарсолом, препаратом, изготовляемым в СССР ВОХИМ-ФАРМ’ом для внутреннего применения, аналогичным французскому стоварсолу и немецкому спороциду. В виду того, что осарсол по терап.
Через каждые пять дней делается перерыв на 3—5 дней до общей дозы 30,0—40:0. Каждый прием осарсола запивается небольшим количеством воды. О побочных явлениях и противопоказаниях к применению осарсола—см. Сальварсан.
Из других методов лечения заслуживает внимания выработанный Альмквистом перманентный метод. Принцип этого метода в отличие от хронически перемежающегося состоит в том, что лечение проводится непрерывно отдельными курсами различными антилюетическими препаратами. Лечение начинается с неосальварсана в количестве 10 вливаний в продолжение Р/г месяцев, начиная с дозы 0,3 или 0,45 и доходя до 0,9 (по последней инструкции НКЗдр. по применению новарсенола в СССР начальная доза не должна превышать 0,15 и максимальная 0,6 для мужчин и 0,45 для женщин). Непосредственно проделывается висмутовый или ртутный курс месячной продолжительности в обычных дозировках. Для ртутного курса Альмк-вист предпочитает взвесь Hydr. salycilici. Иногда висмутовый и ртутный курсы следуют непосредственно один за другим без промежутков. Затем следует вновь сальварсанно-висму-товый и ртутный курсы. Такие чередующиеся курсы продолжаются различные сроки в зависимости от давности инфекции и состояния серологических реакций. В конце такого лечения Альмквист иногда прописывает курс инъекций 01. cinerei, имея в виду достигнуть более длительного терап. действия. В заключение наз-
Схема перманентного лечения С. различной продолжительности по Almkvist’y.
|
Неосальв. ; 10 влив. 11/а мес. |
Висмут 10 вир. 1 мес. |
Салии, ртуть 10 впр. 1 мес. |
Абортивное лечение ЗЦ2 месяца |
||||||
|
Неосальв. 10 влив. 1»/2 мес. |
Висмут 1о впр. 1 мес. |
Салиц. ртуть 10 впр. 1 мес. |
Неосальв. 1о влив. 11/2 мес. |
Висмут 10 впр. 1 мес. |
Салиц. ртуть Ю впр. 1 мес. |
' ' 1 Короткое перманентное лечение 7 мес. |
|||
|
?Неосальв. 10 влив. 1>/2 мес. |
Висмут 10 впр. 1 мес. |
Салиц. ртуть 10 впр. 1 мес. |
Неосальв. 10 влив. 11/2 мес. |
Висмут 10 впр. 1 мес. |
Салиц. ртуть io впр. 1 мес. |
Неосальв. 10 влив. 1*/2 мес. |
Висмут 10 впр. 1 мес. |
Салиц. ртуть 10 впр. 1 мес. |
Перманентное лечение, средней продолж. 101/2 мес. |
|
Неосальв. 10 влив. 1ж/а мес. |
Висмут 10 впр. 1 мес. |
Салиц. ртуть 10 впр. 1 мес. |
Неосальв. 10 влив. 1!/2 мес. |
Висмут 10 впр. 1 мес. |
Салиц. ртуть 1о впр. 1 мес. |
Неосальв. ‘10 ВЛИВ. 11/2 мес. |
Висмут 10 впр. 1 мес. |
Салиц. ртуть 10 впр. 1 мес. |
|
|
Неосальв. 1в влив. 11/2 мес. |
Висмут 10 впр. 1 мес. |
Салиц. ртуть 10 впр. 1 мес. |
Долгое перманентное лечение 11 месяцев ' 1 |
||||||
действию слабее новарсенола. при свежих формах сифилиса, когда требуется наиболее интенсивное лечение, заменять им вливание новарсенола надо только в крайних случаях. Наиболее показано применение осарсола в поздних периодах С., особенно в третичном, при так паз. закрепительных курсах и при лечении детей. Более сильное'терап. действие достигается при совместном применении осарсола с висмутовыми, ртутными и подпетыми препаратами. Взрослым осарсол назначается в первый день 0,25, во второй по 0,25—2 раза, в третий по 0,25—3 раза в день натощак и через 2—3 часа после принятия пищи, затем по 1,0 в день: утром натощак 0,5 и вечером после еды 0,5. начается подпетое лечение двухмесячной продолжительности не менее 3,0 pro die подпетого калия.
Наблюдения над этим методом лечения обнаружили несколько большее количество побочных явлений при длительном применении его сравнительно с хронически перемежающимся и невозможность по бытовым условиям проводить беспрерывное лечение, в особенности в летние месяцы.
Лечение С. по методу Линзера. Этот метод, предложенный автором в 1919 году, состоит в одновременном комбинированном внутривенном применении растворимых препаратов ртути и неосальварсана. Основная мысль заключалась в том, что прибавление ртутных солей к сальварсанным препаратам усиливает действие последних. В дальнейшем она была подтверждена опытами Колле на животных. Принимая во внимание, что растворимые ртутные препараты, введенные внутривенно, действуют быстрее и интенсивнее, чем при подкожных впрыскиваниях (Авваков и Пасхалов, П. А. Павлов), при методе Линзера мы имеем наиболее активное действие как ртутных, так и сальварсанных препаратов. Клин, наблюдения над действием этого метода в самых ранних периодах С. (первичном и свежем вторичном) весьма благоприятны. При нем наблюдается более быстрое исчезновение спирохет из заразных проявлений сифилиса, чем при применении чистого сальварсана в тех же дозах, и более интенсивное действие на реакцию Вассермана.
Отрицательной стороной его является недостаточная длительность действия, обусловливающая более частые клин, и серологические рецидивы, чем при обычном комбинированном лечении, и несколько большее количество побочных явлений со стороны почек, желудка (тошнота и рвота) и кожи (дерматиты). Он может быть рекомендован только в тех случаях, когда не представляется возможным провести обычное комбинированное лечение, при превентивном лечении или в самых ранних стадиях первичного серонегативного шанкра. Из сальварсанных препаратов для этого метода в наст, время применяются гл. обр. препараты типа новарсенола, раньше применялся Alt-Sal-varsan, зильберноварсолан (Брычев). Из ртутных надо предпочесть препараты, не створаживающие белка и содержащие большой процент Hg. Сулема и двуиодистая ртуть чаще других вызывают болезненность по тракту вен— перифлебит.
Предложенный Сцили и Галлером (Scily, Haller) раствор двухлористой ртути и йодистого натрия [Hydrarg. bichlorati corrosivi 0,3, Natri jodati 1,4, Aq. dest. 30,0 (Soluesin)] для внутривенного вливания в одном шприце вместе с 10%-ным раствором новарсенобензола также вызывает часто уплотнение венозных стенок (Брычев, Григорьев) и преимуществ перед смесью чистых ртутных растворов и NS по наблюдениям в Гос. вен. ин-те не имеет. Хорошо переносятся по наблюдениям Брычева оксициа-нистая ртуть и в особенности Novoasurol, Em-barin (Herbeck) и Cyarsal (Nagel, Oelze). Всего на курс делается в среднем от 8 до 12 смешанных вливаний неосальварсана и ртутных растворов через обычные для неосальварсана промежутки.
Препараты неосальварсана применяются в обычных дозах от 0,15 до 0,3—0,6. Разовая доза 1 %-ного раствора оксицианистой и дву-иодистой ртути—от 0,5 до 3,0 сл3, 1 %-ного раствора сулемы—от 0,5 до 2,0 см3, солюезина— от 0,5 до 2,0 см3, новоазурола—от 0,5 до 2,0 см3, эмбарина—1 см3, диарсала—от 0,5 до 2 см3. Для приготовления смеси сначала растворяется сальварсанный препарат в 5,0—8,0 см3 стерилизованной воды, затем к нему прибавляется раствор ртутных препаратов в указанных дозах и смесь взбалтывается. При смешении образуется зеленовато-желтый или оливковозеленый раствор, из которого при применении сулемы, оксицианистой и двуиодистой ртути довольно быстро начинают выпадать небольшие хлопья, а потому вливание необходимо производить тотчас же после приготовления смеси. В промежутках между вливаниями смеси неосальварсана нек-рыми авторами вводится внутривенно тот же ртутный препарат, который был применен для смеси, в обычных для каждого препарата дозах. Такие курсы повторяются через обычные сроки хронически перемежающегося лечения или их можно чередовать с ртутными инъекциями нерастворимых препаратов, фрикциями серой мази или висмутовыми взвесями.—^Необходимо иметь в виду, что приведенные схемы надлежит индивидуально изменять сообразно общему состоянию организма, отдельных его органов, течению болезни и переносимости отдельных препаратов и их доз.
Лечение злокачественного сифилиса. До введения в терапию С. сальварсана и висмута при злокачественном течении С. с большим успехом применялось комбинированное лечение иоди-стыми препаратами в обычныхдозах и впрыскиваниями неорганич. препаратов мышьяка, а по восстановлении общего состояния следовало ртутное лечение (А. И. Поспелов). Лучше всего явления злокачественного С. проходят под влиянием препаратов сальварсана, применяемых в обычных дозах. Первое вливание при резко выраженном истощении лучше начинать с дозы 0,15. По наблюдениям нек-рых авторов (Н. Muller, Брычев), висмутовые взвеси по действию на проявления злокачественного С. могут быть приравнены к сальварсанным препаратам. В нек-рых случаях висмутовые препараты дали хорошие результаты, когда сальварсан остался без всякого влияния на проявления злокачественного сифилиса. При резко выраженной кахексии лучше всего применять перманентный метод введения специфических средств во избежание большой нагрузки печени и почек: сначала делается сальварсанный курс лечения, за которым непосредственно следует висмутовый.
В случаях неуспеха от специфических средств следует назначить лечение декоктами, из которых более распространенным является Цит-мановский декокт, после чего лечение специфическими средствами должно быть возобновлено. По исчезновении явлений злокачественного С. следует обычное лечение по хронически перемежающемуся методу.—В случаях, когда б-ные не могут часто посещать врачебные пункты, можно рекомендовать испытанный в клинике Обл. гос. вен. института метод одновременного введения новарсенола и 20%-ной взвеси биохиноля. Лечение по этому методу может быть проводимо взрослым с ненарушенными функциями висцеральных органов. При этом методе больным требуется посетить врачебный пункт всего 9 раз в течение всего курса лечения.
Лечение С. проводится по следующим схемам:
Схема 1. Первичный серонегативный период С.
|
1-й |
день |
биохиноля |
1,5 |
с.и3 + новарсенола |
0,3 |
|
|
4-й |
3 |
см3 + |
0,45 |
|||
|
9-Й |
» |
» |
3 |
СЛ13 4- |
» |
0,6 |
|
15-Й |
» |
» |
3 |
СЛ13 + |
» |
0,6 |
|
21-й |
» |
» |
3 |
слг3 + |
» |
0,6 |
|
27-Й |
» |
3 |
смл -|- |
» |
0,6 |
|
|
32-й |
» |
3 |
СЛ13 4- |
0,6 |
||
|
38-й |
» |
3 |
см3 + |
0,6 |
||
|
44-й |
» |
» |
3 |
см3 + |
0,6 |
|
Суммарную дозу на курс составляют 25,5 сл3 20%-ной взвеси биохиноля и 4,95 новарсенола.
|
Схема |
2. Первичный вторичный г |
серопозитивный и [ е р и од С. |
||||
|
1-й |
день |
биохиноля |
1,5 |
СМ3 |
+ новарсенола |
0,3 |
|
3-й |
» |
» |
3 |
CAI.3 |
+ » |
0,45 |
|
7-й |
» |
» |
3 |
см3 |
+ » |
0,6 |
|
12-й |
» |
» |
3 |
см3 |
+ » |
0,6 |
|
18-й |
» |
» |
3 |
см3 |
+ » |
0,6 |
|
24-Й |
» |
» |
3 |
см3 |
+ » |
0,6 |
|
30-Й |
» |
» |
3 |
см3 |
+ » |
0,6 |
|
36-й |
» |
» |
3 |
см3 |
4- » |
0,6 |
|
42-Й |
» |
» |
3 |
см3 |
+ » |
0,6 |
|
Всего на курс 25,5 |
см3 |
20%-ной взвеси био- |
||||
|
хиноля |
и 4,9э новарсенола. |
|||||
|
Третичный |
период С. |
|||||
|
1-Й |
день |
биохиноля |
1,5 |
см3 |
||
|
з-й |
» |
» |
3 |
см3 |
||
|
6-й |
» |
» |
3 |
см3 |
||
|
11-й |
» |
» |
3 |
см3 |
+ новарсенола |
0,15—0,3 |
|
16-й |
» |
» |
3 |
СМ3 |
+ » |
0,3 —0,45 |
|
21-й |
» |
» |
3 |
см3 |
+ » |
0,45—0,6 |
|
27-й |
» |
3 |
см3 |
+ » |
0,45—0,6 |
|
|
32-Й |
» |
» |
3 |
см3 |
+ » |
0,45—0,6 |
|
38-Й |
» |
» |
3 |
см3 |
+ » |
0,45—0,6 |
|
Всего |
на курс 25,5 |
см3 |
20%-ной взвеси био- |
|||
хиноля и 2,25—3,15 новарсенола.
Вместо биохиноля можно применить 10 %-ную взвесь салициловой ртути в количестве 1—1,5 см3 на 6 дней. При применении последнего препарата необходимо более тщательно следить за состоянием полости рта и во избежание гингивита и стоматита назначать в начале лечения смазывание десен вяжущими и полоскание дезинфицирующими средствами. К этому лечению может быть присоединено лечение иодистыми препаратами по схеме хронически перемежающегося лечения.
Местное лечение проявлений С. на коже и слизистых оболочках. Хотя видимые проявления С. на коже и слизистых оболочках с введением в терапию сальварсана очень быстро исчезают под влиянием общего лечения, тем не менее в целях возможно большего сокращения срока заразных форм С. и устранения источника инфекции вполне целесообразно применение местных средств, способствующих быстрой гибели спирохет и рассасыванию специфических инфильтратов. Местного лечения требуют в особенности проявления С., упорно противостоящие специфическим средствам, и случаи, когда противопоказуется применять полные терапевтические дозы их при неспецифических заболеваниях почек, печени, сердца и т. д.
Местное лечение твердого шанкр а. В виду нахождения вирулентных спирохет в местах бывшего шанкра даже после энергичного смешанного лечения местное лечение первичных проявлений должно быть обязательным. При абортивном лечении, когда шанкр не превышает десятидневной давности, если допускает локализация, лучше произвести эксцизию его, к-рая должна быть сделана за пределами прощупываемого склероза и возможно глубже. В противном случае специфический инфильтрат образуется вновь в еще большем размере благодаря вызванной травматическим раздражением усиленной деятельности спирохет, оставшихся в большом количестве в просрете и стенках кровеносных и лимф, сосудов за пределами экс-цизии. После снятия швов можно рекомендовать во время 1-го курса, с целью полного рассасывания инфильтрата, местные горячие ванны с последующим накладыванием ртутного пластыря 1 или 2 раза в день.
При невозможности эксцизии разрушают шанкр прижиганием горячим воздухом, по Гол-лендеру, или гальванокаутером. Но в большинстве случаев, в особенности когда срок для абортивного лечения пропущен, ограничиваются местным применением дезинфицирующих средств. Необходимо принять за правило не применять дезинфицирующих средств до установки бактериоскопического диагноза в случаях, клинически не совсем ясных, т. к. в дальнейшем, при отсутствии клинических и серологических данных, невозможно бывает решить вопроса о существовании инфекции у данного субъекта. До бактериоскопического исследования на язву следует применять ком-пресы из физиол. раствора NaCl. Местно на шанкры лучше применять ртутные препараты в виде мазей или присыпок. Можно рекомендовать карболово-преципитатную мазь по прописи проф. А. И. Поспелова: Rp. Hydrarg рр. albi—0,3, Phenoli puri—0,2—0,5, Ung. ceti—• 30,0. M.D.S. Мазь. Из присыпок обычно применяется каломель в смеси с тальком, ксероформом, дерматолом, Magnes. carbon и т. д. При гангренозных и фагеденическом шанкрах прибавляется йодоформ: Rp. Calomelanos 2,0— 3,0, Talci pulv., Magnes carbon aa 15,0. M.D.S. Присыпка. Rp. Jodoformii 10,0, Calomel, vap. par. 1,0. M.D.S. Присыпка. При локализации шанкра в уретре после каждого мочеиспускания вставляется в orific. urethrae фитиль из ваты, обмазанный преципитатной мазью по приведенному выше рецепту, или свеча с каломе-лем. Rp. Calomel. 0,1, Butyr, cacao q, s. ut. f. bacil. urethralis. M.D.S. По. 1 свече 2—3 раза в день. В случаях сильного распада или резко выраженного склероза во избежание образования стриктуры после заживления шанкра необходимо применение бужей.
При шанкрах в полости рта рекомендуется частое полоскание дезинфицирующими средствами, лучше растворами сулемы 1 : 5 000—■ 10 000. Rp. Hydrarg. sublimati corrosivi 0,5, Aq. menthae piperitae ad 100,0. M. D. S. По чайной ложке на стакан воды. Шанкерную эрозию смазывают 5—10%-ными растворами Arg. nitrici ежедневно или через день. При смешанном шанкре лучше всего применять йодоформ. Rp. Jodoformii, Pulv. Naph-thalini subtil, aa 0,3, Hydrarg. pp. 0,3, Эй Lanolini, Vaselini aa 15,0. M.D.S. Мазь. Rp. Iodoformii, Pulv. Naphthalini subtil, aa 10,0, Calomel, vap. par.—2,0. M.D.S. Присыпка. Для более быстрого рассасывания оставшегося после заживления язвы склеротического уплотнения рекомендуется применять 2—-3 раза в день в течение 20—30 минут теплые местные ванны с последующим накладыванием ртутного пластыря. При наличии воспалительного индуративного фимоза назначаются промывания препуциального мешка слабым раствором сулемы (1,0 : 5 000,0)2—3 раза в день или другими дезинфицирующими средствами с последующим смазыванием преципитатной мазью, а при подозрении на смешанный шанкр—мазью с прибавлением йодоформа. Только в тех случаях, когда склероз развивается настолько сильно, что препятствует мочеиспусканию, необходимо произвести расщепление крайней плоти срединным разрезом по ее тыльной стороне. При гангренозных и фагеденических шанкрах, сопровождающихся тяжелыми общими явлениями и высокой темп., необходимы постельное содержание и немедленное внутривенное применение сальварсанных препаратов, не взирая на температуру. Местно—частое применение теплых ванн и дезинфицирующих средств, согревающих компресов, луч-ще из 1Z4% Sol. Argenti nitrici или сулемы (1,0 : 5 000,0), мази и присыпки с йодоформом. При шанкрах во влагалище или на шейке матки назначают 1 или 2 раза в день спринцевание раствором сулемы 1:1 000—2 000 с последующим вкладыванием каломельного шарика или одной из указанных выше присыпок или мази. Rp. Calomelanos—0,2, But. cacao—3,0.M. f. globulus vaginalis D. tai. dos. N... D. S. По 1 шарику 1—2 раза в день.
Местноелечение вторичных проявлений С. Для ускорения рассасывания отдельных папул на коже, в чем является необходимость при нуммулярных папулах, при папулах на ладонях и подошвах, покрытых толстым роговым слоем (psoriasis palm, et plant., papulae corneae), применяются теплые местные сулемовые ванны или втирается серая или преципитатная ртутная мазь. Эрозивные, ульце-розные и вегетирующие папулы на половых органах, circa anum, в подмышечных впадинах, под грудями у женщин или др. местах присыпают каломелем по одной из указанных формул для лечения шанкра или накладывают преципитатную мазь 1—2 раза в день после предварительного обмывания или местной ванны из слабого раствора марганцовокислого калия или другого дезинфицир. средства. При очень развитых вегетациях и организованных папулах приходится прибегать к смазыванию 10—20%-ным раствором ляписа через 2—3 дня или палочкой ляписа. Папулы на слизистой рта смазываются 5—10%-ным раствором ляписа или хромовой к-ты 1 раз в день или 1%-ным водно-глицериновым раствором сублимата (Поспелов) или раствором сальварсана 1 :100—300. Б-ные должны соблюдать гигиену полости рта, чистить зубы, часто полоскать рот дезинфицирующими средствами, удалять кариозные зубы, воздерживаться от курения, спиртных напитков, острых блюд и пр., что способствует не только быстрому всасыванию специфического инфильтрата, но служит также профилактической мерой против образования гингивита и стоматита при лечении ртутью и висмутом. При paronychia syph., сопровождающейся обычно сильными болями, в особенности при воспалительных формах и при нагнаивании применяют местные теплые ванны с последующим накладыванием ртутного пластыря при сухих формах, преципитатной мази или согревающего компреса из раствора сулемы 1 :5 000—при эрозивных или язвенных;
Местное лечение третичных проявлений на коже и слизистых оболочках. Хорошо способствуют рассасыванию бугорков и гумм местные и общие теплые ванны; последние особенно показуются при обширном распространении бугоркового С. на туловище. На неизъязвившиеся бугорки и гуммы применяют ртутный пластырь, местное тепло в виде пузыря с горячей водой, на язвенные сифилиды накладывают карболово-преципитатную, йодоформную и другие дезинфицирующие мази. В общем надо тщательно заботиться о чистоте язвы, что способствует более быстрому росту грануляций и рубцеванию. С этой целью пользуются обмыванием язв растворами марганцовокислого калия, перекисью водорода, смазыванием T-ra Jodi. При болезненных язвах назначается с большим успехом рекомендованное А. И. Поспеловым карболовое масло (10—15%). Чаще всего приходится применять местное лечение при изъязвленных гуммах,
окруженных на большом пространстве рубцовой тканью, когда нередко даже смешанное сальварсанно-ртутное и висмутовое лечение остается совершенно бессильным. В таких случаях назначают продолжительные местные горячие ванны с дезинфицирующими средствами, смазывание палочкой ляписа калезных краев язвы 1 или 2 раза в неделю с последующим накладыванием согревающего компреса из слабых растворов дезинфицирующих средств (напр. 5%-ный раствор борной кислоты) и пузыря с горячей водой. Если рубцевание идет все-таки медленно, можно воспользоваться физ. методами лечения, рентгеном, горным солнцем, диатермией. Когда все указанные способы не помогают, приходится прибегать к выскабливанию язвы и прижиганию термокаутером. При язвенных гуммах на слизистых оболочках всего лучше применять ежедневное смазывание язв Люголевским раствором и частое полоскание дезинфицирующими растворами или смазывание 5—10%-ными растворами азотнокислого Серебра ИЛИ хрОМОВОЙ К-ТЫ. А. Брычев.
X. Личная профилактика.
Личная профилактика С. может осуществляться применением предохранительн. средств до или после полового сношения; к первым относится презерватив (см.), профилактич. значение к-рого в отношении опасности заражения С. невелико, т. к. он оставляет незащищенными область лобка и бедер. Относительное, однако значительно большее значение имеют средства, применяемые после полового сношения. К ним относятся: обмывания половых органов, бедер и лобковой области растворами марганцовокислого калия или сулемы (1 :1 000); обмывания сулемой должны производиться с сугубой осторожностью. После обмывания следует втирание мазей: 33%-ной каломельной (по Мечникову и Ру: Calomel, v. h. р., Lanolini, Vaselini fl. aa 10,0); сулемовой (по Нейсеру-Зиберту: Hydrarg. bichlor, или Hydrarg. oxy-cyah. 0,06, Lanolini pur. 15,0), 30%-ной хинной мази (по Шерешевскому); каломельной мази с добавлением Ac. carbolic, (по Валькеру: 33%-ной Ung. calomelan., Ac. carbolic. 1%, Camphorae 1%). Кенигсберг (в Гос. вен. ин-те в Москве) предложил синтезированный им препарат оксивиридоль. В связи с введением в терапию С. препаратов типа осарсол (см. Сальварсан) некоторыми авторами рекомендовано применение их в целях профилактики; так, Ядассон рекомендует назначать по 0,25 3—4 табл, в день в течение 3 дней, затем повторить это количество после 3-дневного перерыва; Пинкус—по 4 табл, через день в течение 4 дней. Назначение осарсола для профилактики С. требует однако врачебного наблюдения в виду возможности возникновения побочных явлений. В случаях, где опасность заражения С. усугубляется наличием инфекции у одного из партнеров, рекомендуется проведение профилактического курса вливания неосальварсана в общей сумме до 3,0—4,0 препарата; Иордан рекомендует в таких случаях проводить смешанный висмуто-сальварсанный курс, проводимый по общим схемам лечения С. (см. выше).— Врачебное наблюдение в личной профилактике С., имеющее большое значение как в смысле правильного выбора метода и средств, так, и самое главное, в своевременном их применении, осуществляется в целом ряде городов СССР на т. н. пунктах личной профилактики,
где все предупредительные мероприятия осуществляются мед. персоналом. Опасность одновременного заражения и гонореей предотвращается применением, наряду с указанными выше методами, промываний передней уретры теплыми растворами марганцовокислого калия (1:3 000—-4 000) с последующим впрыскиванием 5—10%-ных растворов протаргол-глице-рина или альбаргина. Личная профилактика С. применяется наичаще среди мужчин; у женщин в силу сложности анат. строения половых органов применение средств для личной профилактики затруднено. с. Гальперин.
XI. Врожденный сифилис.
Врожденный С. (syphiLs h£r6ditaire, lu^s congenita) стал известен к концу 15 в., когда С. эндемически распространился по всей Европе. Ученые и врачи того времени обратили внимание на тот факт, что у больных С. родителей рождаются больные дети и что клин, признаки б-ни у новорожденных детей, особенно сыпи, давали нек-рое сходство с теми кожными явлениями, к-рые наблюдались при С. у взрослых. Так, Торелла (Torella) в 1498, Велла (Vella) в 1508 г. и Катанеус (Cataneus) в 1516 г. впервые указали, что заражение ребенка происходит через мать во время родов или же после родов, через инфицированное молоко, а иногда и через пораженную С. грудную железу. В 1529 г. Парацельс высказал мнение, что С. у ребенка появляется в утробе матери и что инфекция плода происходит от отца через зараженное семя, причем иногда ребенок может родиться здоровым. В 1533 г. мы находим указания у Ферье (Ferrier), что С. может быть передан герминативным путем (отцом или матерью), а также и -внутриутробно (через детское место). Немного позже Розенштейн (Rosenstein) отмечает, что от родителей, больных С., могут рождаться дети, здоровые на вид, к-рые спустя нек-рое время, а иногда и через несколько лет, дают явления врожденного С. Интересную для своего времени мысль высказал Раулен (в 1768 г.), когда он указывал, что единственным профилактич. средством против наследственных б-ней, к-рые вызывают выкидыши или рождение дефективн. детей, является лечение родителей до брака.
Т. о. в 18 в. изучение вопроса о передаче врожденного С. стояло на правильном пути. В дальнейшем однако работы Гентера в Англии внесли и в учение о врожденном С. ошибочные представления. Гентер утверждал, что С. новорожденных возможен лишь в том случае, если у матери вовремя беременности или родов имелся на половых органах твердый шанкр. К мнению Гентера присоединился ряд врачей того времени. Второй видный ученый, Рикор, также считал вторичный период незаразным, однако признавал существование врожденного С., мнение, к-рое разделялось многими авторами несмотря на отрицание этой теории авторитетными учеными того времени. Одни авторы признавали передачу С. только со стороны отца, другие исключительное значение в деле передачи этой инфекции потомству придавали матери, а третьи считали, что б-нь может быть передана как отцом, так и матерью. Видный немецкий ученый в области врожденного С. Кассо-виц признавал сначала исключительно герминативный способ передачи, гл. обр. со стороны отца, в то время как Фурнье и его школа наряду с инфекцией через детское место считали возможным и отцовскую передачу. В 1903 г. появилась знаменитая работа Матценауера (Mat-zenauer), к-рый высказал взгляд, что единственно возможным способом передачи врожденного С. является пляцентарная передача больной матерью. Это мнение признается в наст, время почти всеми авторами, хотя такие ученые, как Фингер, Гохзингер, Альмквист защищают наряду с пляцентарной теорией и терминаливную, указывая возможность непосредственного участия отца в деле передачи инфекции ребенку, причем мать может оставаться здоровой. Г. о. взгляды относительно передачи С. потомству подвергались в течение последних столетий постоянным изменениям (см. Кольса закон).
Передача С. через детское место ребенку может происходить 2 путями. Во-первых спирохета может заноситься в организм ребенка в виде эмбола через пупочную вену. Этот способ является самым частым и подтверждается пат.-анат. данными, т. к. спирохеты часто были находимы в просвете пупочных сосудов. При втором способе (на к-рый указывал Rietscnel еще в 1912 г.) проникновение спирохет происходит благодаря их способности к движению в лимф, щели пупочных сосудов. О С. пляценты — см. Пляцента, пат.-изменения при нек-рых заболеваниях матери и плода [см. также отд. табл, (ст. о91—о92), рис. 3 и 6J. Грефенберг (Graefenberg) находил спирохету реже в детском месте (в 40%), чем в органах того же плода (в 190%); это указывает, что foetus является для размножения спирохет лучшей средой, чем детское место. Исследования Мануелиана (Manouelian), указывающие на бедность пляценты сифилитическим вирусом, констатируют интенсивный фагоцитоз бледных трепонем в детском месте, причем спирохеты могут быть обнаружены в виде колец, зерен и распадающихся глыбок. Возможно, что в пляценте происходит разрушение спирохет. Гистопатологические изменения пуповины характеризуются лимфоцитарной инфильтрацией сосудистых стенок, гл. обр. мышечного слоя (Thomsen). Что касается спирохет, то они были найдены в пуповине многими авторами в 100%, в то время Кс.к присутствие их в оболочках яйца отмечается крайне редко (Грефенберг, Мопп). Яйцевые оболочки дают, по нек-рым авторам, воспалительные явления с инфильтрацией большими эмбриональными клетками в хорионе и амнионе. Эти поражения могут повлечь за собой увеличение или уменьшение околоплодной жидкости.
Закон, установленный Кассовицем в 1878 г., о том, что чем свежее С. у матери, тем чаще у нее рождаются б-ные дети и тем сильнее проявления у них С., остается в силе и теперь, хотя наблюдаются и отклонения от него. Чаще всего С. передается в первые 3 года после заражения родителей, причем максимум заболеваний падает на первый год б-ни, на вторичный период С. матери. В это время наблюдается наибольшее количество абортов и мертворождений. После 3 лет передача инфекции делается менее закономерной, но не угасает окончательно (см. Плод, заболевания плода).—Лечением,проводимым не систематически и не в достаточной степени, объясняются подобного рода обстоятельства: после лечения, особенно в период беременности, возможно рождение здорового ребенка, следующая беременность—без специфического лечения—может окончиться рождением больного ребенка. Лечение же энергичное, проведенное до и после беременности, дает обыкновенно рождение здоровых детей. Следует указать, что не всегда существует параллелизм между свежестью С. матери и характером проявлений С. у ребенка: матери с проявлениями С. как вторичного, так и третичного периода могут родить здоровых на вид детей, матери же без видимых проявлений С., но с положительной RW рождают нередко детей с тяжелыми симптомами б-ни. Течение С. у женщин, рождающих больных детей, нередко своеобразно: б-нь у нек-рых женщин протекает без обычных симптомов приобретенного С. (твердого шанкра, сифилидов кожи, слизистых оболочек, костей и т. п.), а выражается лишь в продолжительной RW, постепенно нарастающей кахексии, выкидышах, преждевременных родах, мертворождениях, рождении сифилитиков. Своеобразное течение С. у женщин пытаются объяснить или способом внедрения сифилитического вируса (Rietschel) или характером ткани, куда попадает спирохета (Нейсер). Если сифилитический яд попадает в кожу, наблюдается обычное течение б-ни с образованием твердого шанкра, если же спирохета попадает в матку, выстланную мерцательным эпителием, то заражение дает более легкое течение процесса. Вполне допустимо, что для размножения спирохет слизистая матки не является благоприятной почвой, что хорошо развитая сеть лимф, желез таза захватывает спирохеты и т. о. организм ставится в лучшие условия и удерживает инфекцию в лятентном стадии.
Вопрос о С. второй генерации, о возможности передачи инфекции врожденными сифилитичками потомству является в наст, время решенным благодаря работам Тарновского, Бартеле-ми, Фингера, Жюльена и Фурнье (Barth416my, Jul lien). Почти все авторы считают, что о С. 2-й генерации можно говорить при наличии следующих условий: 1) чтобы у одного из родителей был врожденный С., 2) чтобы у второго из родителей был исключен приобретенный, 3) чтобы у родившегося ребенка были установлены вскоре после рождения несомненные признаки врожденного С. Особенно интересной в данном направлении является работа Фурнье, опубликованная в 1905 г. Автор наблюдал 116 семейств врожденных сифилитиков, где можно исключить lues acquisita, и на основании своего материала он считает, что С. второй генерации дает большую смертность (2'5 всего потомства), дает явления дистрофии, как и в первом поколении, в небольшом проценте случаев дает явления цветущего С. и наконец количество здоровых детей при С. второй генерации небольшое— 8,4%. Т. о. сифилис как первого, так и второго поколений, по Фурнье, бывает двоякого рода: С. с явлениями дистрофии и С. с явными признаками; Милиан прибавляет еще третью форму— syphilis muette (немой С., или скрытый).
Ранний врожденный сифилис. Врожденный С. дает поражения целого ряда органов и систем, обусловливающие в известном значительном проценте его нежизнеспособность (см. Плод, заболевания плода). У тех детей, к-рые появляются на свет живыми, клин, симптомы сравнительно редко бывают налицо при рождении. В большинстве случаев ребенок рождается без признаков б-ни, и лишь к концу первого месяца или же в начале второго появляются симптомы, указывающие на наличие С. Чаще всего появление признаков относится к первым 2 месяцам жизни. Финкельштейн, распределяя свой материал, отмечает на 56 детей появление симптомов на первом месяце 29 раз и на втором месяце 27 раз. По данным ГНИОММ НКЗ, появление признаков б-ни на первом месяце наблюдалось в 32%, на втором—в 36%, на третьем—в 16%, на четвертом—в 10%, позже— в 6%, причем в 3 сл. было отмечено появление симптомов к 8-му и 9-му мес. и в 2—к 3 и 4 г.
Заболевание к о ж и у детей с врожденным С. встречается сравнительно часто и принимает самые разнообразные формы. Особенно характерной и частой сыпью при врожденном С. является диффузный сифилид, описанный особенно детально Гохзингером. Чаще всего этот процесс, по Кассовицу и Гохзингеру, отмечается на подошвах и ладонях (в 88,4%), реже на лице и волосистой части головы (в 47,2%) и лишь в 16% на ягодицах, задней поверхности бедер и голеней [см. отд. табл. (ст. 407—408), рис. 4 и 5]. Среди детей, поступивших с кожными явлениями в сифилитич. клинику ГНИОММ, эта сыпь наблюдалась в 60% в одном или нескольких из вышеуказанных мест. Диффузный сифилид встречается обыкновенно в первое полугодие, причем максимум падает на первые 3 месяца жизни, особенно 6-ю и 8-ю недели. Появлению этого сифилида предшествуют диффузная эритема или же появление отдельных пятен, имеющих тенденцию к слиянию. Особенно типичен диффузный сифилид на лице, губах и подбородке. Губы утолщены, покрыты кровоточащими трещинами, оставляющими после заживления глубокие рубцы, особенно у углов рта. Эти рубцы остаются на всю жизнь и имеют большое диагностическое значение. На подбородке наблюдается нередко мацерация и образование корок. Реже поражаются лоб и щеки, причем кожа в этих местах имеет коричневато-желтый оттенок. На границе лба и волосистой части головы уплотнение кожи принимает форму себоройного заболевания. Поражение подошв и ладоней диффузным процессом наблюдается чаще, чем поражение лица, и встречается в более раннем периоде. Обычно при наличии поражения кожи на лице отмечаются и инфильтративные процессы на подошвах и ладонях, причем как подошвы, так и ладони дают равномерную эритему и сплошное уплотнение. В более поздних стадиях подошвы делаются блестящими, как бы лакированными, особенно на пятках. Обычно процесс на подошвах и ладонях заканчивается шелушением. Диффузный сифилид на ягодицах, на задней поверхности бедер и голеней принимает большее распространение, причем изменению подвергается нередко кожа мошонки и больших половых губ. ' На пораженных местах наблюдается слущивание кожи и наклонность к изъязвлениям, к-рые сливаются и образуют кровоточащие участки, лишенные эпителиальных покровов. Эти участки нередко имеют фестончатые края.
Второй типичной сыпью для врожденного С. является сифилитическая пузырчатка, к-рая наблюдается реже других высыпаний и может быть налицо уже при рождении или же появляется в первые дни после рождения. Сыпь эта локализуется на подошвах, ладонях, переходя, нередко на голени, предплечья, туловище и на лицо. Сифилитическая пузырчатка состоит из пузырей небольшой величины — от горошины до вишни. Содержимое пузырей, вначале прозрачное, серозное, быстро делается мутным и гнойным, а иногда принимает геморагический характер. Пузыри эти окружены воспалительным ободком, имеют тенденцию к слиянию и, лопаясь, образуют эрозивные поверхности. При


5
Рис. 1. Жировая инфильтрация миокарда. Рис. 2. Эндартериит- при сифилисе. Рис. 3. Облитерирую* щий сифилитический зндартериит пляцеиты. Рис. 4. Гуммозный энцефалит—эндо- и периартериит.
Рис. 5. Гуммозвый артериит, периартерипт моэга. Рис. 6. Виллезвые «абсцесы» ворс пляпевты.

6
заживлении обыкновенно отмечается обильное пластинчатое шелушение. Сыпь эта содержит большое количество спирохет и наблюдается одновременно с поражением внутренних органов, особенно печени и селезенки. Большинство детей с pemphygus syphiliticus рождается недоношенными и гибнет (без лечения) в первые недели жизни.
Кроме вышеописанных поражений кожи при врожденном С. встречается нередко папулезная сыпь, обыкновенно спустя 4—6 и 8 недель после рождения, реже после 3 месяцев жизни. Сыпь эта розового цвета, локализуется чаще всего на лице, конечностях и ягодицах, нередко и на теле, в виде небольших плоских узелков, возвышающихся над поверхностью кожи,умеренно уплотненных и своеобразно блестящих. Они наклонны к шелушению, к-рое начинается в центре, оставляя по краям чистый розовый ободок; на лице сыпь нередко превращается в пустулезную, на ягодицах же и в складках кожи принимает мокнущий характер, к-рый дает сходство с intertrigo, причем иногда только наличие других специфических изменений определяет истинный характер страдания. Папулезная сыпь оставляет после себя пигментацию в виде пятен коричневатого цвета, к-рые впоследствии исчезают. Характерным для врожденного С. являются различные стадии развития папулезной сыпи у одного и того же ребенка и полиморфный ее характер.—Пятнистая сыпь встречается при lues congenita в раннем детском возрасте довольно редко, появляется она на теле, лице и конечностях. Цвет ее розовый, нередко с желтоватым оттенком. Иногда же сыпь развивается в первые дни после рождения.
Сифилиды кожи часто полиморфны. Изменения со стороны кожи не всегда бывают налицо у детей с врожденным С. Мюллер определяет частоту кожных поражений в 84%, Вернер (Werner)—в 65%, Штиль (Still)—в 69%. По данным ГНИОММ НКЗ, процент детей с кожными явлениями доходит до 68.—Изменения ногтей у детей с врожденным С. встречаются (по данным Мюллера) в 25% и сводятся, с одной стороны, к заболеванию самого ногтя (трубчатые ногти, ломкость ногтей, поперечная и продольная исчерченность, деление ногтя валиком на 2 части), а, с другой,-—к поражению ногтевых валиков и ногтевого ложа, ведущему к образованию трещин и изъязвлений—сифилитическая паронихия, к-рая может наблюдаться на нескольких пальцах одновременно.—Изменения волосяного покрова при С. врожденном сводятся к облысению участками или же общему поредению волос. Кроме того у грудных детей в результате диффузного сифилида на лице отмечается отсутствие бровей и неправильное расположение ресниц.—Рецидивные явления на коже наблюдаются обычно у детей плохо леченных и носят крупнопапулезный и пузырьковый характер. Появление сыпей у детей с врожденным С. нередко сопровождается повышением t° и ухудшением общего состояния. Спирохеты находятся в кожных изменениях часто (по В. Р. Скляру в 95%).
Заболевание слизистых оболочек. Из слизистых оболочек при врожденном С. чаще всего поражается слизистая оболочка носа. Сифилитический насморк является одним из ранних и частых признаков б-ни; чаще всего он обнаруживается в первые недели жизни и нередко уже при рождении. По наблюдениям ГНИОММ НКЗ, сифилитический ринит встречается в 70% врожденного С., причем чаще всего развивается в первые 4 недели жизни. Как показывают вскрытия мертворожденных сифилитиков, ринит начинает развиваться у ребенка еще в утробе матери. Сифилитический насморк есть заболевание хроническое, характеризующееся воспалением слизистой оболочки носа с одновременным поражением носовых раковин. В основе его лежит инфильтрация слизистой, ведущая к сужению просвета носа, вследствие чего и происходит характерное сопение при дыхании, к-рое бывает нередко слышно из соседней комнаты. Слизисто-гнойное или сукровичное отделяемое ведет к образованию корок, закупоривающих просвет носа, что мешает ребенку сосать грудь. Сифилитический ринит отличается медленным течением и туго поддается лечению, он редко исчезает после одного курса лечения, чаще лишь после 2—3 курсов. В нелеченных или плохо леченных случаях наблюдаются переход процесса на хрящевые и костные части носа, частичное их разрушение, что нередко дает характерную седловидную-форму носа. Деформация носа может принимать и более резкие формы, особенно при наличии перфорации носовой перегородки и потери всего костнохря1цевого скелета. В этих случаях обыкновенно наблюдается атрофический катар носа, сопровождающийся нередко сильным зловонием. Особенно характерным для врожденного С. в грудном возрасте являются малая величина носа, западение и расширение переносицы и переход костной части в хрящевую в виде ступеньки. Иногда сифилитический насморк является первым и единственным признаком врожденного С. и следовательно решающим в постановке диагноза. Спирохеты на слизистой носа (Скляр) были находимы гл. обр. при одновременном поражении кожи специфическим процессом.
Кроме слизистой носа у детей с врожденным С. заболевает и слизистая гортани, что сказывается хриплым голосом, афонией, а в более редких случаях и стенозом гортани. Сифилитические стенозы у детей раннего возраста могут симулировать дифтерийный стеноз; длительность течения говорит за сифилитический характер страдания. Эти стенозы на материале ГНИОММ НКЗ отмечены в 1% случаев.—Поражения слизистой рта и зева при врожденном С. встречаются сравнительно редко; они наблюдаются в виде эрозий и поверхностных изъязвлений. Эти язвы изредка отмечаются на твердом нёбе и в нелеченных случаях процесс со слизистой переходит на кость, давая разрушительные процессы, заканчивающиеся перфорацией твердого нёба.—Заболевание слизистой заднего прохода у детей раннего возраста наблюдается в виде кондилем и встречается обыкновенно в плохо леченных случаях. Трещины вокруг anus’а чаще всего сопровождают поражение ягодиц диффузным процессом.
Заболевание внутренних органов, являющееся одним из ранних признаков врожденного С., характеризуется гл. обр. процессом, к-рый ведет к диффузной инфильтрации и разрастанию клеточных элементов, что ясно видно при изучении изменений висцеральных органов сифилитических плодов, новорожденных и грудных детей с lues congenita. Приобретенный С., а также и поздний врожденный, имеют, наоборот, тенденцию давать очаговые образования. Кроме диффузных изменений в органах сифилитических детей отмечают наличие гумм, встречающихся чаще одновременно с диффузной инфильтрацией, реже—самостоятельно. Гуммы описаны (Краус, Ашоф, Рибберт, Тихомиров и др.) в печени, почках, лег-гих и селезенке.
Поражение п е ч е н и у детей с врожденным С. встречается сравнительно рано и нередко может быть обнаружено уже при рождении. Спирохеты попадают в организм ребенка гл. обр.через пупочную вену, что и объясняет столь частое заболевание печени. Из клин, симптомов на первом плане следует поставить увеличение печени, а затем ее плотность. Гохзингер у 148 детей с врожденным С. на первом году жизни мог 46 раз, т. е. в 31%, констатировать клини-ческиувеличение печени. По даннымГНИОММ, увеличение печени отмечено в 80%, причем у детей в возрасте до 4 мес. этот признак отсутствовал сравнительно редко. Не всегда однако печень была резко уплотнена—в 30% можно было отметить увеличенную, но не плотную печень, причем после проведенного курса лечения размеры ее доходили до нормы. Поверхность печени обыкновенно гладкая. Заболевание печени, часто сопровождающееся другими специфическими симптомами на коже, в костной системе, не представляет диагностических затруднений. При отсутствии кожных явлений почти всегда бывают налицо специфический насморк, а также увеличение селезенки и изменения со ■стороны крови. Плотная печень, являясь одним из признаков висцерального С., плохо поддается лечению. Наряду с увеличением печени Жуковским описаны случаи атрофического цироза. Это обычно тяжело больные дети, не жизнеспособные.
Селезенка при lues congenita бывает поражена так же часто, как и печень, и, как указывает Марфан, увеличение ее является постоянным и одним из ранних симптомов врожденного С. По Финкельштейну она бывает увеличенной в 77 %, но не всегда ее удается прощупать сразу. Обычно увеличение селезенки сопровождается уплотнением ее, нижний край ее острый, на 2—3 см выходит из-под реберной дуги; в более тяжелых случаях висцерального С. селезенка доходит до пупка и может прощупываться в малом тазу. Эти случаи почти всегда сопровождаются увеличением печени и тяжелыми изменениями со стороны крови. Иногда при пальпации нижнего края селезенки можно констатировать неровности и шероховатости, указывающие на наличие воспалительных ро-цессов в капсуле селезенки; на эти явления в •свое время указывали Парро и Финкельштейн. Гистопат. процесс в селезенке, по данным проф. Николаева, имеет интерстициальный характер или же сводится к образованию милиарных гумм. В окружности фоликулов и сосудистых ■стенок наблюдается развитие соединительной ткани, к-рая содержит большое количество клеточных элементов.
Заболевание легких у грудных детей с врожденным С. не имеет большого значения для клинициста, т. к. большинство детей с этим страданием погибает внутриутробно или же вскоре после рождения. Они редко доживают до 3 месяцев. Дети с сифилитическими пневмониями производят впечатление тяжело больных. Клин, симптомы б-ни—одышка и цианоз— не совпадают с данными перкуссии и аускультации. Здесь обыкновенно отсутствуют как приглушение, так и измененное дыхание. Нет также явлений, указывающих на воспаление бронхов. Наблюдаемое микроскопическое разрастание соединительной ткани встречается на небольших участках в окружности альвеол, ведет к их сужению и уменьшает содержание воздуха, не давая никаких изменений как со стороны легочного звука, так и со стороны дыхательных шумов. Работы Миллера на материале Московского воспитательного дома, за период с 1880 по .1890 г., указывают на редкость поражения легких специфическим процессом у грудных детей. На 14 411 случаев пневмоний в грудном возрасте с летальным исходом, проверенных на вскрытии, только 0,7 % дали сифилитические изменения в легочной ткани.
Поражение и о ч е к у детей с врожденным С. бывает, по данным ГНИОММ НКЗ, в 30%. Нередко у детей со специфическими высыпаниями отмечаются явления нефрозо-нефрита, который под влиянием лечения проходит вместе с исчезающей сыпью. В моче обыкновенно белок, форменные элементы, нередко наблюдаются отеки, в тяжелых случаях уремия. Характерным для специфически пораженных почек является большой процент белка в моче, доходящий до 12—14%, при отсутствии форменных элементов. Обычно под влиянием лечения препаратами сальварсана или ртути эти явления быстро разрешаются, если только заболевание почек не является одним из симптомов общего висцерального С., что значительно ухудшает прогноз. Следует еще указать, что на почве врожденного С. отмечается недоразвитие паренхимы почек. Гистопатологически при поражении почек отмечаются интерстициальные процессы и изредка гуммы (см. Почки).—Заболевание сердечно-сосудистого аппарат а отмечается в раннем возрасте у детей с lues congenita, причем (как указывает Hutinel) в основй поражения сердца лежат: 1) пат. процессы в сердечной мышце как интерстициального, так и паренхиматозного характера, 2) изменения эндокарда, дающие поражение клапанов, и 3) заболевание околосердечной сумки. Поражение сосудов, которое играет большую роль в поздних периодах С., встречается у грудных детей чаще, чем это думали до сих пор. Вскрытия и гистопат. исследования, сделанные на материале ГНИОММ (Тихомиров), показывают в 94% поражение сосудов, причем в 58% изменения касались мелких артерий и выражались в облитерирующем разрастании эндотелия интимы. Помимо того в 70% были найдены воспалительно-инфильтративные изменения в стенках вен, особенно печени и надпочечников.
Заболевание поджелудочной желез ы на почве врожденного С. дает увеличение органа, в основе к-рого лежит разрастание соединительной ткани, богатой клетками, в самих дольках, вокруг них и вокруг протоков. Такую же картину дает щитовидная железа. Из других желез внутренней секреции чаще всего поражаются надпочечники; по Лева-дити здесь очень часто обнаруживаются спирохеты. У детей с врожденным С. вскоре после рождения (в 20%, по данным ГНИОММ) отмечается заболевание яичка. Это явление описано как немецкими (Генох, Гохзингер), так и французскими (Марфан и Valiery-Radot) авторами. Как Гохзингер, так и Марфан указывают на частую связь между водянкой яичка и врожденным С. даже и в тех случаях, где отсутствует заболевание паренхимы яичка. Яичко обыкновенно увеличено и поражает своей плотностью. Анатомически процесс сводится к круг-стоклеточной инфильтрации, разрастанию периваскулярной ткани, что ведет вначале к увеличению, а впоследствии к сморщиванию органа.—Увеличение и плотность периферических лимф, желез отмечаются у детей с lues ■congenita сравнительно часто, приблизительно в 70% (данные ГНИОММ). Однако литературные данные по этому вопросу довольно разноречивы. В то время как сифилидологи считают, что полиаденит, являющийся характерным симптомом для взрослых, может часто отсутствовать у детей с врожденным С., детские врачи, как Генох и Дуайен (Doyen), отмечают сравнительную частоту этого признака у детей с lues congenita. Локтевые железы бывают увеличены, по данным Гохзингера, в 90%, по данным ГНИОММ,—в 50%.
Поражение костной системы — см. Костъ, клиника заболеваний кости, Остеохондрит,, Периостит.
Центральная нервная система страдает у грудных детей с врожденным С., как это указывает Гохзингер, значительно чаще, чем это принято думать. Почти всегда дети со свежими проявлениями С. дают симптомы раздражения со стороны мозговых оболочек. Часто наблюдаемая в этом периоде ригидность затылка и быстро проходящие судороги исчезают под влиянием лечения вместе с кожными проявлениями. С другой стороны, нередкими являются и такие случаи, когда у новорожденных и грудных детей при отсутствии клин, симптомов со стороны нервной системы на вскрытии были обнаружены тяжелые изменения воспалительного характера с исходом в размягчение как в мозговых оболочках, так и в ткани мозга, причем в части случаев находили спирохет. Одним из ранних симптомов раздражения нервной системы является крик ребенка, как днем, так и ночью, который хорошо поддается специфической терапии. Сравнительно рано, иногда в первые недели жизни, отмечаются судороги,-быстро проходящие, иногда напоминающие petit mal. Часто встречающееся при этом расширение венуказывает на повышение внутричерепного давления. Спинномозговой прокол дает жидкость под большим давлением. Эти судороги в раннем возрасте являются предвестниками более тяжелого поражения нервной системы у старших детей. Кардинальным симптомом при поражениях центральной нервной •системы у грудных детей на почве врожденного С. является гидроцефалия или водянка головного мозга, к-рая может протекать остро и хронически, быть врожденной или развиться спустя нек-рое время после рождения (см. Hydrocephalus). Гидроцефалия сопровождается нередко другими специфическими поражениями, среди к-рых особенно часто бывают налицо насморк и запавшая переносица. Из других заболеваний центральной нервной системы можно отметить сифилитический менингит, развивающийся, как и туберкулезный на основании мозга. Диагноз решается исследованием спинномозговой жидкости. Кроме менингитов наблюдаются и мепин-го-энцефалиты, дающие гемипарезы и гемиплегии, не всегда уступающие специфич. терапии.
Из органов чувству грудных детей чаще всего поражаются глаз и глазное дно. Довольно рано, нередко уже при рождении, бывают изменены сетчатка и сосудистая оболочка, а также и зрительный нерв. Особенно детально эти поражения были впервые описаны Гпршбергом (Hirschberg) в 1895 году. Сифилитический хориоретинит характеризуется наличием на дне глаза маленьких желтых пятнышек с пигментными очагами в виде соли и перца или «нюхательного табака». Эти изменения локализуются в области экватора и по периферии глазного дна и особо типичны для врожденного С. раннего детского возраста. Зрение не страдает. Заболевание зрительного нерва дает смазанные соски и неясные контуры, причем эти явления могут наблюдаться одновременно с заболеванием сетчатки. Опасной в смысле потери зрения является атрофия глазного нерва, к-рая может наблюдаться и у детей до 3 месяцев жизни. Однако чаще она встречается после года и у старших детей. Реже наблюдается у грудных детей воспаление радужной оболочки. Кроме того у детей раннего возраста отмечается,„правда редко, паренхиматозный кератит (по даннымТНИОММ НКЗ, в 1%) (см. Кератит).
Патоморфологическая картина крови у детей с врожденным С. дает сравнительно часто явления вторичной анемии, тяжесть которой стоит в тесной связи с поражением висцеральных органов и костной системы (см. Анемия, анемии у детей). Физ.-хим. свойства крови также дают отклонения от нормы. Ферменты крови каталаза и протеаза (Вальтер) дают низкие цифры, особенно у детей с висцеральным С. Реакция оседания эритроцитов у детей с врожденным С. почти как правило дает ускорение (Вейс), к-рое находится в прямой зависимости от тяжести процесса, резкости проявлений и разнообразия заболевших органов. Реакция Вассермана у детей с врожденным С. дает в большем проценте случаев положительный результат вскоре после рождения. Случаи с кожными проявлениями почти всегда протекают с положительной RW. Заболевания костной системы дают иногда при наличии специфического процесса отрицательную RW (в 6%) (см. Вассермана реакция).
Поздний врожденный сифилис. Поздний врожденный С. (syphilis hereditaria tarda, lues congenita tarda) был особенно детально изучен и описан А. Фурнье. Многие авторы, в том числе и Цапперт (Zappert), расценивают поздний врожденный С. как рецидив раннего С., проявления к-рого были просмотрены. Другие же, как Фурнье А. и Е., считают, что врожденная инфекция может длительно находиться в скрытом клин, состоянии и проявиться, правда в редких случаях, не только в зрелом, но и в преклонном возрасте. По существующим наблюдениям, самым ранним возрастом, когда были отмечены проявления позднего врожденного сифилиса, считается 4-й год жизни, по данным ГНИОММ,—2172года. Однако чаще всего поздний врожденный С. встречается в возрасте от 8 до 14 лет, хотя имеется немало наблюдений, где первые признаки свежего позднего С. проявились и у более старших детей.—Пат.-анатомически поздний врожденный С. характеризуется хрон. воспалительными, гуммозными и дегенеративными поражениями органов и систем с изменениями сосудов. Эти поражения напоминают собой изменения, к-рые наблюдаются в третичном периоде приобретенного С. и бывают иногда трудно от них отличимы. Поздний врожденный С., так же как и ранний, может поражать все органы и системы детского организма, причем проявления могут быть разделены на 2 группы. К первой группе относятся явления, возникшие в раннем детском возрасте, т. н. стигмата, к-рые служат важным подспорьем для распознавания позднего врожденного С. (напр. рубцы у углов рта, деформация носа). К 2-й группе принадлежат признаки, появившиеся в более позднем возрасте.
Кожа поражается специфически при позднем врожденном С. реже, чем в грудном возрасте, причем изменения бывают более стойкими и более тяжелыми. Характерными для этого периода являются: 1) гуммы, к-рые чаще встречаются на конечностях, имеющие в общем доброкачественное течение и дающие иногда большое сходство со скрофулодермой; диагноз тогда решает RW или благотворное действие специфического лечения; 2) бугорковые сифилиды язвенного типа, склонные к серпигинизации, оставляющие характерные рубцы с фестончатыми краями, белые в центре.и пигментированные по периферии, не везде одинаково глубокие. Слизистая носа не часто заболевает в форме атрофического катара и иногда сопровождается перфорацией носовой перегородки с деформацией носа, более резко выраженной, чем в раннем возрасте. Гуммозные процессы с распадом встречаются на нёбной занавеске, на миндалинах и вокруг них и дают нередко перфорацию мягкого нёба, равно как и твердого. На языке также наблюдаются гуммозные инфильтраты с наклонностью к распаду.
Лимф, железы при позднем врожденном С. бывают изменены особенно часто в шейной и подчелюстной области; паховые и подмышечные лимфадениты наблюдаются реже. Эти поражения нередко симулируют туб. лимфадениты. Специфические лимфадениты, как указывает Мещерский, могут протекать без поражения кожи, давая медленно развивающиеся опухоли клетчатки; могут напоминать скрофулодерму с последующим размягчением, образованием свищей, периаденитом (иногда эта форма представляет собой гибридное си-фило-туберкулезное поражение желез); могут сопровождаться обширными изъязвлениями и представлять собой гуммозные железы, размягченные и гноящиеся. Эта форма нередко протекает со спленомегалией и анемией,—Особенно часто поражаются при позднем врожденном С. кости (остеомиелит и остеопериостит). Кроме того на длинных трубчатых костях отмечается остеосклероз. Чаще других поражается большеберцовая кость, к-рая принимает саблевидную форму, патогномоничную для позднего врожденного С. Такая же форма наблюдается на костях предплечья. Гуммозные процессы с образованием фистул отмечаются также и на костях черепа. Как и при раннем врожденном С., здесь встречается множественное поражение костей, причем одновременно с явлениями новообразования (периоститы и остеосклероз) отмечаются на рентгенограммах и явления разрушения (гуммы с образованием секвестров). | Нек-рые авторы описывали сифилитическую Поттову болезнь, симулирующую tbc, а также и б-нь Педжета, в связи с поздним врожден- j ным С. (см. Остит деформирующий). Из кост- ' ных дистрофий следует отметить дистрофии со i стороны черепа: олимпийский лоб, череп с выдающимися лобными и теменными буграми и ягодицеобразный череп. В связи с поздним врожденным С. описано также врожденное отсутствие мечевидного отростка грудины (Ланда, Ин-т им. Главче). !
Суставы. Характерной формой для позд- 1 него врожденного С. является безболезненное накопление жидкости в обоих коленных суставах. Суставы припухают медленно, причем движения не затруднены. Диагноз ставится на основании RW и других специфических поражений. Кроме того наблюдаются также массивные припухания суставов, особенно коленных, напоминающие tumor albus и сопровождающиеся утолщениями костища рентгенограммах иногда отмечаются явления остеосклероза и остеопороза. За С. говорит малая болезненность и незначительное нарушение функции суставов. Из суставных дистрофий описан врожденный вывих бедра (Мещерский).—Особенно часты и разнообразны дистрофии со стороны зубов, особенно характерны зубы Гетчинсона (см. Гетчинсоновская триада). Из других зубных дистрофий следует отметить атрофию постоянных моляров, а также и чашеобразную атрофию первого большого коренного зуба. Кроме того зубы при позднем врожденном С. меняют свою форму, имеют нетипичный вид, отличаются малой величиной, а иногда и чрезмерной; описано также отсутствие одного или обоих наружных верхних резцов, а также и аномалии в расположении зубов.
Чаще других органов поражается при позднем врожденном С. глаз, причем на первом месте стоит паренхиматозный кератит, к-рый является патогномоничным для этого заболевания и включен Гетчинсоном в его триаду (см. Гетчинсоновская тргсада). Из других заболеваний глаз на почве врожденного С. можно отметить ирит, иридоциклит, хориоретинит, атрофию зрительного нерва в связи с С. центральной нервной системы, косоглазие, врожденный нистагм и дакриоцистит (Одинцов), возникающий на почве специфических поражений костей.—У х о поражается при позднем врожденном С. реже, чем глаз, но заболевание лабиринта и слухового нерва является так же типичным, как и паренхиматозный кератит (см. Гетчинсоновская триада). Триада Гетчинсона полностью наблюдается сравнительно редко. Чаще всего, как на это указывает Мещерский, выпадает из триады глухота. Глухота дает плохой прогноз, т. к. почти не поддается специфической терапии.-—Поздние сифилитические поражения гортани встречаются нередко и дают образование маленьких опухолей, особенно на надгортаннике; иногда отмечаются и перихондриты с разрушением отдельных частей гортани и отеком голосовых связок. Клинически наблюдается хриплый голос и затрудненное дыхание.—Заболевание легких наблюдается редко и трудно диагносцируется. Легочный и плевральный фиброз на почве С. у детей описан Ютинелем (Hutinel).—С е р д е ч -ные заболевания у детей с поздним врожденным С. описаны в виде недостаточности клапанов, миокардита и эндокардита. Есть также указания, что врожденная узость аорты, стеноз valvulae mitralis и стеноз a. pulmonalis свойственны позднему врожденному С.
Поражение печени и селезенки наблюдаются при позднем врожденном С. как синдром, связанный с б-нью Банти (см. Банти болезнь). Встречается и специфический цироз печени и в тяжелых случаях наблюдаются бугристые припухания, указывающие на наличие ограниченного гепатита и гумм.—Заболевание почек при позднем врожденном С. наблюдается редко и не дает никаких характерных признаков. Ютинель указывает на связь, существующую между аплазией почек и поздним врожденным С. Иногда у таких детей отмечается ортостатическая альбуминурия. Наблюдаемая при этом заболевании пароксизмальная гемоглобинурия хорошо поддается специфиче- : ской терапии (Мещерский, Рар).—К р о в ь дает при позднем врожденном С. явления вторичной анемии. Описывают также (Шульман) как симптом позднего врожденного С. поли-глобулию, улучшающуюся под влиянием лечения сальварсаном.—Заболевание яичка ияичников наблюдается редко. В нек-рую связь с заболеванием половых желез ставится при позднем врожденном С. инфантилизм, чаще у девочек, к-рый характеризуется задержкой менструаций и медленным половым развитием.
Поздний врожденный С. дает сравнительно часто заболевание нервной системы, к-рое иногда остается единственным признаком б-ни и характеризуется стойкостью симптомов и длительностью течения. Как на предвестники тяжелых мозговых заболеваний Фурнье указывает на головные боли, а также на общие судороги, наблюдаемые в начале б-ни. Джаксо-новская эпилепсия, характеризующаяся судорожными припадками одной конечности, реже половины лица, указывает на местное корковое заболевание (Fischl, Erlenmeyer), в основе которого лежит гуммозный процесс или же ограниченный менингит. У детей с поздним врожденным С. отмечаются также умственная отсталость и легкие формы слабоумия. По данным Э. Мюллера, среди детей с-lues congenita tarda Vs имеет нормальную психику, 1/3—ослаблен- ! ную и х/з дает значительное понижение интелек-та. Заболевание головного и спинного мозга при позднем врожденном С. дает явления гемиплегии (Мари), а также нередко и спастический паралич или б-нь Литля (Babonneix, Tenissier) (см. Детские параличи). Спинная сухотка дает у детей с поздним врожденным С. гл. обр. симптомы со стороны глаз, атрофию зрительного нерва, симптом Аржиль-Робертсона при слабо выраженных расстройствах со стороны двигательной и чувствительной сферы. Симптом Ромберга у детей обычно отсутствует. Отмечается нередко недержание мочи. Прогрессивный паралич у детей может наблюдаться уже с пяти лет (Цапперт) и характеризуется слабо- i умием (расстройство памяти, речи, бредовые | идеи), симптомами со стороны глаз (неподвиж- I ность зрачка, атрофия зрительного нерва), позже параличами и припадками, которые нередко бывают причиной смерти.—Заболевания желез внутренней секрецииу детей, как указывает целый ряд авторов, в ; нек-рых случаях имеют в своей основе также и | поздний врожденный С.—Не следует однако упу- ! скать из вида, что целый ряд дистрофий, каса- : ющихся отдельных органов и систем, отмеченных в связи с врожденным С., может встречаться: 1) на почве других хрон. инфекций, как tbc, алкоголизм и отравление свинцом, 2) может наблюдаться в семьях, где нет никаких указаний на С. и на вышеприведенные инфекции. Однако по статистике самый большой процент дистрофий падает на детей с врожденным С. Фурнье делит дистрофии на 6 категорий: дистрофии со стороны: 1) черепа, 2) зубов, 3) глаз, 4) нервной системы, 5) желез внутренней секреции и 6) дистрофии рахитического свойства. Эти дистрофии должны учитываться наряду с др. явлениями.
Диагностика врожденного сифилиса. Врожденный сифилис не всегда дает наличие явных специфических изменений в органах и системах, а поэтому и распознавание его может представить большие затруднения даже для опытного врача. Между тем ранняя диагностика имеет большое значение не только для ребенка, но и для матери, к-рая часто и не подозревает о существовании у нее этой б-ни. К явным симптомам раннего врожденного С. относятся сыпи, специфический насморк, большая плотная печень и селезенка (болезнь Парро). Вспомогательными данными для диагноза являются подозрительный акушерский анамнез (поздние выкидыши, преждевременные роды, мертворождения), данные родового периода (большая пляцента, гидрамнион), а также и признаки, касающиеся самого ребенка: а) отсутствие апе-тита, б) медленное нарастание веса или же его остановка при грудном вскармливании и отсутствии расстройств со стороны жел.-киш. тракта, в) наличие локтевых желез, г) наличие плотного увеличенного яичка, иногда одновременно с водянкой яичка, односторонней, длительно неисчезающей, д) целый ряд явлений со стороны нервной системы, указанных выше. Совокупность нескольких из приведенных признаков позволяет поставить диагноз и приступить к лечению. Для диагноза позднего врожденного С. большое значение имеют среди других признаков также и стигмы, оставшиеся после перенесенного врожденного С. в раннем возрасте: 1) рубцы у углов рта, 2) деформация носа, 3) явления со стороны глаз (паренхиматозный кератит), 4) саблевидная голень, 5) дистрофии со стороны зубов и черепа, 6) триада Гетчинсона, 7) серпигинозные и глубокие кожные язвы и т. д. При диагнозе врожденного С. огромное значение имеют кроме того: 1) лабораторные исследования—RW, осадочные реакции крови, морфол. картина крови (анемия) и физ.-хим. свойства ее, а также и исследование спинномозговой жидкости; 2) исследование костной системы рентген, лучами (см. выше); 3) исследование глаз и глазного дна.
Прогноз врожденного С. как раннего, так и позднего зависит от целого ряда условий. Значительно ухудшают предсказание: 1) свежий С. родителей, 2) плохое их лечение до зачатия ребенка и недостаточное лечение матери во время беременности, 3) раннее появление признаков С. у ребенка, а также их интенсивность (особенно проявления висцерального и нервного С.). Грудное вскармливание и гиг. условия быта значительно улучшают предсказание. Для прогноза имеет большое значение раннее и энергичное лечение ребенка-сифилитика как с проявлениями, так и без них.
Профилактика. Уменьшение врожденного С. в СССР за последние годы стоит в тесной связи с уменьшением С. среди взрослых, однако процент снижения заразных форм врожденного С., по данным Волпьяна (Москва), значительно отстает по сравнению с С. взрослых. Это объясняется тем обстоятельством, что лятентные сифилитики, плохо леченные, часто дают жизнь больным детям с явными признаками С. Т. о. профилактика врожденного С. должна сводиться:
-
1. К энергичному систематическому лечению будущих родителей до зачатия ребенка. Жен сифилитиков следует лечить и при отсутствии клин, симптомов. 2. К раннему выявлению С. у беременных и к раннему и энергичному (препаратами сальварсана-]-Bi) их лечению (2—3 курса), к-рое гарантирует рождение здорового ребенка. Работа по выявлению С. у беременных проводится в консультации для женщин.
-
3. К раннему и энергичному лечению детей не только с проявлениями, но и без видимых признаков, рожденных от сифилитиков, плохо леченных, особенно если мать не принимала курсов во время беременности. Только раннее и энергичное лечение (препаратами сальварсана 4-Bi-f-Hg) предохраняет детей от проявлений позднего врожденного С., предохраняет от заражения и коллектив (ясли, детские дома), куда попадает ребенок сифилитических родителей.
-
4. И наконец необходимо строго следить за проведением в жизнь декрета об обязательном лечении.
Лечение. При лечении как грудных, так и старших детей применяются неосальварсан (новарсенол), биохиноль, ртуть и иод, причем самые лучшие результаты дают комбинированные курсы. Каждый курс состоит из 10—12 вливаний новосальварсана и 12—15—20 инъекций биохиноля или ртути. Новосальварсан вводится грудным детям из расчета 0,01—0,03 на 1 кг веса ребенка, причем дозировка постепенно повышается. Детям после 3 лет вливания начинаются с 0,1 и доводятся до 0,3; после 12 лет разовую дозу можно довести до 0,4, если новосальварсан хорошо переносится. Вливания делаются в вену головы, в локтевые и яремные вены. Этот способ введения является самым лучшим для детей в виду его безболезненности, но бывает иногда трудным при массовом лечении. Тогда приходится прибегать, особенно у грудных детей, к внутримышечным и надфасциальным введениям новосальварсана. Промежутки между вливаниями равняются 4 дням. Биохиноль вводится в мышцы ягодиц из расчета 0,01, ртуть по 0,001 на 1 кг веса ребенка. Детям после 3 лет впрыскивания биохиноля делаются по 1,0 15—20 раз. Во время лечения нужно строго следить за мочой, исследуя ее не реже одного раза в декаду, т. к. препараты висмута и ртути нередко дают осложнения со стороны почек, чаще в виде альбуминурии. Висмут, как и ртуть, вводится детям через день. Ртуть вводится внутримышечно в виде инъекции 1%-ного раствора сулемы или 1%-ный Hydrarg. cyanati, т. к. прием внутрь и втирания являются методом, мало энергичным. Осложнения, к-рые наблюдаются под влиянием лечения, сводятся к появлению белка в моче, к небольшому повышению t° и к расстройствам жел.-киш. тракта. Все эти осложнения обыкновенно ликвидируются в течение нескольких дней и мало мешают лечению.—П ротивопоказанием у детей к вливаниям новосальварсана являются острые инфекционные заболевания, частый стул с примесью крови и слизи; при заболевании почек рекомендуется применять ртутные препараты или же маленькие дозы новосальварсана.
Вышеуказанных комбинированных курсов (10—12 новосальварсана+12—15—20 Bi или Hg) ребенок с врожденным С. получает от 4 до 6 в зависимости от интенсивности проявлений и от течения процесса. В промежутках между курсами дети после 3 лет могут получать йодистые препараты. Новосальварсан можно иногда заменять осарсолом, давая его в комбинации с биохинол ем или ртутью. Под влиянием вышеуказанного лечения, сравнительно быстро исчезают кожные проявления; там, где отсутствуют изменения со стороны внутренних органов, быстро улучшается общее состояние, на.-
I растает вес, окраска кожных покровов делается менее бледной; хриплый голос, отсутствие голоса и явления стеноза также идут на убыль после 2-—3 вливаний новосальварсана. Долго и упорно не поддается лечению сифилитический насморк, но и здесь к концу курса уменьшается отделяемое, причем сопящее дыхание исчезает иногда только после 2 курсов лечения. Так же медленно, как и насморк, уменьшаются размеры печени и селезенки при С. внутренних органов, причем такие дети плохо развиваются и | вес у них увеличивается только к концу пер-I вого курса или же после его окончания. Хорошо поддаются лечению поражения костной системы, тяжелые гуммозные процессы, изъе-денность суставных концов. Заболевания нервной системы также дают улучшения к концу первого курса, если только нет глубоких разрушений в мозговой ткани. Состав крови и физ. ее свойства, дающие при врожденном С. тяжелые изменения, под влиянием лечения в большинстве случаев улучшаются. м. Раин.
Лит.: А р ц т Л., Ранняя диагностика и раннее лечение сифилиса, Л., 1927; Беленовский Г. и Реч-
м е н с к и й С., Техника,Вассермановской реакции, М., 1927; Библиографический указатель рус. лит. по обществ, сифилидологии за 192 0-—27 гг., Венерол. и дерм; тол. 1926, № 6, 1927, №12, Рус. вестн. дерматол., 19'8, № 9; Боа с Г., Профилактика врожденного сифилиса, М., 1927; Венерические болезни у детей, под ред. В. Броннера, М., 1929; Ней с k W., Искания и достижения в лечении сифилиса, под ред. Г. Мещерского, И., 1920; Гитман С., Указатель рус. лит. по сифилису сердечно-сосудистой системы, Тер. арх., т. X, вып 2, 1932; Григорьев А.,. Сифилис и венерические болезни, М., 1933; Да вы д о в -с к и й И., Патологическая анатомия и патогенез в; жней-ших заболеваний человека, ч. 1—Инфекционные б-ни, стр. 237—269, М.—Л., 1933; Демьянович М., Твердый шанкр и сифилиды, М., 1928; К а н Р., РеакцияКана, М.—Л., 1931; К о г а н-Я с н ы й В. иПлетневД., Висцеральный сифилис, Л., 1930; Лурия Р., Сифилис и желудок, М., 1928; он ж е, О сифилитических заболеваниях внутренних органов, Каз. мед. журн., 1930, № 1; М ату ш к а И. иРо здер Р., Лечение .сифилиса малярией, М., 1928; Менщико? И., Сифилис и его проявления в полости рта, М., 1928; Мульцер П., Сифилис кожи и слиз. оболочек, Л., 1924; Никольский П., Сифилис и венерические болезни М.—Л., 1932; Райи М., Врожденный сифилис, М., 1927 (лит.); Сифилис нервной системы, под ред. А. Аб икосова, М.Маргулиса и П. Ганнушкина, М., 1927; Сифилитические заболевания в повседневной практике врача, под ред. П. Мульщpa, М.-—Л.,. 1926; ФинкельштейнГ., Врожденный сифилис грудного возраста, М.—Л., 1928; Финкельштейн 10.,. Серодиагностика сифилиса, венерических и кожных болезней и их иммунотерапия, М.—Л., 1930; Ц а п п е р Т И.г Сифилис у детей, М.—Л., 1926; ШавердовА., О возникновении и динамике сифилитич. пандемии, Тифлис, 1933; Шлезингер Г., Сифилис и внутренняя медицина, М,—Л., 1929: ЭльцеР., Методы исследования и диагностика возбудителей половых б-ней, М.—Л., 1926; Эпштейн Г., Патогенные простейшие, спирохеты и грибки, стр. 674—774, М.—Л., 1931 (лит.); Эфрон Н. и Гальперин С., Побочные действия сальварсана, М.-—Л., 1931 (лит.); Babonneix L., Syphilis h6r6ditaire du systtrne nerveux, P., 19: 0; Bruck, Sero-diagnose d. Syphilis, В., 1 924 (исчерпывающая лит.); Berge) S., Die Syphilis im Lichte neuer experimentell-biologischer und iriimun-therapeutischer Untersuchiingen,. Jena, 1925; он же, AUgemelne Biblogie und Therapie-der Syphilis, Jena, 1931; Citron J., Die Sy hilis (Spe-zielle Pathologie u. Therapie innerer Krankheiten, hrsg. v. F. Krausu. Th. Brugsch, В. II, T 1, B.—Wien, 1919,. ' ’лит.); Drouin H., Manuel de la syphiligra hie pratique, P., 1923; Gougerot H., Traitement de la syphilis, en client61e, P., 1927; Gre net H., Levent R. et
Pellissier L., Les syphilis visc6rales tardives, P., 1927; Handhuch der Haut- u. Geschlechtskrankheiten,. hrsg. V. J. Jadassohn, В. XV—XIX—Syphilis, B., 1927— 1931 (исчерпывающая иностр.лит ): Handbuch der patho-genen Mikroorganismen, hrsg. v. W. Kolle, R. Kraus u. Г. Uhlenhuth, B.VII, Jena—B.—Wien, 1927 (главы: G.So-hernheim’a, C. Bruck’a, R. Prigge u. K. Lanbenl eimer’a, лит.); Hutinel, Le terrain h6redo-syphilitique, P.,. 1926; L e s n ё E. et Bouteli er A., La syphilis h6r6di-taire larvae, P., 19:1; M at zenauer R., Syphilis, Ulcus, molle, parasitare Hautkrankheiten am ausseren Genitale (Biol< gie u. Pathologie des Weibes, hrsg. v. J. Halban u. L. Seitz, B. V,.T. .1, B.—5Vi,en, 1926, лит.); M eir ow-s k у E. u. P i n k u s F., Syphilis, B., 1923; T h u g u t F., Syphilis, iihr biologischer Ursprung und der Weg zu ihrer Ausrottung, Stuttgart, 1931; Tixier L., Les enfants syphilitiques, P., 1931; Traitd de pathologie mbdlcale, sous la dir. de E. Sergent, L. Ribadeau-Dumas et L. Bahon-neix, v. XIX—XX, P., 1925; Traitd de syphilis, sous la dir. de E. Jeanselme et E. Schulmann, v. I—VII, c 1930 (до 1933 г. вышли томы I, II, III и V).
Периодика,—Сов. вести, дерматол. и венерол., М., с 19 32 [продолжение Венерол. и дерматол. и Рус. (Сов.) вести, дерматол.].
См. также лит. к ст. Дерматология.
