Эпидемический паротит Свинка
Эпидемический паротит Свинка - острое вирусное инфекционное заболевание, поражающее преимущественно детей до 15 лет; характеризуется воспалением слюнных желез и других железистых органов и нередко развитием серозного менингита.
Эпидемический паротит Свинка Вирус
Этиология, патогенез. Возбудитель - вирус из семейства парамикоовирусов, малоустойчив во внешней среде. Инфекция передается главным образом воздушно-капельным путем. Входные ворота инфекции - слизистые оболочки носа; рта, носоглотки. Гематогенно возбудитель заносится в различные органы, проявляя тропизм в отношении железистых органов и ЦНС (преимущественно мягких мозговых оболочек). Наиболее часто поражаются околоушные железы, в которых развиваются явления перипаротита. После перенесенного заболевания создается стойкий иммунитет.
Эпидемический паротит Симптомы, течение.
Инкубационный период продолжается от 11 до 23 дней (чаще 15-20 дней). Болезнь начинается с повышения температуры тела и болезненного припухания околоушной железы, иногда одновременно с обеих сторон. Примерно в половине случаев в процесс вовлекаются подчелюстные и изредка подъязычные слюнные железы. В первые дни припухлость увеличивается, а с 3-4-го дня уменьшается одновременно со снижением температуры и к 8-10-му дню обычно полностью исчезает. Нагноения не происходит. У подростков и молодых мужчин нередко возникает орхит (у женщин -оофорит); реже поражается поджелудочная железа (острый панкреатит) и еще реже -другие железистые органы (мастит, бартолинит, дакриоцистит и пр. ). Нередкое проявление болезни - острый серозный менингит (в цереброспинальной жидкости лимфоцитарный плеоцитоз, небольшое увеличение содержания сахара и хлоридов). Очень редким и опасным осложнением является энцефалит или мекингоэнцефалит; может возникнуть поражение среднего уха.
При диагностика следует исключить вторичные бактериальные паротиты, верхнешейный лимфаденит, а при наличии серозного менингита -энтеровирусный и туберкулезный менингит. При необходимости используют лабораторные методы (РСК, РТГА).
Лечение симптоматическое. Местно - тепловые процедуры, УВЧ-терапия. При орхите, панкреатите и менингите -лечение по общим правилам. При тяжелом орхите рекомендуются кортикостероиды.
Прогноз благоприятный. Редкое поражение внутреннего уха может привести к развитию стойкий глухоты. Последствием двустороннего орхита может быть атрофия яичек с последующим нарушением генеративной функции.
Эпидемический паротит Свинка Профилактика
Профилактика. Больной изолируется на дому на 9 дней с момента заболевания при условии исчезновения острых клинических явлений. Госпитализация проводится лишь при тяжелом течении болезни и по эпидемиологическим показаниям. Дети до 10-летнего возраста, бывшие в контакте с больным, подлежат разобщению на 21 день. При точном установлении времени контакта их не допускают и детские учреждения с 11 -го до 21 -го дня с момента возможного заражения. Активная иммунизация живой паротитной вакциной проводится детям в возрасте 15-18 мес одновременно с вакцинацией против кори.
Краткая медицинская энциклопедия Эпидемический паротит
Эпидемический паротит Свинка (parotitis epidemica; греч. epidemos распространенный среди народа; син.: заушница, свинка) — острая инфекционная болезнь, характеризующаяся поражением железистых органов (околоушных и подчелюстных желез, половых желез, чаще яичек, поджелудочной железы и др.), а также центральной нервной системы.
Возбудителем Эпидемического паротита является фильтрующийся вирус Pneumophilus parotitidis, патогенный для человека и обезьян. Вирус инактивируется при воздействии высокой температуры, УФ-облучения, 0,1% р-ра формалина, 50% этилового спирта. При t° —20° он может сохраняться в окружающей среде до нескольких недель.
Источником возбудителя болезни является больной Эпидемическим паротитомт человек, начиная с последних дней инкубационного периода до 9-го дня болезни. Из организма больного возбудитель инфекции выделяется со слюной; передача его происходит гл. обр. воздушнокапельным путем, но не исключена возможность заражения через предметы обихода (игрушки, полотенца и др.), инфицированные слюной больного. Особенно подвержены заболеванию дети в возрасте 5—15 лет, реже болеют дети раннего возраста и взрослые. Как правило, встречаются спорадические случаи заболевания. Максимальная заболеваемость приходится на зимние и весенние месяцы, когда могут отмечаться эпидемические вспышки. Возникновению вспышек способствует скученность населения. Возможны эпидемии заболевания. После перенесенного П. э. вырабатывается стойкий иммунитет, повторные заболевания встречаются крайне редко.
Эпидемический паротит Клиническая картина
Инкубационный период обычно продолжается от 11 до 23 (чаще 18—20 дней), иногда удлиняется до 26—35 дней. Часто развернутой картине болезни предшествует продромальный период, проявляющийся недомоганием, потерей аппетита, головной болью, гиперемией зева. Различают типичное и атипичное (стертое, бессимптомное) течение болезни, к-рое наблюдается примерно в Чз всех случаев.
При типичном течении возможны железистая, нервная и комбинированная формы. Железистая форма характеризуется поражением только железистых органов (чаще околоушных желез), как в изолированном виде, так и в различных сочетаниях (напр., поражение околоушных и подчелюстных желез). Железы могут вовлекаться в процесс одновременно или последовательно. При нервной форме отмечается изолированное поражение ц. н. с. — серозный менингит или менингоэнцефалит. Комбинированная форма характеризуется поражением ц. н. с. и железистых органов (напр., паротит и серозный менингит), причем болезнь может начаться с поражения ц. н. с. или железистого органа, возможно одновременное вовлечение их в процесс.
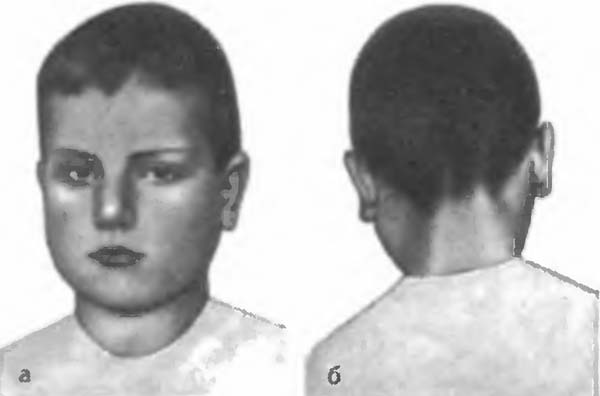
Наиболее часто болезнь начинается с повышения температуры тела до 38—39°, возникает легкий озноб, околоушная железа (чаще на одной стороне) припухает, становится болезненной. Через 1—2 дня обычно поражается и вторая железа, при этом лицо больного приобретает характерный вид (рис.), вследствие чего болезнь получила название «свинка». Имеются жалобы на боли в околоушной области, усиливающиеся при жевании, открывании рта, иногда при глотании. В ряде случаев боли иррадиируют в ухо, появляется шум в ушах. Голос становится приглушенным, с носовым оттенком. В первые дни болезни припухлость определяется впереди уха, затем распространяется кзади и книзу (за угол нижней челюсти), заполняя ямку между нижней челюстью и сосцевидным отростком височной кости, мочка уха при этом несколько оттопыривается. Кожа над увеличенной железой становится напряженной, блестящей, цвет ее, как правило, не изменяется. При пальпации в центре железы определяется небольшая болезненность, консистенция железы в центре плотноэластическая, по периферии более мягкая. При осмотре полости рта отмечается отечность и гиперемия устья протока околоушной железы. Иногда в процесс могут вовлекаться и другие слюнные железы: подчелюстные, реже подъязычные.
Увеличение пораженных слюнных желез наблюдается обычно до 4—5-го дня болезни, затем припухлость уменьшается и в большинстве случаев к 6—9-му дню полностью исчезает. Степень увеличения желез может быть различной — от едва заметного до значительного. Общая продолжительность лихорадочного периода чаще составляет 3—4 дня, в тяжелых случаях — 6—9 дней. Лихорадка обычно постоянного типа с литическим падением температуры. Повторное повышение температуры служит показателем вовлечения в патол. процесс других органов (яичка, ц. н. с. и др.) или присоединения осложнений (плеврита, нефрита, артрита, полиневрита и др.).
Частым симптомом П. э. у подростков и взрослых мужчин является поражение яичка — орхит. Как правило, он присоединяется к паротиту на 6—8-й день болезни. Поражение яичка может быть одно- или двусторонним. Общее состояние больного заметно ухудшается, вновь повышается температура тела (до 40—41°), вскоре возникают острые боли в яичке. Яичко увеличивается в 2—3 раза, кожа мошонки становится гиперемиро-ванной, отечной. При пальпации яичко резко болезненно, плотное. Через 2—3 дня воспалительные явления постепенно стихают и обычно к концу 1-й или на 2-й неделе исчезают.
Эпидемический паротит Свинка у детей
Довольно часто у детей встречается панкреатит, к-рый обычно развивается вслед за поражением слюнных желез, реже предшествует другим поражениям. У отдельных больных панкреатит может быть единственным проявлением паротитной инфекции. При панкреатите отмечаются резкие боли в животе, тошнота, рвота, понижение аппетита, запор или понос, обложенность и сухость языка. Все симптомы обычно исчезают через 5—10 дней.
Серозный менингит развивается обычно у детей 10—12 лет, через 3—6 дней после возникновения паротита. При этом повышается температура тела, отмечаются рвота, резкая головная боль, иногда судороги, появляются симптомы Кернига, Брудзинского и другие менингеальные симптомы, к-рые держатся 3—10 дней. В ряде случаев может присоединяться энцефалит (менингоэнцефалит). Серозный менингит и менингоэнцефалит паротитной этиологии могут развиваться изолированно без поражения слюнных желез и других железистых органов. У взрослых П. э. протекает тяжелее, чем у детей, но ц. н. с. поражается реже.
Диагноз основывается на клин, картине, данных эпидемиол. анамнеза (контакт с больным П. э.) и результатах лабораторных исследований. В крови выявляют лейкопению и лимфоцитоз, в первые дни болезни возможен лейкоцитоз. СОЭ несколько увеличена. Для диагностики в сомнительных случаях используют вирусологические, серологические методы (реакцию связывания комплемента и др.), внутрикожные реакции с паротитным антигеном.
Дифференциальный диагноз чаще проводят с бактериальным паротитом с подчелюстным лимфаденитом, к-рые характеризуются гиперемией кожи над пораженной железой или лимф, узлом, резкой болезненностью, флюктуацией, выраженным лейкоцитозом и увеличением СОЭ. Менингит паротитной этиологии следует отличать от эн-теровирусного менингита; при этом основное значение имеют вирусол. исследование, а также данные эпидемиол. анамнеза.
Эпидемический паротит Лечение
Лечение при поражении слюнных желез симптоматическое, обычно проводится на дому. Назначают постельный режим, обильное питье (чай, соки, минеральные воды), пища в первые 3—4 дня должна быть жидкой или полужидкой. После еды рекомендуют полоскание полости рта кипяченой водой, слабым раствором перманганата калия, 2% р-ром гидрокарбоната натрия и другими дезинфицирующими средствами. На пораженные слюнные железы рекомендуют сухое тепло. При развитии орхита, панкреатита, серозного менингита или менингоэнцефалита больного необходимо срочно госпитализировать.
Прогноз в большинстве случаев благоприятный. Иногда после перенесенного двустороннего орхита возникает бесплодие. У больных, перенесших поражение нервной системы, в редких случаях могут отмечаться остаточные явления в виде парезов, параличей, поражений слухового нерва с развитием глухоты.
Профилактика заключается в изоляции больных в домашних условиях или в стационаре. Специфическая профилактика П. э. — см. Иммунизация. паршА — см. Фавус:
По справочнику фельдшера Эпидемический паротит
Эпидемический паротит Свинка. Этиология. Возбудитель болезни — фильтрующийся вирус, паразитирующий в клетках эпителия слюнныхжелез.
Эпидемиология. Эпидемический паротит передается воздушно-капельным путем от больных, являющихся наиболее заразительными в самом конце инкубационного и в начале лихорадочного периода. Отмечается сезонность заболеваний (преимущественно март — апрель). Чаще заболевают дети.
Патогенез. Проникнув в организм через слизистую носоглотки, вирус достигает по лимфатическим путям околоушной железы. Болезнь сопровождается вирусемией, которая делает возможным развитие различных осложнений.
Клиника. Инкубационный период см. табл. 3. Вначале болезни отмечаются небольшой озноб, быстрое повышение температуры до 39—40°, умеренная головная боль, общее недомогание. Через 2 дня на стороне поражения (слева или справа) появляется припухлость околоушной железы. Сначала припухлость заметна впереди ушной раковины, затем она распространяется кзади и вниз (за угол нижней челюсти), при этом — мочка уха несколько оттопыривается, ямка, расположенная позади ее, заполняется. Ощупывание железы становится , болезненным. Кожа над увеличенной железой растянута, блестит и лоснится. На центральном участке увеличенная околоушная слюнная железа плотнее, по периферии имеет более мягкую консистенцию. При прожевывании и глотании пищи на стороне поражения отмечается болезненность. У части больных через 1—2 дня после припухания одной околоушной железы увеличивается в размерах и другая железа, лицо больного принимает грушевидную форму («свинка»). При благоприятном течении болезни лихорадочный период продолжается 3—4 дня, по в тяжело протекающих случаях, у ослабленных детей, а также при двустороннем поражении околоушных слюнных желез может достигнуть 6—7 дней. В большинстве случаев течение болезни благоприятное, но изредка оно может осложняться развитием серозного менингита или менингоэнцефалита, панкреатита, у мальчиков и мужчин — орхита. Возможны парезы лицевого нерва, сдавленного увеличенной слюнной железой.
Диагноз. Эпидемический паротит распознается на основании эпидемиологических данных и клинической картины. Необходимо дифференцировать от гнойных паротитов бактериального происхождения.
Лечение. Больных изолируют на дому, при тяжелом течении или осложнениях — госпитализируют и назначают постельный режим на 6—8 дней. На пораженные околоушные железы применяют сухое тепло. Сроки изоляции см. табл. 4.
Профилактика. Изоляция заболевших.
