Рожа заболевание патагенез
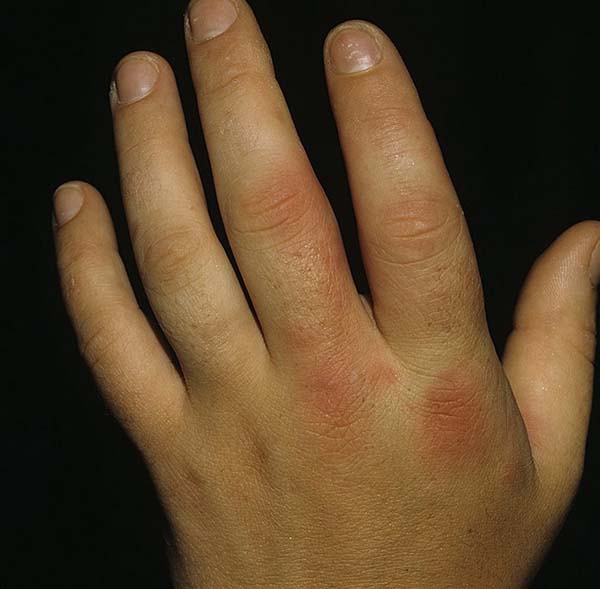
Рожа - острое стрептококковое заболевание, характеризующееся поражением кожи с образованием резко ограниченного воспалительного очага, а также лихорадкой и симптомами общей интоксикации, частыми рецидивами.
Этиология, патогенез. Возбудитель - гемолитический стрептококк - ничем не отличается от возбудителя других стрептококковых заболеваний (например, ангины). Проникает через небольшие повреждения кожи. Возможно экзогенное инфицирование (загрязненные инструменты, перевязочный материал). В возникновении рецидивов рожи на одном и том же месте имеет значение аллергическая перестройка и сенсибилизация кожи к гемолитическому стрептококку.
Симптомы,течение. Длительность инкубационного периода от нескольких часов до 5 дней (чаще 3-4 дня). По характеру местных поражений различают эритематозную, эритематозно-буллезную, эритематозно-геморрагическую и буллезную формы, по тяжести -легкую, среднетяжелую и тяжелую, по кратности - первичную, рецидивирующую и повторную, по локализации местных явлений - локализованную, распространенную и метастатическую. Первичная Р. начинается, как правило, остро, с симптомов общей интоксикации. Температура тела повышается до 39-40гр. °С, появляются общая слабость, озноб, головная боль, миалгия, в тяжелых случаях могут быть судороги, бред, раздражение мозговых оболочек. Через 10-24 ч от начала болезни отмечаются местные симптомы: боль, жжение и чувство напряжения в пораженном участке кожи, при осмотре выявляются гиперемия и отек кожи. Эритема чаще равномерная, возвышающаяся над уровнем кожи. Отек бывает особенно выражен при локализации воспаления в области век, губ, пальцев, половых органов. Иногда на фоне эритемы образуются пузыри, заполненные серозным (зритематозно-буллезная) или геморрагическим (буллезно-геморрагическая Р.) содержимым. Отмечаются также лимфангит и воспаление регионарного лимфатического узла. На месте воспаления в дальнейшем появляется шелушение кожи. Местные изменения держатся 5-15 дней; могут длительно сохраняться пастозность и пигментация кожи.
Рецидивы рожи могут возникать в период от нескольких дней до 2 лет после перенесенного заболевания. При более позднем (свыше 2 лет) появлении рожи говорят о повторной роже. Она локализуется обычно на новом участке кожи. Рецидиаированию способствуют недостаточное лечение первичной рожи, остаточные явления после рожи (лимфостаз и др. ). При частых рецидивах лихорадка и симптомы интоксикации выражены нерезко.
Осложнения и последствия рожи могут быть такими же, как и при других стрептококковых болезнях (ревматизм, нефрит, миокардит), но могут быть и специфичными для рожи: язвы и некрозы кожи (гангренозная Р.), абсцессы и флегмоны (абсцедирующая Р.), нарушение лимфообращения, приводящее к слоновости. При клинической диагностике необходимо дифференцировать от других заболеваний, при которых могут возникнуть локальное покраснение и отечность кожи (тромбоз вен, эризипилоид, флегмоны и абсцессы, острые дерматиты и др. ). При исследовании крови отмечается небольшой лейкоцитоз, нейтрофилез, повышение СОЭ. Иммунитета после рожи не возникает.
Рожа Лечение
Лечение. Наиболее эффективны антибиотики пенициллинового ряда. При первичной роже и редких рецидивах назначают пенициллин о дозе 500 000 ЕД через 6 ч в течение 7-10 дней, в конце курса дополнительно вводят бициллин-5 (1500000 ЕД в/м). При значительных остаточных явлениях для профилактики рецидивов бициллин-5 необходимо вводить в течение 4-6 мес (по 1 500 000 ЕД через 4 нед). При непереносимости пенициллина можно назначать эритромицин (по 0,3 г 5 раз в день) или тетрациклин (по 0,3-0,4 г 4 раза в день), длительность курса 7-10 дней. При упорных и частых рецидивах антибиотики комбинируют с кортикостероидами (преднизолон по 30 мг/сут).
Прогноз благоприятный. При часто рецидивирующей роже может возникнуть слоновость, нарушающая трудоспособность,
Профилактика. Предупреждение травм и потертостей ног, лечение стрептококковых заболеваний. При выраженной сезонности рецидивов проводят бициллинопрофилактику, которую начинают за месяц до начала сезона и продолжают в течение 3-4 мес (вводят каждые 4 нед бициллин-5 по 1 500 000 ЕД). При частых рецидивах рожи проводят круглогодичную бициллинопрофилактику. Мероприятий в очаге не проводят. Специфической профилактики нет.
Краткая медицинская энциклопедия
Рожа (erysipelas) — острая инфекционная болезнь, характеризующаяся ограниченным воспалением кожи или слизистых оболочек, лихорадкой и интоксикацией.
Этиология. Возбудителем является гемолитический стрептококк группы А (Streptococcus pyogenes) или других серологических типов, циркулирующих в данной местности.
Эпидемиология. Источником возбудителя инфекции являются больные различными стрептококковыми инфекциями (ангиной, скарлатиной, стрептодермией, отитом, рожей и т. п.), а также бактерионосители. Заражение может происходить контактным путем через поврежденную кожу, слизистые оболочки (незначительные трещины, точечные уколы, микротравмы, расчесы после укуса насекомых и т. п.). Факторами передачи являются загрязненные различными субстратами, содержащими стрептококки, руки, одежда, обувь, перевязочный материал, медицинский инструментарий. Возможен также воздушно-капельный путь передачи возбудителей с формированием очага инфекции в носоглотке, миндалинах и последующим заносом микроорганизмов на кожу руками, а также лимфогенным и гематогенным путем.
Восприимчивость людей к Р. неодинакова, что зависит от индивидуальной предрасположенности к заболеванию, связанной с состоянием реактивности организма. Чаще Р. заболевают лица, у к-рых по роду профессии возможны микрогравмы и загрязнение кожи. Заболевания наблюдаются в виде спорадических случаев. Контагиозность больных Р. невелика. Чаще болеют женщины и лица пожилого возраста. Наибольшая заболеваемость Р. наблюдается во второй половине лета — в начале осени.
Патогенез. Внедрение стрептококков в лимф, сосуды кожи, их размножение приводит к серозному или серозно-геморрагическому воспалению, к-рое проявляется отеком, эритемой и клеточной инфильтрацией кожи и подкожной клетчатки. Появляются местный очаг инфекционно-аллергического воспаления кожи и регионарный лимфаденит. Проникновение токсинов стрептококка в кровеносное русло приводит к резкому подъему температуры тела, ознобу, головной боли. Определенное значение при возникновении Р. имеют фоновые и сопутствующие заболевания: варикозное расширение вен, тромбофлебит, стойкий лимфостаз нижних или верхних конечностей, хрон. заболевания уха, миндалин, околоносовых пазух, сахарный диабет, микоз кожи нижних конечностей, опрелости межпальцевых промежутков стоп. В коже и регионарных лимф, узлах формируется очаг хронической стрептококковой инфекции, что приводит у ряда больных к возникновению рецидивов заболевания.
Клиническая картина. В зависимости от характера местных проявлений различают эритемато жую, эритематозно-буллезную, эритематозно-геморрагическую, буллезно-геморрагическую, а по распространенности местных проявлений — локализованную, распространенную (блуждающую, мигрирующую), метастатическую, с развитием отдаленных друг от друга очагов воспаления, формы Р. Выделяют также в зависимости от степени интоксикации (тяжести течения): легкую, среднетяжелую, тяжелую формы болезни.
Инкубационный период продолжается от нескольких часов до 3—5 дней. При среднетяжелом течении болезнь начинается с непродолжительного продромального периода, во время к-рого наблюдаются общее недомогание, умеренная головная боль, небольшая болезненность в области регионарных лимф, узлов, парестезия, чувство тяжести в пораженной конечности. Затем температура тела повышается до 38—40®, что сопровождается потрясающим ознобом. Усиливаются головная боль и общая слабость, появляются тошнота, рвота. В единичных случаях в начальном периоде заболевания у больных Р. отмечается жидкий стул. К ранним симптомам интоксикации относят также мышечные боли (преимущественно в мышцах нижних конечностей и поясничной области), артралгии.
Легкая форма Р. протекает с незначительно выраженной интоксикацией или без нее, субфебрильной температурой, ограниченным местным процессом. При тяжелой форме Р. наблюдаются резко выраженные симптомы интоксикации: сильная головная боль, адинамия, повторная рвота, иногда кратковременная потеря сознания, явления менин-гизма, повышение температуры тела до 39,5-40° и выше.
На коже вначале появляется небольшое красноватое или розоватое пятно, к-рое в течение нескольких часов превращается в характерную рожистую эритему (эритематозная Р.) — четко отграниченный участок гипе-ремированной кожи с неровными границами, кожа инфильтрирована, отечна (цветн. вклейка, рис. 1), напряжена, горячая на ощупь, умеренно болезненна при пальпации, особенно на периферии эритемы. В раде случаев можно обнаружить демаркационный валик в виде инфильтрированных и возвышающихся краев эритемы. При других формах болезни местные изменения начинаются с возникновением эритемы, а в дальнейшем на ее фоне могут образоваться пузыри — эритематозно-буллезная Р., геморрагии — эритематозно-геморрагическая Р., выпот геморрагического экссудата и фибрина в пузыри — буллезно-геморрагическая рожа (цветн. вклейка, рис. 2).
Период реконвалесценции при Р. начинается обычно на 8—15-й день болезни. Общее состояние больных улучшается, снижается и нормализуется температура, исчезают симптомы интоксикации и местные проявления процесса. При тяжелой буллезно-геморрагической форме Р. и затяжном течении местного процесса реконвалесценция наступает через 3—5 нед. от начала болезни. При часто рецидивирующей Р. в период реконвалесценции почти у всех больных сохраняются клинически выраженные остаточные явления в виде инфильтрации кожи, отечного синдрома, лимфостаза (цветн. вклейка, рис. 3) и регионарного лимфаденита. На месте очага в дальнейшем появляется пигментация.
К местным осложнениям Р., возникающим непосредственно в патол. очаге или вблизи от него, относятся поверхностные или глубокие некрозы кожи, появляющиеся обычно при геморрагической форме Р., локализующейся на нижних конечностях, абсцесс, флегмона, лимфангиит, флебит, отит, мастоидит. Общими осложнениями являются сепсис, гнойный менингит, холангит, гломерулонефрит, острая сердечно-сосудистая недостаточность, тромбоэмболия легочных артерий. К последствиям перенесенной Р. относят стойкий лимфостаз.
Диагноз в типичных случаях не представляет трудностей и ставится на основании характерной клин, картины. В крови отмечаются нейтрофильный лейкоцитоз со сдвигом влево, токсическая зернистость лейкоцитов, повышается СОЭ.
Лечение. Больных госпитализируют. В лечебном учреждении необходима изоляция больных. В условиях стационара обычно назначают полусинтетические пенициллины в средних дозах. Курс лечения должен составлять не менее 7—10 дней. Применяют де-зинтоксикационные средства.
Для снижения проницаемости капилляров (особенно при геморрагической форме Р.) целесообразно назначать аскорутин, аскорбиновую кислоту. Больным молодого и зрелого возраста при отсутствии склонности к тромбозам показан глюконат кальция. При рецидивирующем и затяжном течении Р. с расстройствами трофики кожи, замедлением регенерации тканей, наряду с аскорбиновой кислотой, показано назначение витаминов А, группы В, никотиновой кислоты. Из неспецифических иммуностимулирующих препаратов рекомендуется применять пентоксид, метилурацил (метацил), пирогенал, проди-гиозан.
Местное лечение Р. имеет вспомогательное значение по отношению к другим методам терапии. Его можно проводить лишь при наличии обширных буллезных элементов. В остром периоде заболевания при наличии неповрежденных пузырей их осторожно надрезают у края и после выхода экссудата накладывают повязки с 0,1% (1:1000) р-ром риванола, 0,02% (1:5000) водного р-ра фурацилина. Тугое бинтование недопустимо. Длительность применения повязок не более 3—5 дней. В дальнейшем при сохраняющихся на месте пузырей эрозиях местно используют средства, обладающие биостимулирующими свойствами и способствующие процессам регенерации (винилин, пелоцдин, эк-терицид, метилурациловая мазь). Местное лечение проводится до образования корок на месте пузырей или до завершения репарации эрозированных поверхностей.
После стихания острого воспалительного процесса для лечения остаточных проявлений Р., в первую очередь инфильтрации в области отмечавшейся ранее эритемы, отечного синдрома, а также пальпируемых увеличенных и болезненных регионарных лимф, узлов используют аппликации парафина (на лицо) или озокерита (на нижние конечности).
Прогноз в отношении жизни и восстановления здоровья, как правило, благоприятный.
Профилактика болезни трудна и требует тщательного лечения сопутствующих заболеваний кожи, периферических сосудов, а также санации очагов хронической стрептококковой инфекции (отит, тонзиллит, синусит, флебит и т. п.). Необходимо повседневное соблюдение правил личной гигиены, предупреждение переохлаждений, микротравм и опрелости кожи. Лица, часто болеющие рецидивирующей Р., а также с выраженными остаточными явлениями болезни подлежат диспансерному наблюдению на протяжении не менее 2 лет после последнего рецидива. При частых рецидивах Р. проводят бицилпинопрофилактику. Большое значение имеет гиг. воспитание населения в отношении мер профилактики рожи.
