Предлежание плаценты
Предлежание плаценты
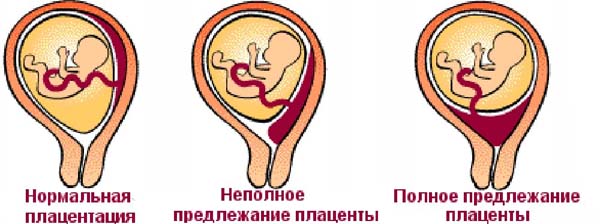
Предлежание плаценты - расположение ее впереди предлежащей части плода. Основные причины: дистрофические изменения слизистой оболочки матки, возникшие после абортов и родов, опухоли и аномалии развития матки, инфантилизм, снижение протеолитических свойств трофобласта плодного яйца, первичная низкая нидация плодного яйца.
Симптомы, течение. В зависимости от степени закрытия внутреннего зева матки плацентарной тканью различают полное и неполное предлежание плаценты. Если при открытии зева на 4-б см повсюду определяется плацентарная ткань, то говорят о полном предлежании плаценты; если при таком же открытии вместе с плацентой определяются и оболочки, то предлежание частичное. Кроме предлежания, выделяют низкое расположение плаценты, когда она, располагаясь в нижнем сегменте матки, не доходит до краев внутреннего зева. При полном предлежании кровотечение из половых путей обычно наблюдается в конце беременности, при неполном-в начале родов. Кровотечение начинается внезапно и не сопровождается болями. Иногда кровотечение стихает и переходит в длительные, периодические возобновляющиеся мажущиеся кровянистые выделения. Кровотечение приводит к анемии, степень которой соответствует наружной кровопотере. При предлежании плаценты кровотечение происходит из сосудов матки; плод кровь не теряет. Однако плоду угрожает асфиксия, так как отслоившаяся часть плаценты не участвует в его газообмене.
Диагноз основывается на данных анамнеза и объективного исследования. Всякое кровотечение в последние месяцы беременности и в начале родов подозрительно на предлежание плаценты. При наружном акушерском исследовании обращают внимание на относительно высокое стояние предлежащей части. Нередко определяются тазовые предлежания и поперечное положение плода. Диагноз уточняют при влагалищном исследовании, которое из-за опасности сильного кровотечения следует всегда проводить крайне осторожно, со строгим соблюдением правил асептики и антисептики (опасность инфекции) при развернутой операционной. Обычно за внутренним маточным зевом пальпируют губчатую ткань (полное пред-лежание) или губчатую ткань с расположенными рядом гладкими плодными оболочками (неполное предлежание). При закрытой шейке матки диагноз ставят на основании характерной пастозности влагалищных сводов и пульсации сосудов. Исследование заканчивают осмотром шейки матки и стенок влагалища с помощью зеркал для исключения возможного кровотечения из этих органов (эрозия, рак шейки матки, варикозное расширение вен влагалища). Из методов дополнительной диагностики применяют ультразвуковое исследование, цисто- и вазофафию. Дифференциальную диагностику проводят с преждевременной отслойкой нормально расположенной плаценты и начинающимся разрывом матки.
Лечение. Беременную с подозрением на предлежание плаценты срочно госпитализируют для обследования и лечения. При умеренном кровотечении во время беременности применяют средства, расслабляющие матку (10-20 мл 25% раствора сульфата магния в/м 2 раза вдень, свечи, содержащие 0,02 г папаверина, 2- 3 раза в день). В последнее время для релаксаций матки при преждевременном развитии родовой деятельности с успехом применяют бета-адреномиметические препараты (партусистен). Показаны препараты, повышающие свертываемость крови (витамин К по 0,015 г 3 раза в день; переливание крови малыми дозами по 100 мл; аскорбиновая кислота - 300 мг в 20 мл 40% раствора глюкозы в/в). В связи с возможностью кровотечения необходимо строгое соблюдение постельного режима. Беременную нельзя выписывать из стационара из-за опасности возникновения кровотечения.
Родоразрешение проводят в зависимости от акушерской ситуации. При неподготовленных родовых путях и сильном кровотечении показано абдоминальное кесарево сечение. Абсолютным показанием к кесареву сечению служит полное предлежание плаценты, а также частичное предлежание, сопровождающееся сильным кровотечением. При неполном предлежании плаценты и умеренном кровотечении вскрывают плодный пузырь. При недостаточной родовой деятельности накладывают кожно-головные щипцы. При тазовом предлежании и подвижной предлежащей части при отсутствии условий для кесарева сечения можно крайне осторожно попытаться низвести ножку и подвесить к ней груз до 200 г. Экстракция плода при неполном раскрытии шейки матки абсолютно противопоказана (разрыв матки!}. Последовый и ранний послеродовой периоды часто осложняются гипотоническим кровотечением, поэтому необходимо активное ведение 3-го периода родов - 1 мл в/в окситоцина (5 ЕД) в 20 мл 40% раствора глюкозы или 1 мл метилэргометрина вместе с 40% раствором глюкозы. После рождения последа во всех случаях осматривают шейку матки с помощью зеркал.
Профилактика предлежания плаценты заключается в проведении санитарно-просветительной работы относительно вреда абортов, раннем выявлении и лечении инфантилизма и различных воспалительных заболеваний матки.
Краткая медицинская энциклопедия
Предлежание плаценты (placenta ргае- via) — неправильное прикрепление плаценты к стенке матки, при к-ром часть ее расположена в области внутреннего маточного зева. П. п. может быть полным (внутренний маточный зев полностью перекрыт плацентой) и неполным, или частичным (плацента закрывает часть внутреннего маточного зева). Полное П. п., при к-ром центры плаценты и внутреннего маточного зева совпадают, называют центральным. Неполное П. п. может быть боковым (часть внутреннего маточного зева закрыта плацентой, остальная часть — плодными оболочками) или краевым (большая часть внутреннего маточного зева закрыта плодными оболочками и лишь по периферии определяется край плаценты). Основные типы предлежания плаценты при-Рио* Схомотичоокоо изображение основных типов предлежания плаценты: а - нормальное расположение плаценты (дано для оравнония); б - полное предлежание плаценты; в - боковое предлежание плаценты; г - краевое предлежание плаценты.ведены на рисунке. С внедрением в практику ультразвукового исследования установлено, что в ранние сроки беременности плацента нередко доходит до внутреннего маточного зева, но у большинства женщин в последующем при росте матки поднимается вверх. Как правило, процесс миграции плаценты заканчивается к 34 нед. беременности. П. п. наблюдается в среднем 1 раз на 200 родов, чаще у повторнобеременных и повторнородящих, перенесших ранее аборты, послеабортные и послеродовые септические заболевания.Основным симптомом П. п. является маточное кровотечение, оно возникает обычно во второй половине беременности (чаще после 32 недель), в связи с преждевременной отслойкой предлежащей плаценты. В большинстве случаев кровотечение начинается при полном покое. Иногда оно на время прекращается, а затем возобновляется. Интенсивность кровотечения может быть различной. Акушерка должна помнить, что если у женщины во второй половине беременности появляются кровянистые выделения из половых путей, хотя бы скудные, то в первую очередь следует подумать о П. п. Осмотр влагалища и шейки матки с помощью влагалищных зеркал, а также влагалищное (пальцевое) исследование в амбулаторных условиях производить нельзя! Женщину следует немедленно доставить в стационар, где осуществляют ультразвуковое и гинекол. исследования. Врач осматривает влагалище и шейку матки с помощью влагалищных зеркал, что позволяет исключить кровотечение из мягких тканей родовых путей (напр., при раке или эрозии шейки матки, разрыве варикозного узла влагалища). Затем в операционной в условиях, при к-рых немедленно может быть оказана помощь, осторожно (во избежание усиления кровотечения) производят влагалищное исследование. При закрытом маточном зеве, пальпируя свод влагалища, на стороне локализации плаценты можно определить пульсацию сосудов, между стенкой свода и предлежащей частью плода иногда удается прощупать плаценту. В родах можно ввести палец в канал шейки матки и прощупать ткань плаценты и плодные оболочки или только ткань плаценты на всем протяжении маточного зева.При обильном маточном кровотечении во время беременности или в родах показано кесарево сечение вне зависимости от вида П. п., срока беременности и состояния плода. Эду операцию производят также при полном П. п. (даже если кровотечение необильное) и в случае сочетания П. п. с неправильным положением плода.При неполном П. п., сопровождающемся небольшим кровотечением во время беременности, назначают постельный режим; препараты, уменьшающие интенсивность маточных сокращений (ректальные свечи с папаверином, сульфат магния с новокаином внутримышечно) и обладающие гемостатическим свойством (дицинон внутримышечно, аминокапроновую кислоту внутривенно). Бели у беременной снижена свертываемость крови и уменьшено количество тромбоцитов, внутривенно вливают плазму, дицинон. После прекращения кровотечения беременная должна оставаться в стационаре до родов, т. к. кровотечение может внезапно начаться вновь. У большинства беременных с П. п. кровотечение возобновляется в I периоде родов. При этом роженицу переводят в операционную, где врач производит влагалищное исследование с целью уточнения вида П. п., определения степени открытия маточного зева и предлежащей части плода. Одним из эффективных методов прекращения кровотечения является вскрытие плодного пузыря браншей пулевых щипцов. После вскрытия плодного пузыря и излитая околоплодных вод матка плотнее облегает плод, схватки усиливаются, предлежащая часть плода (головка, тазовый конец) прижимает отслаивающийся участок плаценты к стенке матки и кровотечение прекращается. Если после вскрытия плодного пузыря предлежащая часть плода не опускается и продолжаются кровянистые выделения из поло* вых путей, производят кесарево сечение.Прогноз для матери и плода серьезный. Своевременное оказание помощи значительно снижает риск неблагоприятного исхода, обусловленного маточным кровотечением. Профилактика направлена на борьбу с абортами, предупреждение и своевременное лечение воспалительных заболеваний половых органов.
