Перитонит симптомы
Перитонит брюшной полости симптомы лечение гнойный острый
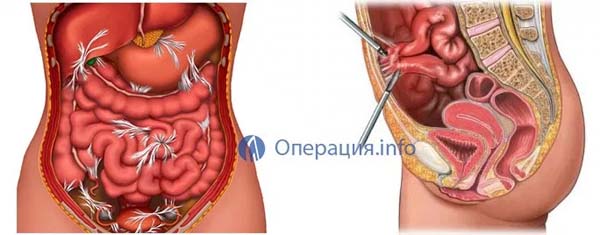
Перитонит - воспаление брюшины, сопровождающееся общими симптомами заболевания организма с нарушением функции жизненно важных органов и систем. В зависимости от характера выпота различают серозный, фибринозный, гнойный, геморрагический, гнилостный и каловый перитонит. Из возбудителей чаще высевают микробные ассоциации: стафило-, стрептококки, кишечную палочку, пневмо- и гонококки и большую группу анаэробов, которой в последнее время уделяется все большее значение.
Основные причины перитонита: острый деструктивный аппендицит, прободная язва желудка и двенадцатиперстной кишки, острый деструктивный холецистит, дивертикулит ободочной кишки или дивертикулит подвздошной кишки (меккелева дивертикула), перфорация опухоли ободочной кишки или разрыв слепой кишки при опухолевой кишечной непроходимости, травматические разрывы полых органов при закрытой травме живота. Реже перитонит развивается после оперативных вмешательств. При поступлении в брюшную полость желудочного содержимого, панкреатических ферментов, желчи, крови, мочи развивается химико-токсический перитонит.
Патофизиология. Инфекция и воздействие токсинов на брюшину приводят к гиперемии, отеку, транссудации жидкости в брюшную полость, фибринозным наложениям на париетальной и висцеральной брюшине, отграничивающим воспалительный процесс. При отсутствии таких отграничений токсины и микробы распространяются по всей брюшной полости, возникает диффузный перитонит. При наличии сращений и спаек воспалительный процесс будет ограничен определенной областью брюшной полости, однако всасывание токсинов идет через лимфатическую систему, а раздражение нервных окончаний приводит к рефлекторному угнетению перистальтики кишечника, которое при прогрессировании перитонита может перейти в полную динамическую кишеччую непроходимость. Секреция жидкости в просвет кишечника при этом продолжается, но резорбция ее практически отсутствует, что приводит к секвестрации жидкости в просвете и стенке кишечника. Для перитонита характерна значительная (4-6 л и более в течение суток) секвестрация жидкости за счет стека брюшины, скопления жидкости в стенке и просвете кишки, брюшной полости.
Перитонит приводит к стимуляции многих эндокринных органов: в течение 2-3 сут после начала перитонита происходит стимуляция коркового слоя коры надпочечников. Эпинефрины приводят к вазоконстрикции, тахикардии и усилений проницаемости. Секреция альдостерона и антидиуретического гормона обусловливает нарастание гиповолемии, задержку натрия и воды. Уменьшение объема циркулирующей крови и инфекция (воздействие экзотоксинов и эндотоксинов) являются причинами развития смешанного (гиповолемического и септического) шока.
Перитонит симптомы
Симптомы, течение. Диагноз перитонита ставят в основном на основании клинической картины заболевания. Обследование и интенсивное консервативное лечение не должны задерживать своевременное и адекватное хирургическое вмешательство. Начальные симптомы соответствуют основному заболеванию, которое приводит к развитию перитонита (острый аппендицит, острый холецистит, дивертикулит и пр. ). На этом фоне отмечается усиление болевого синдрома, боль резко усиливается и быстро распространяется по всему животу. Язык в начальных стадиях обложен, влажный. Живот напряжен во всех отделах, резко болезнен, симптомы раздражения брюшины положительные, перкуторная болезненность максимальна в зоне первичного очага инфекции. Следует определить печеночную тупость-сглаженность или отсутствие еэ - признак перфорации полого органа.
Клинические проявления зависят от стадии перитонита. Выделяют рефлекторную, токсическую и терминальную стадии. В терминальной стадии диагноз особых трудностей не представляет: лицо Гиппократа, сухой (как щетка) обложенный язык. Живот вздут, напряжен и болезнен во всех отделах, положительны симптомы раздражения брюшины, перистальтика отсутствует. Характерны тахикардия, нестабильное АД, олигурия. В анализе крови - высокий лейкоцитоз, сдвиг Формулы влево. При биохимическом исследовании - повышение билирубина, креатинина, мочевины (печеночно-почечная недостаточность).
Рентгенологические признаки; свободный газ под куполом диафрагмы (перфорация полого органа), газ в анатомически не содержащих газа структурах (межпетлевой или поддиафрагмальный абсцесс). Наличие уровней жидкости в тонкой и толстой кишке свидетельствуют о паралитической кишечной непроходимости. При рентгенологическом исследовании органов грудной полости определяют ателектатические пневмонические очаги, выпот в плевральной полости. В диагностически трудных случаях применяют лапароскопию.
Для диагностики отграниченного перитонита-абсцесса используют ультразвуковое исследование.
Послеоперационный перитонит имеет некоторые особенности, обусловленные широким применением в послеоперационном периоде анальгетиков и антибиотиков. Тем не менее диагноз послеоперационного перитонита при постоянном контроле за больным в большинстве случаев удается диагностировать своевременно. Исключение могут составить только больные, находящиеся на искусственной вентиляции легких. В диагностике имеют значение изменение болевого синдрома, нарастание тахикардии, нестабильность АД, He-разрешающийся парез кишечника, изменения анализов крови (нарастание лейкоцитоза и сдвиг формулы влево, повышение уровня креатинина, мочевины, билирубина). При рентгенологическом исследовании с водорастворимым контрастом можно выявить несостояльность швов анастомоза - наиболее частую причину послеоперационного перитонита.
Перитонит Лечение
Лечение перитонита оперативное. Потеря времени с началом оперативного вмешательства грозит развитием тяжелых осложнений (септического и гиповолемического шока) с летальным исходом. При тяжелом состоянии больного необходима кратковременная (2-3 ч) подготовка с целью коррекции волемических нарушений и приведения больного в операбельное состояние. Операцию проводят под интубационным наркозом. В качестве доступа при разлитом перитоните применяют широкую срединную лапаротомию.
Приципы оперативного лечения: 1) санация первичного очага инфекции (например, апцендэктомия, холецистзктомия, ушивание прободной язвы и др. ) и брюшной полости, которую промывают изотоническим раствором натрия хлорида или 0,25% новокаином с добавлением антибиотиков и антисептиков. Применение фураципина нежелательно; 2) дренирование брюшной полости: наиболее целесообразно использование дренажей из силиконовой резины (обычно дренируют наиболее отлогие участки брюшной полости и поддиафрагмальное пространство). Удобны двухпросветные дренажи;
промывание дренажа через один просвет препятствует закупориванию его фибринными пленками и др. Такой дренаж из силиконовой резины может оставаться в брюшной полости до 2 нед, однако желательно периодическое подтягивание дренажа для профилактики развития пролежня на стенке кишки; 3) при выраженной паралитической кишечной непроходимости необходима назоинтестинальная интубация тонкой кишки с последующей аспирацией кишечного содержимого, что способствует более раннему восстановлению активной перистальтики.
В ряде случаев при терминальной фазе заболевания у больных применяют перитонеальный лаваж - проточное промывание брюшной полости растворами антибиотиков и антисептиков. Метод имеет свои преимущества (уменьшение интоксикации, улучшение функции почек) и недостатки (препятствуют естественному отграничению воспалительного очага, удаляются естественные защитные механизмы). (Статистически достоверных благоприятных результатов нет, но в отдельных случаях получены хорошие результаты. В последние годы с хорошим эффектом используют плановые релапаротомии в послеоперационном периоде. Через сутки после операции выполняют релапаротомию с тщательным промыванием брюшной полости и дренированием. Последующие релапаротомии производят через 1-2 дня в зависимости от характера и количества оттекающего по дренажам отделяемого и общего состояния больного. В последнее десятилетие широкое применение влечении перитонита получили методы экстракорпоральной детоксикации (УФО-облучение крови, гемосорбция, плазмаферез, гипербарическая оксигенация и др. ).
Прогноз всегда очень серьезен. Летальность зависит от причины перитонита, сроков оперативного лечения (см. соответствующие разделы). Операция на фоне септического шока дает летальность 80-90%.
Краткая медицинская энциклопедия
Перитонит (peritonitis; греч. peritonaion брюшина-ь-itis) — воспаление брюшины. В подавляющем большинстве случаев развивается как осложнение гнойных заболеваний, прободения или повреждения органов брюшной полости. Значительно реже его возникновение связано с переносом возбудителей инфекции током крови или лимфы из какого-либо отдаленного очага воспаления (тонзиллит, пневмония и др.). В тех случаях, когда источник воспаления установить не удается, говорят о криптогенном, или безо- чаговом, перитоните.В зависимости от распространенности воспалительного процесса различают местный и общий (разлитой) Перитонит, отграниченный и распространенный П., а по характеру течения — острый и хронический. Хронический Перитонит, как правило, является осложнением таких заболеваний, как туберкулез, ревматизм, злокачественные опухоли различных органов.
Острый Перитонит наиболее часто развивается вследствие прободения (перфорации) или повреждения полых органов, а также острых воспалительных заболеваний органов брюшной полости. В результате воздействия микроорганизмов и их токсинов развивается парез кровеносных сосудов брюшины с отеком и явлениями застоя. Одновременно поражается нервно-мышечный аппарат жел.-киш. тракта, что приводит к паралитической непроходимости кишечника, застою кишечного содержимого, нарушению всех видов обмена, в первую очередь водно-солевого с резким обезвоживанием организма. За счет всасывания микробных токсинов и продуктов распада кишечного содержимого нарастает интоксикация. Нарушаются физиологические функции жизненно важных систем организма.В течении острого П. различают три стадии. I стадия (1—2-е сутки от начала заболевания) характеризуется очаговым воспалением брюшины; II стадия (2—5-е сутки) — вовлечением в процесс значительной части брюшины и нарастающим ухудшением состояния больного; в III стадии (более 5 сут.) перитонит принимает разлитой характер: процесс распространяется на всю брюшную полость или на большую ее часть и без лечения практически всегда заканчивается смертью больного. Указанные сроки условны, т. к. возможен переход перитонита в III стадию уже на 2—3-и сутки заболевания. Вместе с тем течение П. может остановиться в I, а иногда и во II стадии, если область воспаления отграничивается от остальных отделов брюшной полости фибринозными наложениями, а затем рыхлыми сращениями. При таком отграниченном местном П. воспалительный процесс может постепенно стихнуть или завершиться формированием изолированного абсцесса брюшной полости. Ранняя операция с последующим правильным лечением также обычно останавливает развитие перитонита и предупреждает его переход в следующую стадию.Постоянный признак П. — боли в животе. Вначале они могут быть локализованными в области органа, являющегося источником воспаления, позднее принимают разлитой характер. Сильные боли заставляют больного принимать вынужденное положение, чаще с приведенными к животу бедрами. Живот напряжен, не участвует в акте дыхания, пальпация резко болезненна. Степень напряжения мышц живота отчасти отражает распространенность воспалительного процесса. Характерным для П. является симптом раздражения брюшины (Блюмберга — Щеткина) — при пальпации живота резкая болезненность возникает в момент быстрого отдергивания пальпирующей руки. При аускультации живота кишечные шумы не определяются (прекращение перистальтики). Очень часто наблюдается рвота, к-рая в дальнейшем становится неукротимой. Язык сухой, обложен серым или коричневым налетом. Пульс учащается по мере развития процесса, наполнение его падает, он становится едва ощутимым. АД постепенно понижается. Температура тела вначале высокая, затем может снижаться, кожа бледнеет, черты лица заостряются, и оно принимает характерный вид — так наз. маска Гиппократа. В крови с первых дней заболевания отмечается лейкоцитоз, в дальнейшем — сдвиг лейкоцитарной формулы влево. В моче — белок, эритроциты, зернистые цилиндры. При рентгенол. исследовании можно обнаружить наличие свободного газа в брюшной полости (при перитоните, обусловленном перфорацией полого органа), скопление жидкости и газов в кишечнике в виде множественных горизонтальных уровней (за счет непроходимости кишечника). У ослабленных больных, лиц пожилого возраста и леченных антибиотиками П. может иметь стертое клиническое течение.
При подозрении на перитонит необходима немедленная госпитализация в хирургическое отделение. До установления диагноза ни в коем случае нельзя применять клизмы, грелки и слабительные средства, вводить наркотические анальгетики. Больному нельзя пить и принимать пищу.Как правило, показано экстренное оперативное вмешательство, основной задачей к-рого является ликвидация очага, вызвавшего П. (удаление воспаленного червеобразного отростка слепой кишки, ушивание прободной язвы желудка или двенадцатиперстной кишки и т. д.). Во время операции из брюшной полости удаляют экссудат, промывают ее жидкостью с антибиотиками или антисептиками, затем вводят в брюшную полость антибиотики. Посев взятого при операции экссудата позволяет в послеоперационном периоде проводить антибактериальную терапию с учетом чувствительности возбудителя к антибиотикам. Операцию завершают дренированием брюшной полости дренажными трубками, через к-рые эвакуируется экссудат из брюшной полости и вводят антибиотики. Одновременно внутримышечно или внутривенно вводят антибактериальные средства, вливают плазму, кровезаменители и другие растворы, назначают витамины, сердечные гликозиды и др. Важное значение имеет борьба с парезом жел.-киш. тракта путем длительной аспирации содержимого желудка и тонкой кишки (см. Дренирование}, введения средств, стимулирующих моторно- эвакуаторную функцию жел.-киш. тракта (прозерин, калимин, церукал и др.). При тяжелой интоксикации проводят гемосорбцию, реинфузию подвергнутой УФ-облучению крови. Кормление больных начинают только после появления признаков восстановления перистальтики кишечника.
Прогноз при П. всегда серьезен. Чем раньше госпитализирован и оперирован больной, тем больше вероятность его выздоровления.
Перитонит у детей развивается чаще как осложнение аппендицита. Причиной П. у детей может быть также прободение язвы при стафилококковом или брюшно-тифозном энтероколите, перфорация меккелева дивертикула (см. Меккеля дивертикул). Реже П. возникает как следствие воспалительного про-цесса в желчном пузыре, яичниках. Особое место занимает диплококковый перитонит; входными воротами инфекции может быть слизистая оболочка зева, влагалища. Симптомами П. являются рвота, боли в животе, повышение температуры тела до 38—39°. Ребенок становится беспокойным или вялым (адинамичным). По мере прогрессирования П. нарастает тахикардия, при этом частота пульса не соответствует температуре, в крови возрастает лейкоцитоз. Стул чаще задержан, но у детей раннего возраста возможен понос. По мере прогрессирования интоксикации состояние ухудшается: нарастает адинамия, кожа принимает сероватый оттенок, появляются жажда, сухость слизистых оболочек и кожи; язык сухой, обложен, диурез резко снижен.Наибольшее значение в диагностике П. у детей имеет выявление местных симптомов. Как правило, отмечаются выраженная разлитая болезненность при пальпации и перкуссии живота, защитное напряжение мышц брюшной стенки, симптом Блюмберга — Щеткина. Перистальтика ослаблена, в далеко зашедших случаях развивается метеоризм, обусловленный парезом кишечника. Особую трудность представляет диагностика П. у детей первых 3 лет жизни, т. к. в этом возрасте одни и те же общие расстройства могут возникать при самых различных заболеваниях, в то же время достоверно выявить жалобы не удается, а исследование живота часто затруднено поведением ребенка. В таких случаях нужно пальпировать живот ребенка во время сна, к-рый можно вызвать искусственно (после клизмы с хлоралгидратом), но это может быть применено только врачом в стационаре. Особого внимания за-служивает перитонит у новорожденных. Он может развиваться как проявление сепсиса. Мекониевый перитонит возникает на почве врожденной непроходимости кишечника. Клин. картина в этих случаях характеризуется упорной рвотой, вздутием живота, отечностью передней брюшной стенки.Ребенка нужно немедленно доставить в хирургический стационар. До госпитализации ему нельзя давать пить и есть, ставить очистительные клизмы и т. д. Лечение заключается в экстренном оперативном вмешательстве. Во всех случаях необходима предоперационная подготовка в течение нескольких часов. Целью операции является устранение источника П. и удаление экссудата из брюшной полости. При разлитом аппендикулярном перитоните у детей в послеоперационном периоде с успехом применяют длительное промывание брюшной полости. Антибиотики вводят внутримышечно или внутривенно, а также в брюшную полость. Показано также внутривенное капельное введение 10% р-ра глюкозы с инсулином, плазмы, солевых растворов.Прогноз при П. у детей зависит от срока, прошедшего от начала заболевания до оперативного вмешательства. При правильном, своевременном лечении и рациональном ведении послеоперационного периода в большинстве случаев наступает выздоровление.
