Сердечно-сосудистая недостаточность кровообращения
Недостаточность кровообращения хроническая острая мозговая степени сердечная классификация лечение симптомы стадии
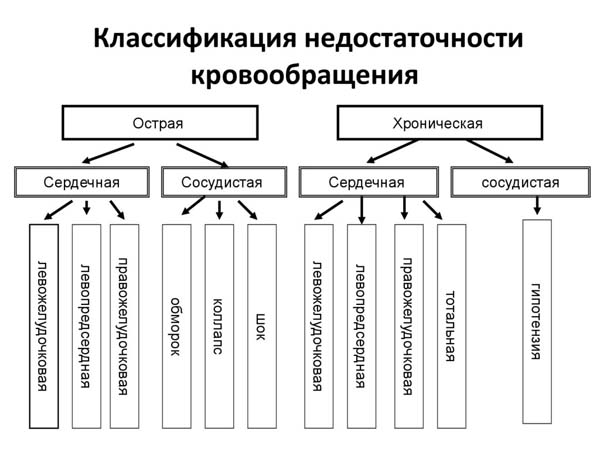
Недостаточность кровообращения. Сердечная недостаточность и сосудистая недостаточность (см. ) являются самостоятельными патологическими формами недостаточности кровообращения, которые нередко осложняют одна другую. Для проведения целенаправленной терапии необходимо выявление ведущей формы.
Сердечно-сосудистая недостаточность
Сердечно-сосудистая недостаточность - патологическое состояние, характеризующееся недостаточностью кровообращения в результате снижения гемодинамической функции сердечно-сосудистой системы в целом. Клинически проявляется симптомами как сердечной недостаточности, так и сосудистой недостаточности. С.-с. н. может быть острой и хронической. Типичными примерами острой С.-с. н. являются кардиогенный шок при остром инфаркте миокарда, сочетание правожелудочковой сердечной недостаточности с коллапсом при тромбоэмболии легочных артерий, развитие левожелудочковой и тотальной сердечной недостаточности и коллапса при тяжелых формах течения септического эндокардита, острого миокардита. При этих заболеваниях С.-с. н. часто является непосредственной причиной смерти больных. Хроническая C.- с. н. наблюдается, напр., при авитаминозах, тиреотоксикозе, хронических инф. болезнях, гипоксии разной природы. На практике вместо термина «хроническая сердечнососудистая недостаточность» обычно употребляется термин «недостаточность кровообращения».Лечение направлено на основное заболевание и включает патогенетическую и симптоматическую терапию сердечной недостаточности и коллапса в зависимости от их природы.
Сердечная недостаточность - патологическое состояние, характеризующееся недостаточностью кровообращения вследствие снижения насосной функции сердца. Причиной его могут быть перегрузка сердца повышенным объемом крови или (и) давлением (при пороках сердца, гипертонической болезни, легочном сердце и др.), а также снижение сократительной функции миокарда при уменьшении его массы (инфаркт миокарда, постинфарктный кардиосклероз, аневризма сердца и др.), дегенеративных изменениях (при амилоидозе, гемохроматозе и др.), миокардите, кардиомиопатии, миокардиодистрофии различной этиологии.
В клин, практике С. н. нередко подразделяют на левожелудочковую и правожелудочковую. Согласно классификации Н. Д. Стражеско и В. X. Василенко, выделяют три стадии недостаточности кровообращения. I стадия характеризуется одышкой, тахикардией, утомляемостью только при физической нагрузке. Во II стадии появляются клин, признаки застоя крови в органах и тканях, сопровождающиеся обратимыми нарушениями их функции. Эту стадию подразделяют на II А (признаки застоя нерезко выражены и определяются преимущественно только в малом или только в большом круге кровообращения) и II Б (значительные гемодинамические нарушения выявляются в обоих кругах кровообращения, сопровождаются отеком органов и тканей). В III стадии к признакам, свойственным II Б стадии, присоединяются необратимые морфол. изменения органов вследствие их длительной гипоксии, белковой дистрофии, развитии в них склероза (гемосидероз легких, цирроз печени и др.). Выделяют также доклиническую стадию С. н., распознавание к-рой возможно только в условиях нагрузочных тестов с использованием специальных инструментальных методов.
Американская ассоциация кардиологов предложила классификацию С. н. с выделением 4 классов функциональной недостаточности сердца. I класс характеризуется признаками гипертрофии миокарда при отсутствии нарушений гемодинамики. При сердечной недостаточности II класса во время физической нагрузки отмечается повышение давления в желудочках сердца в конце диастолы и в легочной артерии, а также венозного давления. III и IV классы характеризуются прогрессирующим нарушением гемодинамики в покое.
Патогенез сердечной недостаточности зависит от ее причин. В большинстве случаев ведущее значение имеет снижение сократимости миокарда, к-рое практически всегда обусловлено нарушением энергетического обеспечения сокращений сердца за счет недостаточного образования и снижения эффективности использования АТФ в сердечной мышце. Этому способствуют уменьшение доставки кислорода в сердечную мышцу (при гипоксемии у больных с дыхательной недостаточностью, анемии, снижении кровотока в миокарде), повышенное его использование (при гиперфункции миокарда, вызванной перегрузкой сердца, тиреотоксикозом и др.), неполная его утилизация сердечной мышцей при недостатке нек-рых ферментов (напр., при сахарном диабете, авитаминозе Вз).
При недостаточности левого желудочка сердца повышение венозного давления и задержка жидкости происходят в малом круге, а при правожелудочковой С. н. — в большом круге кровообращения. При левожелудочковой С. н. застой в венах малого круга кровообращения сопровождается рефлекторным повышением тонуса легочных артериол, препятствующим развитию отека, но при этом повышается давление в легочном стволе и правом желудочке сердца, обусловливая его перегрузку, к-рая со временем приводит и к правожелудочковой недостаточности.
Клавпеекве проявлеввя определяются характером заболевания сердца, скоростью развития и степенью С. н., преимущественным вовлечением в патол. процесс левых или правых отделов сердца. По скорости развития выделяют острую С. н., возникающую почти внезапно или в течение нескольких часов, и хроническую С. н., развивающуюся в течение нескольких недель, месяцев, лет.
Острая С. н. чаще всего проявляется сердечной астмой и отеком легких у больных с острым инфарктом миокарда, после физической перегрузки у больных с нек-рыми пороками сердца, аневризмой сердца, при пароксизме гипертензии у больных хромаффи-номой или кризах при гипертонической болезни, при миксом^ левого предсердия. При тромбоэмболии легочных артерий, а также при разрыве межжелудочковой перегородки развивается правожелудочковая острая С. н.; при миокардите, отравлениях кардио-тропными ядами - обычно право- и левожелудочковая одновременно.
Хроническая С. н. на ранних стадиях развития проявляется в основном симптомами уменьшения сердечного выброса: быстрой утомляемостью, мышечной слабостью, чувством нехватки воздуха, зябкостью, при физической нагрузке наблюдаются одышка, ощущение сердцебиений. По мере прогрессирования С. н. начинают преобладать жалобы, отражающие развитие застоя в органах (П стадия недостаточности кровообращения). При левожелудочковой С. н. на первый план выступает одышка при все меньшей физической нагрузке, а затем возникающая и в покое, особенно при горизонтальном положении тела, из-за чего больные предпочитают сидеть или стоять - ортопноэ. По ночам появляются приступы удушья - сердечная астма; физическая нагрузка может привести к развитию отека легких. При прогрессировании правожелудочковой недостаточности больные жалуются на снижение дневного диуреза, появление отеков на стопах и голенях к концу дня. Затем отеки становятся постоянными, распространенными, но более выраженными на низкорасположенных участках тела - гипостатические отеки. Увеличивается живот за счет метеоризма, застойного увеличения печени, позднее -асцита. Возможны тошнота и снижение аппетита (застойный гастрит). При митральном стенозе нередко появляются кашель, кровохарканье.
При обследовании больного часто выявляют симптомы, указывающие на причину С. н. (признаки порока сердца, легочного сердца, артериальная гипертензия и т. д.). Из симптомов левожелудочковой С. н. наибольшее значение имеют ортопноэ, расширение границ относительной сердечной тупости влево при ослабленном и разлитом верхушечном толчке (признак дилатации левого желудочка); тахикардия в сочетании с маятникообразным ритмом; глухой I тон (или его ослабление) при наличии акцента II тона сердца над легочным стволом; галопа ритм; наличие влажных (застойных) хрипов в нижних отделах легких. К основным признакам правожелудочковой С. н. относятся набухание шейных вен, не исчезающее на вдохе; акроцианоз; наличие отеков; расширение границ сердца вправо (признак дилатации правого предсердия); появление систолического шума над мечевидным отростком; увеличение печени, край к-рой при пальпации определяется без труда при отсутствии асцита; наличие асцита, гидроторакса. Одновременно все признаки обнаруживают редко. В терминальных стадиях С. н. больные, как правило, истощены, вялые, адинамичные; цианоз кожи сопровождается бледностью и желтушностью. Печень вследствие развития цирротических изменений становится плотной и не уменьшается в размерах при применении мочегонных средств. Часто наблюдается асцит. При исследовании крови нередко выявляют нарушения ее свертываемости. В моче почти постоянно обнаруживают белок.
Диагноз С. н. у больных с заболеванием сердца не представляет трудностей и устанавливается по характерным клин, признакам без применения дополнительных методов исследования. Последние необходимы для определения доклинической стадии С. н. С целью ранней диагностики С. н. целесообразна оценка переносимости больным физической нагрузки. Жалобы на появление одышки и сердцебиения при незначительной физической нагрузке (подъем по лестнице на 2—3-й этаж), неадекватные изменения сердечного выброса при проведении нагрузочных тестов (на велоэргометре) свидетельствуют о наличии скрытой сердечной недостаточности. Дифференциальный диагноз чаще проводят с дыхательной недостаточностью, при к-рой одышка чаще имеет экспираторный характер (затруднен и удлинен выдох) и не усиливается в горизонтальном положении тела; цианоз является диффузным, т. е. характерным для легочной недостаточности; по анамнезу и данным обследования больного выявляют наличие бронхолегочной патологии. У больных с хрон. заболеваниями легких возможно сочетание сердечной и легочной недостаточности в случае развития и декомпенсации легочного сердца.
Лечение. При острой С. н. проводят неотложную терапию соответственно клин, проявлениям и причинам С. н. Лечение начинают на месте распознавания острой С. н. и продолжают в стационаре. В большинстве случаев показаны внутривенное введение мочегонных средств, сердечных гликозидов, применение периферических вазодилататоров, при возможности используют ингаляции кислорода.
Лечение хронической С. н. в основном проводится амбулаторно, включает, помимо терапии основного заболевания (напр., ишемической болезни сердца), ограничение физической активности и психоэмоционального напряжения, занятия ЛФК, использование богатой белком и витаминами диеты с ограничением поваренной соли до 3-4 г в сутки (иногда до 1-2 г в сутки) и жидкости (до 800—1200 мл в сутки), лекарственное воздействие на патогенетические звенья С. н. Основным патогенетическим средством лечения хронической С. н., развившейся в результате гиперфункции миокарда, являются сердечные гликозиды. Парентерально вводят строфантин, коргликон, дигоксин. Перорально применяют дигоксин, изоланид и др. Доза сердечных гликозидов подбирается врачом индивидуально. Средний медработник помогает контролировать эффективность подобранной дозы (по динамике одышки, отеков, переносимости больным нагрузки и т. п.) и ее безопасность.
При наличии периферических отеков, гидроторакса, асцита используют мочегонные средства — фуросемид, урегит, гипотиазид и др. в сочетании с антагонистами альдостерона (верошпироном и др.) и препаратами калия (калия хлоридом, панангином и др.). Для длительного применения используют калийсберегающие диуретики (триамтерен, триампур). Эти средства назначает врач; средний медработник помогает контролировать их действие, измеряя диурез и массу тела больного в динамике. В процессе лечения диуретиками периодически необходимо исследовать содержание в крови калия, натрия, мочевой кислоты и показатели кислотнощелочного баланса.
В ряде случаев целесообразно применение препаратов, улучшающих гемодинамику за счет периферического сосудорасширяющего действия (вазодилататоры). К ним относят нитроглицерин, нитросорбид, корва-тон (в основном снижают тонус вен), апрес-син, фентоламин (расширяют артериолы), нитропруссид натрия, празозин (действуют на тонус артериол и венул). При их использовании возможны снижение АД, появление или усиление тахикардии, развитие отеков, устойчивых к действию мочегонных средств. Назначает вазодилататоры и контролирует эффект их действия только врач.
Прогноз зависит от характера заболевания сердца, а также от степени тяжести С. н. (при острой форме) и стадии недостаточности кровообращения (при хрон. форме). При своевременном и полном устранении причин С. н. (напр., путем хирургического лечения порока сердца) прогноз благоприят-' ный. Рациональная комплексная терапия и диспансерное наблюдение за больным с хронической С. н. повышают переносимость нагрузки и отдаляют летальный исход. При необратимых изменениях внутренних органов прогноз неблагоприятный.Профилактика у больных с имеющейся С. н. направлена на борьбу с обострениями и прогрессированием основного заболевания, предупреждение его осложнений, а также на обеспечение должного режима физической активности путем правильного трудоустройства больного, улучшения (при необходимости) его бытовых условий.
