Абсцесс лечение симптомы
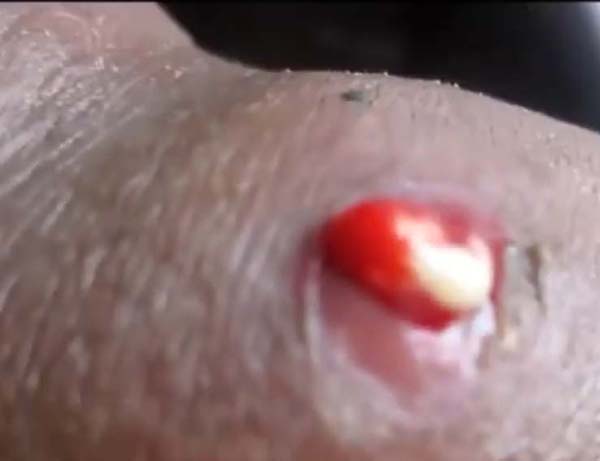
Абсцесс - гнойное воспаление ткани с образованием ограниченного очага распада. Возбудителем абсцесса мягких тканей чаще являются стафило- и стрептококк, при абсцессах прочих локализаций характер флоры зависит от причины его возникновения (например, при аппендикулярном абсцессе возбудителем обычно является кишечная палочка) в сочетании с неклостридиальной анаэробной флорой и кокками.
При абсцессе имеется четкое отграничение очага воспаления от окружающих тканей. В ранние сроки -это грануляционная ткань, при последующем течении вокруг грануляционной ткани образуется соединительнотканная оболочка. Наличие пиогенной мембраны резко ухудшает проникновение антибиотиков из кровотока в полость абсцесса, однако интоксикация организма за счет всасывания токсических продуктов из очага распада сохраняется. При нарушении пиогенной мембраны (резкое повышение давления в полости абсцесса) или снижении общих и местных иммунных механизмов инфекция распространяется из абсцесса, сопровождаясь сепсисом и гнойными затеками.
Лечение только оперативное, вид вмешательства зависит от величины и локализации абсцесса.
Абсцесс лечение симптомы Большая медицинская энциклопедия Изд 1 т. 1
Абсцесс, нарыв, или гнойник, ограниченное скопление гноя в тканях или органах. Иначе говоря, абсцесс представляет полость, наполненную гноем, в тканях и органах—в таких местах, где раньше никакой полости не существовало.
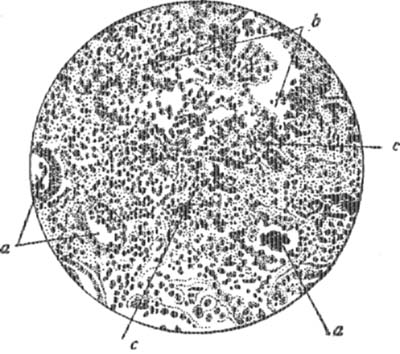
Патологическая .анатомия, Абсцесс образуется в результате гнойного воспаления, обладающего склонностью к отграничению. На определенном участке ткани или органа сначала развивается воспалительная инфильтрация. Количество лейкоцитов в ней все возрастает, и, наконец, они совершенно заполняют обычную ткань захваченной воспалением области. Это скопление лейкоцитов обусловливается непрерывной эмиграцией их из кровеносных сосудов и, может быть, образованием их на месте. Связь между элементами основной ткани нарушается, они подвергаются сдавлению, некрозу и расплавлению. Процесс инфильтрации по периферии вследствие демаркации останавливается, а в центре инфильтрата наступает размягчение; в конечном итоге образуется полость, наполненная гноем (абсцесс). Макроскопически гной остро образующегося Абсцесс а представляет то более густую, то более жидкую непрозрачную массу серо-желтого, или желто-зеленого, или слизисто-желтого вида, в которой содержатся в большей или меньшей мере обрывки мертвой ткани. Под микроскопом гной состоит в главной массе из полиморфно-ядерных нейтрофильных лейкоцитов, живых и мертвых, и из разрушенных элементов местной ткани (см. рис. 1). В лейкоцитах при соответствующих методах обработки можно обнаружить капельки жира и гликогена. Самое расплавление ткани и образование в' ней полости А. происходит вследствие нарушения циркуляции крови, механического разъединения тканевых элементов и действия на них образующихся в воспаленном очаге ферментов. Тканевые элементы подвергаются дегенерации и некрозу; затем они разжижаются пептони-зирующим действием ферментов, выделяющихся из тел распадающихся лейкоцитов и отмирающих клеток местной ткани (аутолитические ферменты). Некоторые придают значение в этом отношении и жизнедеятельности микроорганизмов, которые являются обычной причиной гнойного воспаления. Величина абсцесса бывает различна — от микроскопического включения до скопища гноя в литр и более. Между этими крайними размерами располагаются абсцессы всевозможной величины. Рост Абсцесса совершается путем вовлечения в нагнои-тельный процесс все больших и бблыпих участков окружающей ткани. Расширение абсцесса зависит от многих условий. Здесь имеют значение рыхлость и резистентность ткани, способность или неспособность ее образовывать демаркационный барьер, сила ферментативного действия гноя, общие силы организма и* состояние его защитных сил. Если вскрыть острый абсцесс и осмотреть его полость, то ее стенки представляются покрытыми сгущенным гноем и обрывками распадающейся ткани. Несколько иначе обстоит дело в этом отношении с А., имеющими хроническое течение. Эти Абсцессы развиваются из острых абсцессов вследствие ослабления вирулентности возбудителей или образуются после гибели бактерий вокруг инородных тел (гнойники мозга, гнойники вокруг пуль, осколков снарядов, секвестров и т. д.). Вокруг гнойника в этих случаях развивается грануляционная ткань из первичной демаркационной капсулы.
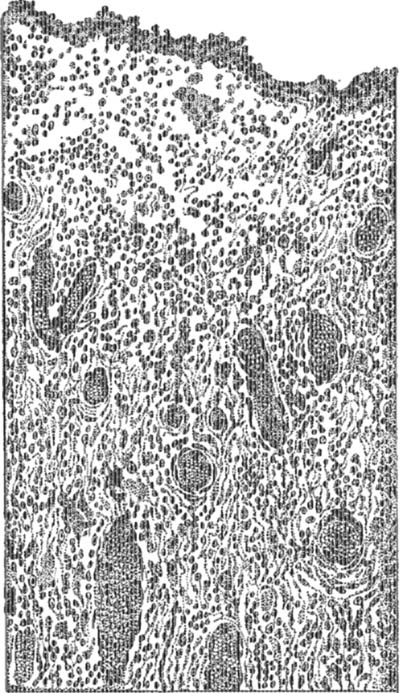
Эта грануляционная оболочка продолжает выделять гной и называется гноеродной оболочкой (membrana pyogeriica — см. рис. 2). Подобную гноеродную оболочку приходится наблюдать и при т. н. холодных А. Это название последние получают потому, что развиваются очень медленно, не сопровождаются признаками острого воспаления и в большинстве сами по себе не дают болевых ощущений. Гной холодных Абсцесс — обычно жидкий, серозный, клочковатый. Развитие этих Абсцесс ов происходит, гл. обр., при кариозных туб. процессах костей. Микроскопическая особенность хрон. гнойников состоит в нек-ром изменении клеточного состава воспалительного эксудата и инфильтрата. На ряду с нейтрофилами в гною может наблюдаться примесь лимфоцитов. В инфильтрате окружающей ткани преобладают клетки лимфоидного типа (мелкоклеточный инфильтрат). — А. могут локализоваться в самых разнообразных тканях и органах тела. В зависимости от положения А. его содержимое может принимать иногда нек-рые особенности, напр.: в Абсцессе печени стенки бывают покрыты желчью; при центральных костных А. па внутренней поверхности стенок могут быть мелкие секвестры; в абсцессах, расположенных вблизи полости рта или прямой кишки, развиваются часто дурно пахнущие газы; в абсцессах вокруг инородных тел находят обрывки платья, пули, осколки снарядов, куски мертвой кости и т. п.
Этиология и механизм образования А. Абсцесс можно вызвать искусственно впрыскиванием в ткани нек-рых хим. веществ (скипидара, кротонового масла и т. д.); получаются настоящие А., т. е. полости, наполненные гноем. Но эти Абсцессы отличаются от тех, с которыми приходится встречаться в практике, тем, что они не обладают склонностью к прогрессированию и образованию метастазов. В практике приходится иметь дело с такими, абсцессами которые вызываются возбудителями нагноения—гноеродными микроорганизмами, проникающими в глубь тканей тем или иным путем. В одних случаях нагноение вызывается микробами, живущими в здоровом организме в виде сапрофитов на поверхности тела, в тех или других полостях,— при изменении условий их жизни они делаются патогенными (эндогенная инфекция); в других случаях они заносятся извне, главным образом, через соприкосновение с очагами нагноения или с теми или другими, содержащими микроорганизмы, предметами (экзогенная инфекция). Одни из микроорганизмов вызывают нагноение своей жизнедеятельностью, другие — продуктами распада своих тел. Из первой группы гнойники наиболее часто вызывает стафилококк (Staphylococcus albus, aureus, flavus, citreus). Более опасны те стафилококки, которые внедряются в ткань из имеющихся очагов нагноения. Стафилококковая инфекция обладает склонностью давать вообще ограниченные нагноения, и форма последнего в виде абсцесса является для нее характерной. Вторым частым возбудителем нагноения и образования А. является стрептококк, к-рый часто обнаруживается в гнойниках в симбиозе со стафилококком. В чистом виде стрептококковая инфекция обладает более прогрессирующим характером и ведет чаще к флегмонозным процессам. Из других возбудителей этой группы следует указать на пневмококк и гонококк. Пневмококк (Pneumococcus Frankel’я) вызывает фибринозное воспаление легких, но в ослабленном состоянии, попадая в ткани, может дать нагноение. Гонококк (Gonococcus Neisser ’а) поражает слизистую оболочку мочевых путей, но, попадая в окружающие ткани, дает нагноение. Из второй группы самое важное значение имеет кишечная палочка (Bacterium coll commune), к-рая нередко ведет к образованию А. в результате аппендицитов, периколитов, холециститов и т. д. В жарком климате дает нагноение и дизентерийная амеба (гнойники печени). Наконец, следует упомянуть синегнойную (Bacillus pyocyaneus) и тифозную (Bacillus typhosus) палочки. Первая водится и дает нагноение в местах, где /имеется обильное выделение пота, напр., в подмышечных и паховых областях; вторая дает нагноения в костях, в желчном пузыре и т. д. Разные бактерии дают нагноения со свойственными им особенностями, так что по свойству гноя Абсцесса можно иногда сделать заключение о роде участвующих в его образовании микроорганизмов. Например, стафилококковый гной — слизисто - желтый, стрептококковый—желтый и жидкий, Синегнойная палочка продуцирует сине-зеленый гной, кишечная палочка — коричневатый и зловонный, тифозная—более кровянистый. Механизм развития А. в разных частях и органах тела различен, т. к. пути и способы заноса микроорганизмов неодинаковы. Поры нашего тела, отверстия потовых желез, выводные протоки других желез, разного рода повреждения и ранения покровов,— все это ворота для внедрения инфекции, дающей гнойники. Таковы, например, гнойники потовых желез в подмышечных впадинах, гнойники молочных желез (гнойные маститы), развивающиеся на почве задержки молока в послеродовом периоде и проникания микроорганизмов через млечные ходы и околососковые трещины. Из источников существующего нагноения микроорганизмы проникают по лимфатическим путям в лимфатические железы, там задерживаются и нередко дают абсцессы желез. Так, при процессах в полости рта наблюдаются гнойники лимфатич. желез шеи; даже незначительные процессы на конечностях могут повести к инфильтрации и нагноению подмышечных и паховых желез; гнойники специально паховых желез наблюдаются при мягком шанкре (ulcus molle) наружных половых органов и при гонор-рее? Гнойный процесс в железах часто сопровождается нагноением окружающей клетчатки с образованием обширных гнойников, в которых железы уже являются одним из элементов распада. Гнойные паротиты развиваются не только метастатически, но и путем инфекции из полости рта через выводной проток, особенно у лиц ослабленных, лишенных в силу тех или иных причин возможности жевать. В полости рта одним из частых нагноений являются гнойники десен вблизи ячеек кариозных зубов (parulis). Крипты миндалин облегчают проникание инфекции в их ткань, где может развиться флегмонозная инфильтрация с образованием гнойника. Из области зева инфекция может проникнуть в клетчатку задней стенки глотки и повести там к образованию заглоточного абсцесса. Последний может также развиться на почве расплавления лежащих под слизистой глотки лимфатических желез (при скарлатине); иногда здесь образуются холодные А. на почве кариозного процесса верхних шейных позвонков или костей основания черепа. Образование в слизистой оболочке прямой кишки язв и трещин в заднем проходе нередко ведет к воспалению и развитию гнойников в пе-рипроктальной клетчатке. Гонорройное воспаление мочеиспускательного канала иногда дает повод к образованию А. вокруг уретры, в предстательной железе, в придатках яичек, в паховых железах. В развитии абсцессов внутренних органов важную роль играют метастазы гноеродных бактерий; эти абсцессы развиваются также на почве повреждений и общих инфекционных заболеваний. Из первичного гнойного очага микроорганизмы попадают в кровь в большем или меньшем количестве.
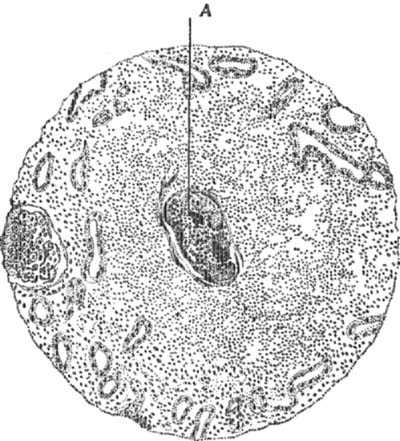
В крови они подвергаются действию бактерицидных сил сыворотки, и многие погибают. Однако, часть их может осесть в тканях или органах с ослабленной сопротивляемостью и дать начало новому очагу нагноения (метастатический абсцесс). Эти же метастатические Абсцессы могут развиваться и эмболическим путем. В очагах воспаления, особенно с развитой венозной сетью, развивается обычно тромбоз вен, при чем тромбы инфицируются. Эти тромбы могут давать эмболы и вести к развитию А. в отдаленных органах (см. рис. 3). Таким путем могут развиваться А. мозга (при эндокардите, остеомиэлите), Абсцесс легких и печени (при гнойном аппендиците, амебной дизентерии в жарких странах), гнойники селезенки, почек (гематогенный гнойник почки), паранефриты, остеомиэлиты, поддиафрагмальные А., Абсцесс в межмышечной ткани на почве заноса из воспаленного легкого пневмококковой инфекции и т. д. Частой причиной абсцесса мозга являются ранения черепа. Особенно часто А. мозга вызываются гнойным воспалением среднего уха, нагноением в глазнице и в придаточных полостях носа. Общие инфекционные заболевания (инфлуэнца, рожа и т. д.) могут также повести к развитию Абсцесс мозга. Абсцесс легких часто возникают в результате осложнения нагноением крупозной или катар ральной пневмонии.—В некоторых случаях причину развития А. трудно выяснить, напр., при остром остеомиэлите место вхождения микробов в организм остается неизвестным. Иногда Абсцесс развиваются вследствие перехода воспаления с соседних органов , напр., у женщин послеродовые заболевания могут повести к расплавлению и к образованию А. в тазовой клетчатке, гнойное воспаление лоханки может повести к нагноению в почке (урогенный гнойник почки) и к гнойному паранефриту. К развитию А. может повести даже ничтожное ранение кожных покровов, а тем более обширные повреждения, напр., огнестрельные и другие, в особенности с застрявшими инородными телами. Но и при операционных ранах, несмотря на все применяемые меры хирургии. профилактики, приходится наблюдать нагноения и А. Воздух сам по себе, повидимому, не содержит патогенных микроорганизмов, но через него может быть занесена т. н. дыхательная и капельная инфекция от лиц, участвующих в операциях. Чаще она заносится от прикосновения к ране рук, инструментов, перевязочных материалов и т. д., недостаточно обеззараженных. Наконец, инфекция.может попасть в рану с кожи больного, к-рую вполне обеззаразить перед операцией невозможно. Если в организме в момент операции имеется где-либо очаг нагноения, то микробы могут осесть в ране как в locus minoris resisten-tiae. Этим путем, повидимому, заражаются и образуют А. неосложненные переломы, подкожные и более глубокие гематомы и т. д. Развитию инфекции в ране противодействуют силы организма и тканей или естественная сопротивляемость инфекции, т. е. действуют гуморальные и целлюлярные силы, но, с другой стороны, существуют факторы, к-рые предрасполагают к инфекции, а именно: общая слабость б-ных, охлаждение, большие потери крови, травматизация тканей, нарушение кровообращения. При этих условиях в ранах развиваются нагноения вообще и отграниченные А. в частности.
Клиническое течение. Острые А. протекают клинически разно в зависимости от их размеров и локализации (расположения в поверхностных тканях или в более глубоких частях или в органах). Всякий острый А. начинается воспалительной инфильтрацией, и, если очаг располагается вблизи поверхности тела, выступают все признаки острого воспаления: rubor, calor, tumor, dolor. Затем, в зависимости от местоположения инфильтрата могут наступать те или другие фнкц. нарушения. В дальнейшем инфильтрат расширяется по периферии до момента образования демаркации и вместе с тем начинает выдаваться на поверхности тела в виде опухоли (см. рис. 4). Опухоль увеличивается и в центре подвергается гнойному размягчению, при чем кожа делается резко напряженной. При исследовании в этом месте обнаруживается зыбление. В это время кожа на месте размягчения очень истончена, а по периферии воспаленного очага прощупывается демаркационный валик. Если такой А. предоставлен сам себе, то истонченная кожа лопается, гной изливается наружу (А. вскрывается), и, т. о., А. может излечиться самопроизвольно. По выделении гноя, если в дальнейшем не происходит задержки секрета, полость А. спадается, воспалительный валик рассасывается, и взамен последнего появляется грануляционная ткань как результат регенеративного разрастания соединительнотканных клеток и эндотелия кровеносных и лимф, сосудов. Грануляционная ткань выполняет всю полость А., и место вскрытия А. покрывается эпидермисом. По существу, происходит то же, что и при оперативном вскрытии такого А. Надо только отметить, что при расплавлении гнойником частей органов со специальной функцией, в большинстве случаев восстановления этих частей не происходит. Нормальное строение и функция их навсегда погибают, и образовавшийся дефект заполняется соединительнотканным рубцом.—Несколько иначе обстоит дело, если А. образуется в глубоких тканях. Опухоль в этих случаях не имеет ясно очерченной формы, но представляется в виде разлитой припухлости, признаки острого воспаления не столь резки, и на первый план выступают боль и нарушение функции. Последнее особенно резко проявляется, если подфасциальные или межмышечные А. расположены в области подколенной ямки и локтевого сгиба или вообще вблизи больших суставов, т. к. в этом случае они сопровождаются контрактурами. Понятно, что глубокий А. самопроизвольно вскрывается не так легко, как лежащий поверхностно. Если расположенные над ним покровы толсты, то до вскрытия его наружу могут произойти затеки гноя в тканях. Так, если А. расположен под надкостницей, то над ним лежат надкостница, мышцы, апоневроз, подкожная клетчатка и кожа. Вследствие различной плотности этих тканей, размягчение их и прорыв через них гноя происходят не на одном уровне, и гной может застаиваться и распространяться между слоями этих тканей. Абсцессы глубоких тканей обычно достигают больших размеров, вмещая много гноя. С приближением их к поверхности они также дают зыбление. Еще менее значительны местные симптомы, если абсцессы лежат в глубине внутренних органов, или в местах, недоступных непосредственному исследованию, напр., А. поддиафрагмальные, А. печени, легких, мозга и т. д. Здесь, помимо имеющихся местных симптомов, получают значение косвенные признаки . ,Например, при А. легких—отхаркивание гноя, при А. печени—иногда желтуха, при А. почек—гнойная моча и при поддиафрагмальных А.—выпот в плевре и т. д. Предоставленные сами себе А. внутренних органов могут оказаться опасными для жизни или вследствие нарушения важных жизненных функций или потому, что при своем вскрытии могут повести к смертельным воспалениям соседних частей. Так, А. мозга могут вскрыться в боковые желудочки, А. печени и селезенки — в полость брюшины (перитонит), А. от аппендицита вызывают перитонит и забрюшинную флегмону и т. д. Многие абсцессы ведут к пиемии (см.). А. вблизи больших суставов могут вскрыться в последние, А. вблизи больших сосудов могут повести к их разъеданию и смертельному кровотечению. Иногда и не угрожающие жизни А. оставляют по излечении длительные функциональные нарушения. Напр., околосуставные абсцессы могут1 повлечь за собой тугоподвижность соответствующих суставов либо их контрактуру, абсцессы у заднего прохода дают свищи и т, д.
Кроме местных симптомов, при абсцессах, в зависимости от их размеров и положения, выступают явления общего характера. Из них важное значение имеет лихорадка. Высокая t° с вечерними повышениями и утренними ремиссиями является характерной для нагноений вообще и для А. в частности. С точки зрения общей биологии, лихорадка— полезный фактор как выражение реакции организма на всасывание продуктов распада и бактерийных ядов из гнойного очага, но она в то же время вредна в виду истощающего ее действия на организм вследствие длительности ее существования и сопровождающих ее других неблагоприятных явлений (озноб, поты, головные боли, нарушения пищеварения, рвоты и т. д.). От лихорадки зависит ускорение пульса и дыхания. Явления лихорадки особенно велики, когда из первичного абсцесса появляются метастазы в других органах и выступают признаки настоящей пиемии. Важным симптомом общего характера для А. служит гиперлейкоцитоз крови с преобладанием ней-трофилеза. Это—постоянный симптом при всякой гнойной инфекции как выражение общей реакции организма на инфекцию и всасывание бактерийных токсинов. Отсутствие гиперлейкоцитоза крови при явно гнойных процессах—плохой признак, т. к. указывает на неспособность организма реагировать на инфекцию. Количество лейкоцитов в крови может достигать большой высоты—20.000 и более в 1 куб. мм. Следует, однако, помнить, что число лейкоцитов варьирует и у здоровых лиц в зависимости от их состояния, в к-ром взята для исследования кровь (состояние покоя, работы, сна, после еды и т. д.). В общем, придавать значение лейкоцитозу следует тогда, когда число лейкоцитов значительно превышает 10.000. У детей количество лейкоцитов в крови выше,чем у взрослых, и 10.000 лейкоцитов у них считается норм, числом. При холодных А., образование к-рых связано с туб. поражением костей, местная реакция со стороны покровов, свойственная острому или горячему А., отсутствует. В большинстве случаев холодные А. в начальных стадиях развития мало доступны непосредственному исследованию, но если такой А. проявился, он имеет следующие признаки: опухоль дает зыбление, покрыта нормальной или почти нормальной кожей, безболезненна или мало болезненна, не имеет демаркационного валика. В случае вскрытия такого А. остаются незаживающие гноящиеся свищи. Особым свойством холодных А. является их наклонность перемещаться по тканям и давать т. н. натечные А. Последние возникают в результате прорыва капсулы холодного гнойника и перемещения гноя по рыхлой клетчатке вдоль крупных кровеносных сосудов и апоневрозов. На передвижение гноя влияют не только сила тяжести, но и пептические его свойства и сопротивляемость со стороны тканей. Скопившийся где-либо в нижележащих частях гной окружается грануляционной оболочкой. Практически с натечными А. приходится встречаться наиболее часто при туберкулезе позвоночника. Локализация этих абсцессов при поражении одной и той же части позвоночника может быть различной в зависимости от путей перемещения гноя. Например, при поражении процессом поясничной части позвоночника натечный А. может помещаться в паху, у передней верхней ости, на промежности и у заднего прохода. То же приходится сказать и о натечных абсцессах при поражении больших суставов, напр., тазобедренного.
Лечение. Радикальным методом лечения А. является оперативное его вскрытие. Рассечение абсцесса освобождает его полость от содержимого, уничтожает напряженность тканей, устраняет всасывание ядовитых веществ, ослабляет интенсивность общих явлений и, устанавливая постоянный сток отделяемому, ведет к выполнению полости грануляциями и заживлению. Но моменты, условия и методы вскрытия А. в разных случаях различны. В нек-рых случаях немедленное вскрытие А., как только установлено распознавание, имеет жизненное значение. Таковы А. печени, селезенки, легких, мозга, поддиафрагмальные и аппендикулярные, А., содержащие мочу и кал, и т. д. Возможно рано должны быть вскрыты и А. вблизи больших суставов, при острых остеомиэлитах и периоститах. В случае же А., расположенных ближе к поверхности тела, находящихся еще в стадии инфильтрации и не вполне еще сформировавшихся, следует сначала довести их согревающими компрессами и припарками до полного размягчения и приближения к поверхности. Этим вызывается ускорение отграничения и размягчения. Быстрое же отграничение А. и возможно раннее его вскрытие ведет к укорочению болезненного процесса и к меньшей потере фнкц. деятельности тканей. Эти подготовительные мероприятия необходимы и полезны также и при более глубоком положении А. В случаях, где еще нельзя доказать наличия гноя, но можно ожидать образования А., для ускорения его образования применяют облучивание рентгеном, которое ведет иногда к быстрому расплавлению инфильтрата и к отграничению от здоровых тканей. Применяется при этом 15—20% эритемной кожной дозы, при фокусном расстоянии в 25 см, с алюминиевым фильтром в 3 мм, а при глубоколежащих очагах — с цинковым фильтром в 0,5 мм.
Только при разрезах поверхностных А. можно применять анэстезию распылением хлорэтила. Вообще же при вскрытии А. больших и глубоколежащих следует прибегать к общему наркозу. Правильно выполненное короткое опьянение хлорэтилом или эфиром можно считать безопасным, в то же время этим вполне обеспечивается безболезненность операции для больных, а хирург получает определенную уверенность в своих действиях. Местная анэстезия новокаином при наличности инфильтрата не должна применяться, т. к. она увеличивает болезненное напряжение тканей, может вогнать бактерии и продукты воспаления в кровеносные и лимфатические сосуды и способствовать, таким образом, распространению инфекции на здоровые ткани. При глубоких абсцессах на конечностях иногда полезно оперировать с обескровливанием по Эсмарху, так как это дает возможность делать разрез послойно. Разумеется, операция должна производиться при соблюдении всех правил, предписываемых хирургической профилактикой.
При вскрытии А, разрез должен быть ровным, неизвилистым. Сосуды и нервы следует щадить, большие сосуды должны быть отделены и оттянуты в сторону. Хорошо делать разрезы по направлению естественных складок кожи, но никогда не следует из косметических соображений отказываться от разрезов в других направлениях, если они представляют выгоды в смысле обозрения полости гнойника и для стока отделяемого. На конечностях следует делать продольные разрезы, особенно в области естественных сгибов, например, в подколенном и локтевом. В некоторых случаях при разрезах, дойдя до слоев со многими нервами, лучше проникать в глубину тупо при помощи сомкнутого корнцанга и затем, найдя гной, расширить ход раздвиганием браншей. Так, например, можно поступать при подфасциальных А. околоушной железы, при абсцессах подчелюстных, поддиафрагмальных, околопочечных и т. д. Остановка кровотечения при разрезах А. достигается обычными хир. способами, при чем бьющие кровеносные сосуды должны быть перевязаны путем обкалывания. После удаления гноя полость рыхло тампонируется. Тампонада прежде всего останавливает кровотечение, затем отсасывает инфицированные вещества и препятствует, так. обр., всасыванию бактерийных ядов в кровь. При гнойниках, в к-рых имеется гниение, напр., вблизи полости рта, у пищевода или у заднего прохода, рекомендуется применять йодоформенную марлю. Впрочем, если таковой нет, с успехом можно пользоваться и простой гигроскопической марлей. Всякое выжимание, выдавливание из полости абсцесса, вытирание стенок, выспринцовывание или вымывание противопоказаны по той причине, что все это способствует распространению инфекции по лимфатическим и кровеносным сосудам. В случаях, в которых отделяемое обильно и ему следует дать свободный сток, рекомендуется применять резиновые или стеклянные дренажи, но их не следует оставлять вблизи больших кровеносных сосудов и брюшины из опасения пролежней в последних (аппендикулярные А., околопочечные, гнойники в малом тазу, на шее и т. д.). При вскрытии гнойников на конечностях, особенно вблизи больших суставов, необходимо применять шинные повязки на выпрямленных конечностях в целях предоставления им наибольшего покоя. Конечности следует придавать высокое положение. Иногда полезно применять по вскрытии А. влажные повязки (без клеенки или восчаной бумаги) из физиологического раствора или 3% раствора борной кислоты. Эти повязки способствуют разжижению и всасыванию раневого секрета и благоприятствуют рассасыванию остающихся инфильтратов. При хорошем течении не следует спешить со сменой первой повязки, а при смене ее надо щадить ткани и не вызывать кровотечения. На конечностях перед сменой повязки рекомендуется делать теплые мыльные ванны, способствующие отделению марли и очищающие кожу от секрета; на других местах, где применить местную ванну невозможно, глубокие слои повязки и тампоны можно разрыхлять перекисью водорода. С падением t° и с уменьшением отделяемого следует перевязывать еще реже, чтобы не вредить заживлению ран.—-Лечение вскрытых гнойников ведется с тампоном или бестам'понно. Бестампопное лечение в последнее время приобрело многих сторонников. В защиту своей точки зрения они приводят следующие доводы: тампон через несколько часов уже теряет свою капиллярность и, следовательно, делается для раны пробкой; бестампонный метод предоставляет нарастающим грануляциям полный покой и дает им возможность выявлять их бактерицидные силы; продолжительное тампонирование и дренирование вызывают раздражение со стороны окружающих тканей и мешают заживлению ран. Следует, однако, сказать, что слишком сильное увлечение бестампонным лечением не оправдывается действительностью. Несомненно, поверхностные А. после широких и правильно расположенных разрезов можно лечить без тампона, но при А. глубоких, лежащих под апоневрозом и между мышцами, обойтись совершенно без тампона и дренажа едва ли возможно. Тампон в таких случаях прежде всего нужен для остановки кровотечения непосредственно после вскрытия гнойника; тампоны и дренажи приходится применять и в дальнейшем, если того требуют условия течения раны. Шаблона быть не может, и оба метода могут дать в границах надлежащего их применения хорошие результаты, если применяются опытной рукой. Во всяком случае, бес-тампонное лечение в неопытных руках, примененное по шаблону, может оказаться иногда более вредным, нежели лечение с тампоном.—Весьма заманчив для лечения А. метод Morison’а, т. н. Bipp-метод (см.). Метод отсасывания гноя из полости А. и замещения его раствором (1,0:1.000,0) риванола (Morgenroth), получивший вначале значительное распространение, в наст, время теряет своих сторонников, так как слабые растворы действуют в полости А. мало бактерицидно, а более сильные убивают и клетки тканей.— Из вспомогательных методов, дополняющих лечение разрезом при абсцессе на конечностях, можно применять застойную гиперемию по Биру, хотя она более пригодна для флегмонозных процессов.
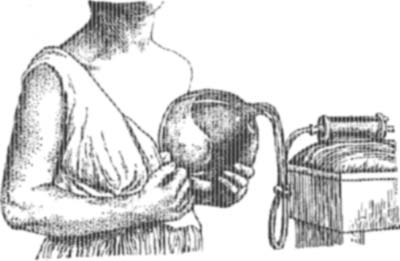
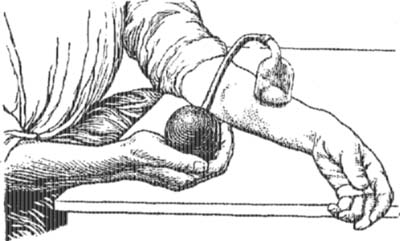
Полость вскрытого А. не должна тампонироваться, но должна удерживаться открытой с помощью резинового дренажа. Эластический резиновый бинт должен быть наложен центрально на конечность так, чтобы артерии не сдавливались совсем, а вены сдавливались настолько, чтобы вызывался только застойный отек. Бинт накладывается на 10—20 часов. Застойный отек благоприятствует оттоку из раны отделяемого и накоплению в ней бактерицидных веществ. Метод этот, однако, должен применяться с осторожностью и достаточно опытными руками (см. Бира метод). — Более широкого применения в деле лечения А. заслуживает метод Klapp ’а —отсасывание из вскрытого А. гноя при помощи стеклянных колоколов с разреженным воздухом (см. рис. 5). Особенно широкое применение метод этот получил при А. молочной железы (см. рис. 6). Чтобы пользоваться этим методом, необходимо иметь запас колоколов разных размеров и баллон или насос для разрежения в них воздуха. Края колокола перед применением должны быть смазаны жиром. При гнойных острых маститах после произведенного разреза отсасывать гной следует ежедневно до 45 мин. Колокол приводят в действие на 5 минут, затем отнимают его на одну—две мин., отсасывают опять 5 мин. и т. д. С таким же успехом способ Klapp ’а применяется при ограниченных гнойниках на всей поверхности тела, но его следует избегать при А. на лице вследствие возможности наличия глубоких тромбофлебитов, нарушить естественное течение которых довольно опасно в виду близости венозных коллекторов мозга.—Далее, следует упомянуть неспецифическую и специфическую протеинотерапию. Парэнтераль-ное введение чужеродного белка (протеина) вызывает как реакцию во всем теле, так и очаговую в воспаленной области. Общие явления выражаются лихорадкой, потрясающим ознобом, потом, увеличением числа лейкоцитов, ускорением пульса и дыхания. Местно в области инфильтрата отмечается увеличение припухлости, красноты и болезненности. Эти явления ведут к более быстрому рассасыванию или размягчению. Неспецифическая протеинотерапия (молоко, новопротин, казеозан) с успехом применяется при воспалительных процессах в женской половой сфере, в хирургии— при ограниченных А. более хронич. течения, напр., при А. потовых желез в подмышечной впадине, при гнойниках паховых желез ит. д., при чем рассасывание иногда наступает уже после 3—4 впрыскиваний молока. Большое значение в хирургии, и в частности при лечении А. более хрон. течения, имеет специфическая протеинотерапия—аутовакцинация, т. к. она побуждает организм вырабатывать специфические антитела против возбудителей нагноения.
Аутовакцина представляет собой ослабленные или убитые разводки взятых из болезненного очага больного бактерий, которые вводятся в тело того же больпого парэнтерально. Аутовакцинация дает организму специфическую искусственную иммунизацию и, подобно неспецифической протеинотерапии, активирует все его клетки. В общем, аутовакцинация дает хорошие результаты при паранефритах, при хрон. остеомиэлитах, при гонорройных осложнениях вообще и при гнойниках в частности, но она не может заменить операции, напр., при острых гнойных остеомиэлитах и вообще при горячих абсцессах.
В связи с аутовакцинотерапией следует отметить и метод аутопиотерапии, введенный в практику Makai ’ем и пропагандируемый клиникой Спасокукоцкого. Сущность этого метода состоит в том, что в подкожную клетчатку вводится гной из собственного гнойника больного (подробно о технике метода—см. Аутопиотерапия).
Что касается холодных и натечных А., развивающихся в результате бугорчатки костей, то до наст, времени остается в силе правило—никогда их не вскрывать разрезом; после такого вскрытия следует ихороз-ное воспаление гнойной полости, нередко со смертельным исходом. Лучшее лечение таких А.—это опорожнение их проколом и введение в полость йодоформенной эмульсии. Повторные проколы часто ведут к запустению полости. Когда по тем или другим причинам опорожнение А. проколом невозможно, его можно опорожнить операцией, но с тем, чтобы были зашиты и капсула полости и операционная рана. Разумеется, главное внимание должно быть уделено при этом основному страданию.
Лит.: Никифоров М. Н. и Абрикосов А. И., Основы патологической анатомии, ч. 1 и 2, Гиз, М.—Л., 1927—28; Aschoff L., Pathologische Anatomie, Jena, 1923; Buzello A., Die Chirurgie, herausg. v. Kirschner M. u. Nordmann О., В. I, B.— Wien, 1926; Lexer E., Lehrbuch der allgemeinen Chirurgie, Stuttgart, 1922. В. Брайцев.
Абсцесс лечение Краткая медицинская энциклопедия
Абсцесс (гнойник, нарыв) — ограниченное скопление гноя в тканях вследствие гнойного воспаления с расплавлением тканей и образованием полости. Причиной возникновения А. является проникновение в ткани гноеродных микробов (стафилококков, стрептококков, кишечной палочки и пр.) через поврежденные кожные покровы (ссадина, рана), а также в результате гематогенного метастазирования при общей гнойной инфекции (метастатический А.). Причиной А. могут быть нарушения правил асептики при лечебных манипуляциях. Так наз. «асептический» А. может возникнуть при введении в ткани скипидара, сулемы и других веществ.
А. бывают в различных органах и тканях (кожа, подкожная клетчатка, печень, легкие, почки, мозг и т. д.). Различают А. острые и хронические, одиночные и множественные. При острых А., доступных осмотру и пальпации, наблюдаются местные симптомы: боль, резко усиливающаяся при прикосновении и давлении, припухлость и напряжение ткани, покраснение кожи. Вначале при пальпации определяется уплотнение (воспалительный инфильтрат), а в дальнейшем появляется симптом флюктуации. Он объясняется наличием гноя в полости А. Кроме местных симптомов, развиваются общие явления: недомогание, разбитость, головная боль, повышение температуры.
При расположении А. глубоко в тканях и во внутренних органах (печень, почки и др.) местных симптомов обнаружить не удается. Распознавание А. в этих случаях возможно только на основании общих клинических проявлений заболевания и специальных исследований: изучение картины крови, рентгенография. При хроническом А. признаки острого воспаления могут отсутствовать, выявляются припухлость, болезненность, симптом флюктуации.
Лечение. При остром А. до образования полости А. (т. е. когда имеется только местная боль и припухлость) полезно применение холода. Если боль не стихает и появляются другие местные симптомы [усиление красноты кожи, признаки лимфангита (см.)], следует перейти к применению тепла (грелки, согревающие компрессы, физиотерапия). Рекомендуются антибиотики (пенициллин от 600 тыс. до 1 млн. Е Д в сутки), сульфаниламиды (стрептоцид по 0,5—1 г 3—4 раза в сутки), жаропонижающие средства (ацетилсалициловая к-та, амидопирин и т. д.).
При размягчении воспалительного инфильтрата и при хроническом А. необходима операция —- разрез с последующим лечением раны по общим правилам терапии ран, заживающих вторичным натяжением (см. Раны, ранения). Для вскрытия небольших кожных и подкожных А. достаточна местная анестезия 0,5% раствором новокаина. При крупных А. показан наркоз. Небольшие А. можно вскрыть в условиях поликлиники, больные с крупными А. и выраженной общей реакцией должны быть госпитализированы.
Профилактика. Во избежание развития А. необходимо строго соблюдать правила личной гигиены, правила асептики при инъекциях, обработке ран, тщательно обрабатывать каждое, даже самое небольшое, повреждение кожных покровов (смазывание спиртовым раствором йода, наложение лейкопластырной, коллоидной, клеоловой повязок).
А. внутренних органов — см. статьи по названиям органов (головной мозг, легкие, печень и др.).
