Основы ухода за больными
Основы ухода за больными
Основы ухода за больными режим гигиена переноска
Режим Больничный режим обеспечивает своевременное и правильное питание больных, необходимое лечение и санитарно-гигиенические мероприятия. В зависимости от распорядка дня строится работа всего медицинского персонала. К подъему больных, т. е. к 7 ч утра, подготавливаются инвентарь для утреннего туалета больных и уборки помещений. Включают свет в палате, проветривают помещение, открывая фрамуги или окна в зависимости от сезона. Ослабленным больным подают таз и воду для умывания, выносят плевательницы и судна, перестилают постели. Больным, находящимся на строгом постельном режиме, подают подкладные судна и мочеприемники до завтрака. Мочу или кал для лабораторного исследования собирают также до завтрака. Младшая медицинская сестра умывает тяжелобольных, подмывает больных, страдающих недержанием мочи или кала, атакже женщин с выделениями из влагалища и лежачих больных.
Во время завтрака, с 8 до 9 ч, младшая медицинская сестра готовит все необходимое для уборки помещений при двухстепенном обслуживании больных, а при трехстепенном —переодевает халат, тщательно моет руки и помогает постовой сестре кормить тяжелобольных.
Во время уборки (после завтрака) необходимо открыть форточки и проветрить палату. Больные должны быть хорошо укрыты. Уборку палат и всех остальных помещений производят влажным способом 3 раза в день. Осветленный раствор хлорной извести готовят следующим образом: в 10 л холодной воды растворяют 1 кг хлорной извести и помещают в темную стеклянную бутыль. Раствор отстаивается 12 ч, затем его сливают и хранят в темном месте, так как на свету хлорная известь, разлагаясь, теряет свои дезинфицирующие свойства. На одно ведро воды следует брать 200 г осветленного раствора. Уборку производят щеткой, шваброй, тряпками, смоченными дезинфицирующими растворами. Влажную уборку младшая медицинская сестра проводит в резиновых перчатках.
Начинают уборку в палате с прикроватных столиков: стирают с них пыль, следят, чтобы не было скоропортящихся продуктов, и оставляют только необходимое: мыло, зубной порошок, книги или журналы для чтения, печенье, варенье, конфеты. Фрукты и скоропортящиеся продукты должны находиться в холодильнике. На окнах хранить продукты категорически запрещается. Затем вытирают пыль с подоконников, плафонов, кроватей и остальной мебели. Подметать палату следует от окон и стен по направлению к двери, к середине палаты.
После обеда производят влажное подметание с дезинфицирующим раствором и проветривание. В зависимости от сезона и погоды на время дневного сна желательно оставлять открытыми фрамуги или форточки. Всякие виды уборки, громкие разговоры, хождение, хлопань. дверыо, телефонные разговоры в это время строго воспрещаются.
Посетители допускаются в определенные дни недели и в определенное время. Они не должны садиться на кровать, громко разговаривать или смеяться, сообщать неприятные новости, приносить запрещенные продукты. Медицинская сестра, соблюдая вежливость в обращении с посетителями, обязана следить, чтобы они не утомляли больного разговорами, не кормили недозволенными продуктами и т. д.
После ужина медицинская сестра выполняет вечерние назначения и гасит свет в палатах. В ночное время персонал наблюдает за сном больных, за тяжелыми и беспокойными больными. Ножки мебели должны быть снабжены резиновыми колпачками, дверные петли тщательно смазаны, соприкасающиеся поверхности обиты резиной. В ночное время в палате при необходимости включают не общий свет, а настольный светильник.
На посту медицинской сестры должен быть шкаф для медикаментов и медицинского инструментария, стол с запирающимися ящиками для хранения историй болезни, телефон и настольная лампа. Над столом — щит сигнализации из палат. Рядом со столом находится сейф для сильнодействующих и ядовитых средств. Если нет сейфа, то над столом медицинской сестры имеются два шкафчика (А и Б), запирающихся па ключ. Ключ хранится у старшей или, в ее отсутствие, у постовой сестры. Рабочее место медицинской сестры должно содержаться в образцовой чистоте. На посту медицинской сестры имеются стеклянные шкафы с медикаментами. Необходимо следить, чтобы на каждой полочке была надпись: “Внутренние”, “Наружные”, “Инъекции”. Весь медицинский инструментарий раскладывают с учетом его назначения и частоты пользования.
Режим лечебно-охранительный. В каждом лечебном учреждении имеется свой внутрибольничный режим — определенный порядок, установленный в данном учреждении. Одно из важных условий лечебно-охранительного режима — охрана психики больного, благоприятные условия, обеспечивающие больным физический и психический покой.
Важно устранять отрицательные эмоции, которые могут быть вызваны у больных видом предметов медицинского ухода (окровавленные куски марли, шприцы и скальпели со следами крови, тазики, наполненные ватой и грязными бинтами, и т. д.). Большое значение имеет хорошая организация досуга больных, чтобы отвлечь их от мыслей о своем заболевании. Желательно оборудовать специальную комнату отдыха или использовать коридоры: разместить стенды для книг, журналов, установить телевизор, который могут смотреть ходячие больные. В этой же комнате ходячих больных могут посещать родственники. В свободное время больные могут заниматься чтением, настольными играми, рукоделием, слушать радио через наушники. Большое значение имеют прогулки на свежем воздухе, особенно летом.
Гигиена больного
Белье больничное: простыни, наволочки, пододеяльники, пеленки, рубашки, кальсоны, косынки, халаты, пижамы, полотенца и др. Чистое белье хранится в бельевой, находящейся в отделении. Грязное — в отдельном помещении, расположенном недалеко от отделения, в специальных ящиках или бачках. По мере накопления они опорожняются, и белье отправляют в прачечную. Все белье должно иметь метку и штамп отделения. В каждом отделении работает сестра-хозяйка, на которой лежит ответственность за регулярную смену белья и своевременную отправку грязного белья в прачечную. Один раз в 7—10 дней производится банный день со сменой белья, но если в отделении имеются тяжелобольные с непроизвольным мочеиспусканием или дефекацией, то сестра-хозяйка обязана оставлять младшей медицинской сестре несколько дополнительных комплектов чистого белья для смены. Белье, загрязненное выделениями или кровью, замачивают в осветленном растворе хлорной извести, сушат и затем направляют в прачечную.
Приготовление постели. В связи с тем что больной большую часть времени находится в постели, важно, чтобы она была удобной и опрятной, сетка — хорошо натянутой с ровной поверхностью. Поверх сетки кладут матрац бе-з бугров и впадин. Для ухода за больными очень удобен матрац, состоящий из отдельных секций.
Матрац должен быть достаточно толстым, с ровной, упругой поверхностью, бугры и впадины на нем недопустимы. Подушки должны быть достаточных размеров, мягкие (перовые, пуховые). Одеяла в зависимости от сезона должны быть байковыми или шерстяными и обязательно мягкими.
Наматрацник следует чаще чистить и проветривать, чтобы удалить неприятный запах, а при необходимости дезинфицировать.
Постельное белье — простыни, пододеяльники, наволочки — должно быть чистым, белым. Простыни на постелях тяжелобольных не должны иметь рубцов и швов, а наволочки — узлов и застежек на стороне, обращенной к больному. Одновременно с постельным бельем больной получает полотенце.
Постель больных с непроизвольным мочеиспусканием и выделением кала должна иметь специальные приспособления. Чаще всего пользуются подкладным резиновым судном, а матрац и подушку обшивают клеенкой. Кроме того, для таких больных применяют специальные матрацы, состоящие из трех частей: средняя часть имеет приспособление для судна. Постельное белье таким больным меняют чаще, чем обычно — по мере загрязнения.
Если у больной женщины имеются обильные выделения из половых органов, то для сохранения чистоты постели под больную подкладывают клеенку и сверху небольшую простынку •— подстилку. Подстилку меняют не реже 2 раз в сутки, а при надобности и чаще.
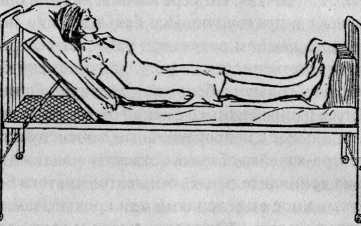
Если больному нужно придать полусидячее положение в постели, то, помимо подголовника, ему нужно сделать упор для ног (рис. I)1, чтобы больной не сползал.
Смена постельного белья. Постель больного регулярно — утром, на ночь и перед дневным отдыхом — необходимо перестилать. Санитарка стряхивает крошки с простыни, расправляет ее, взбивает подушки. Больного на это время можно посадить на стул. Если же ему нельзя двигаться, то нужно переложить вдвоем на край кровати, затем, расправив на освободившейся половине матрац и простыню, удалить с них крошки и переложить больного на убранную половину постели. То же самое проделать с другой стороны.
Простыня должна быть такого размера, чтобы матрац был закрыт ею сверху, по бокам и со стороны торцов. Края простыни следует подогнуть под матрац.
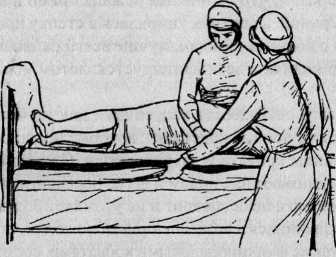
Смена простыни под тяжелобольным требует от персонала определенного навыка. Если больному разрешено поворачиваться на бок, сначала, осторожно приподняв его голову, убрать из-под нее подушки. Затем помогают ему повернуться на бок, лицом к краю кровати. На освободившейся половине постели, находящейся за спиной больного, скатывают грязную простыню так, чтобы она в виде валика легла вдоль его спины. На освободившееся место кладут чистую, также наполовину скатанную простыню. Затем больному помогают лечь на спину и повернуться на другой бок. После этого он окажется лежащим на чистой простыне лицом к противоположному краю кровати. Далее убирают грязную и расправляют чистую простыню (рис. 2)1.
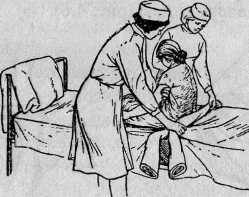
Если больному нельзя совершать активные движения, простыню можно сменить другим способом. Начиная с головного конца кровати скатывают грязную простыню, приподнимая вдвоем с санитаркой голову больного и верхнюю часть туловища. На место грязной кладут скатанную в поперечном направлении чистую простыню и расправляют ее на освободившемся месте. Затем на чистую простыню кладут подушку и опускают на нее голову больного. Далее, приподняв таз больного, грязную простыню сдвигают к ножному концу кровати. На ее месте расправляют чистую. После этого остается грязную простыню удалить. Расправив чистую до конца матраца, заправляют края ее под него (рис. 3)1.
Оба способа смены простыни при всей ловкости ухаживающих неизбежно причиняют много беспокойства больному. Поэтому иногда целесообразнее перестелить постель, переложив его на каталку.
Нижняя подушка должна быть из пера, а верхняя —- из пуха. Их кладут таким образом, чтобы нижняя лежала прямо и выдавалась немного из-под верхней, а верхняя упиралась в стенку кровати. Больному дают одеяло с пододеяльником, лучше всего байковое, так как оно хорошо проветривается и дезинфицируется: летом можно давать тканевые одеяла.
Ножки кровати снабжаются колесиками для удобства передвижения. Имеются также особые подставки, которые подводятся под головной и ножной концы кровати и закрепляются. С их помощью кровать несколько приподнимают над полом и легко передвигают. Такой способ передвижения кровати не беспокоит и не утомляет больных. Для тяжелобольных, нуждающихся в возвышенном положении, пользуются подголовниками, а также функциональными кроватями, состоящими из трех подвижных секций. С помощью ручек можно плавно и бесшумно придать больному удобное для него положение в постели. Возле кровати ставят прикроватный столик, где находятся вещи больного. Тяжелобольные пользуются специальными столиками, которые передвигаются и могут быть использованы для еды или чтения.
Смена нательного белья. В стационаре проводится после гигиенической ванны один раз в 7—10 дней. Неопрятным, потливым или очень ослабленным больным по мере надобности белье меняют чаще.
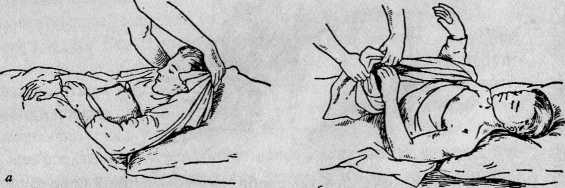
Рубашки тяжелобольному меняют следующим образом: слегка приподняв верхнюю часть туловища, собирают ее со спины к шее. Приподняв руки больного, снимают рубашку через голову, а затем освобождают от рукавов руки (рис. 4,а)1. Если одна рука у больного повреждена, то рукав снимают сначала со здоровой руки, а затем с больной. Чистую надевают в обратном порядке: сначала, начиная с больной руки, надевают рукава, затем надевают рубашку через голову и расправляют вдоль спины (рис. 4).
Подмывание больных. Больных, длительное время находящихся в постели и не принимающих каждую неделю гигиеническую ванну, необходимо несколько раз в день подмывать, так как скопление мочи и кала в области паховых складок может привести к нарушению целости кожи и образованию пролежней. Подмывание производят слабым раствором калия перманганата или другим дезинфицирующим веществом. Раствор должен быть теплым (30—32°С). Для подмывания нужно иметь кувшин, корнцанг и стерильные ватные шарики. Чаще всего подмывают женщин.
При подмывании под ягодицы подкладывают судно. Больная должна лежать на спине, согнув ноги в коленных суставах и немного разведя в бедрах. В левую руку берут кувшин с теплым дезинфицирующим раствором и поливают на наружные половые органы к заднему проходу (сверху вниз) один раз. После этого сухим ватным тампоном в том же направлении протирают кожу. Подмывание можно производить из кружки Эсмарха, снабженной резиновой трубкой, зажимом и влагалищным наконечником, направляя на промежность струю воды или слабого раствора калия перманганата.
22 Мужчин подмывать значительно проще. Положение больного также на спине, ноги согнуты в коленях, под ягодицы подкладывают ~ судно и направляют струю воды на промежность и паховые складки. /' Ватным тампоном протирают кожу, затем сухим ватным тампоном вытирают ее насухо; если имеется опрелость в паховых складках, их смазывают вазелином или любым жиром.
Подкладывание судна. Судно — один из самых необходимых предметов ухода за тяжелобольными. Судна делают из фаянса, из металла с эмалевым покрытием и из резины. Они имеют различную форму с большим круглым отверстием сверху и сравнительно небольшим отверстием в трубке, отходящей с одной стороны судна. Большое отверстие сверху снабжено крышкой. Чистое судно должно стоять под кроватью больного па скамеечке.
Если у больного возникает потребность освободить кишечник, его следует прежде всего отгородить от других больных ширмой. Перед употреблением судно ополаскивают теплой водой и оставляют в нем немного воды. Откинув одеяло, больного просят согнуть ноги в коленях и помогают ему, подводя левую руку под крестец, приподнять таз. Держа правой руКОй открытое судно за трубку, подводят его под ягодицы так, чтобы промежность оказалась над большим отверстием, а трубка—между бедрами в сторону колен. Прикрыв больного одеялом, оставляют его на время одного. Затем судно вынимают из-под больного, прикрывают крышкой и уносят в уборную. После освобождения от содержимого .„судно следует тщательно вымыть щеткой, продезинфицировать 3% ра-уггвором хЛОрамина или 1—2% раствором хлорной извести, ополоснуть и поставить на скамеечку под кровать больного.
Для мытья суден в последнее время выпускаются специальные машины. Иногда индивидуальные судна хранятся не у постели больного, а в уборной в специальном шкафу с пронумерованными ячейками.
Больные, находящиеся на строгом постельном режиме, вынуждены совершать в постели и мочеиспускание. Для этого существуют особые сосуды — мочеприемники. Изготавливаются они из стекла или металла и имеют овальную форму с вытянутым в короткую трубку отверстием. Форма трубки-отверстия женского и мужского мочеприемников несколько различна. Женщины чаще пользуются не мочеприемником, а судном. Мочеприемники, так же как и судна, должны быть индивидуальными. Подавать их нужно чистыми и нагретыми, тотчас же освобождать от мочи и, вымыв, возвращать больному в чистом виде. Так как моча часто дает осадок, пристающий к стенкам мочеприемника в виде налета и издающий неприятный аммиачный запах, время от времени мочеприемники необходимо мыть слабым раствором соляной кислоты.
Стрижка ногтей. Для стрижки ногтей используют маленькие ножницы. Стричь следует так, чтобы не поранить кожу. После процедуры ножницы дезинфицируют, протирают ваткой, смоченной спиртом или 0,5% раствором хлорамина.
Уход за кожей. Больные в стационаре принимают гигиеническую ванну или душ не менее одного раза в неделю. Если ванна и душ противопоказаны, то вместо них ежедневно делают обтирания. Особенно это относится к тем больным, которые нуждаются в повторных подмываниях (непроизвольное испражнение или мочеиспускание).
Лицо, шею полагается мыть ежедневно. Если больной находится на строгом постельном режиме, в этом ему помогают медицинская сестра и санитарка. Руки следует мыть утром, перед едой и после всякого загрязнения в течение дня, особенно после посещения уборной.
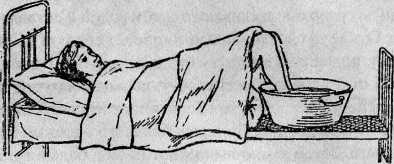
Ноги нужно мыть ежедневно на ночь теплой водой с мылом. Больному, находящемуся на постельном режиме, ноги следует мыть 2—3 раза в неделю, поставив тазик на кровать (рис. 5)..
Кожа половых органов и заднего прохода в обычных условиях требует ежедневного обмывания. Ходячие больные для этой цели пользуются биде (Биде — специальный формы унитаз с подачей теплой воды вертикальной струей), лежачих—подмывают не менее 2 раз в сутки. Для этого под женщину подкладывают клеенку, подводят судно и предлагают, согнуть в коленях ноги, развести их. Из кружки Эсмарха, снабженной резиновой трубкой, зажимом и влагалищным наконечником, направляют на промежность струю воды или слабого раствора перманганата (марганцовокислого) калия. Одновременно стерильным ватным шариком, зажатым корнцангом или длинным пинцетом, производят несколько движений в направлении от половых органов к заднему проходу. Другим ватным шариком осушают кожу промежности, ведя шарик в том же направлении.
Подмышечные области, паховые складки, складки кожи под молочными железами, особенно у тучных людей с повышенной потливостью, требуют частого мытья. В противном случае в них развиваются опрелости. Защитные свойства кожи при этом снижаются, а микробы получают возможность проникать в организм и вызывать заболевание.
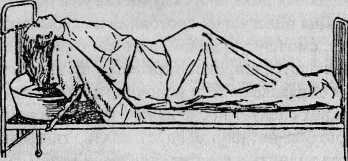
Уход за волосами. У больных, длительное время находящихся в постели, требуется постоянное наблюдение за волосами. Мужчин стригут коротко; раз в неделю проводят гигиеническую ванну и моют голову. Женщинам, имеющим длинные волосы, их ежедневно расчесывают густым гребешком, индивидуальным для каждой больной. Чужими расческами пользоваться категорически запрещается. Короткие волосы расчесывают от корней к концам. Длинные разделяют на параллельные пряди и медленно расчесывают от концов, стараясь их не выдергивать. Густой гребень, смоченный в растворе уксуса, хорошо вычесывает перхоть и грязь. Чтобы лучше промыть голову, следует применять различные шампуни, детское мыло. Если состояние больного позволяет, голову ему моют во время гигиенической ванны. Если больной длительное время не встает, голову ему моют в постели (рис. 6)2. Во время намыливания следует хорошо протереть кожу под волосами. Затем волосы ополаскивают и насухо вытирают, после чего тщательно расчесывают. За состоянием волосистой части головы больных сестра следит ежедневно.
Уход за полостью рта. Ходячие больные ежедневно чистят зубы утром или вечером. После приема пищи прополаскивают рот подсоленной водой (1/4 чайной ложки поваренной соли на стакан воды) или слабым раствором калия перманганата. Тяжелобольным, которые не могут самостоятельно чистить зубы, после каждого приема пищи медицинская сестра должна протирать рот. Для этого она берет пинцетом ватный шарик и смачивает его в 5% растворе борной кислоты, или 2% растворе натрия гидрокарбоната, или слабом растворе калия перманганата, или в теплой кипяченой воде. После этого больной ополаскивает рот.
У тяжелобольных часто развивается стоматит — воспаление слизистой оболочки полости рта. Появляются боль при приеме пищи, слюнотечение, повышается температура. Медикаментозное воздействие на слизистую оболочку заключается в проведении так называемой аппликации или орошения. Аппликация — накладывание стерильных марлевых салфеток, смоченных в дезинфицирующем растворе (2% раствор хлорамина или 0,1% раствор фурацилина), на 3—5 мин. Эту процедуру повторяют несколько раз в день. Можно делать аппликации с болеутоляющими средствами. Орошение производят с помощью кружки Эсмарха, шприца Жане или резиновой груши. Грудь больного накрывают клеенкой, придают ему положение полусидя, в руках он держит почкообразный лоток, который подносит к подбородку для стекания промывной жидкости. Медицинская сестра, оттягивая шпателем поочередно то левую, то правую щеку, вводит наконечник и орошает полость рта. Под давлением струи происходит механическое вымывание частиц пищи, гноя и т. д. Кружка Эсмарха должна находиться на расстоянии 1 м выше головы больного. Этим обеспечивается достаточная сила струи.
Наконечник до процедуры кипятят, а после — промывают проточной водой и хранят в 2% растворе хлорамина или растворе фурацилина 1:5000.
Иногда у больных появляются сухость губ и болезненные трещины в углах рта. Для облегчения состояния на губы накладывают марлевую салфетку, смоченную водой, а потом смазывают губы любым жиром. Не разрешается широко открывать рот, дотрагиваться до трещин и срывать образовавшиеся корочки, пользоваться зубной щеткой. Полоскать рот следует после каждого приема пищи.
Зубные протезы на ночь следует спять, тщательно промыть с мылом и до утра хранить в чистом стакане, а утром снова промыть и надеть.
У больных с высокой температурой или тяжелым нарушением кровообращения иногда встречается афтозный стоматит, при котором появляется очень неприятный запах изо рта, удручающе действующий на больного и окружающих. Борьба с афтозным стоматитом заключается в лечении основного заболевания, а также полоскании рта веществами, уничтожающими запах, — 2% раствором натрия гидрокарбоната или 1% раствором натрия хлорида, другими антисептиками и дезодорантами полости рта.
Уход за ушами. В наружном слуховом проходе выделяется желтовато-коричневая масса — сера, скопления которой могут образовать серные пробки и послужить причиной снижения слуха. Уход за здоровыми ушами выражается в регулярном мытье их теплой водой с мылом. Ни в коем случае не следует чистить наружный слуховой проход острыми предметами. Так можно повредить барабанную перепонку или стенки прохода. Серную пробку удаляют из уха струей воды. Это делает медицинская сестра под наблюдением врача после предварительного осмотра им больного. Больного сажают, плечо прикрывают клеенкой. Под ухом, прижимая к шее, он держит почкообразный лоток. В шприц емкостью 100 мл набирают воду температуры 37°С, па наконечник шприца надета резиновая трубка, чтобы во время промывания не поранить слуховой проход. Оттянув ушную раковину кзади и кверху, направляют струю воды по верхне-задней стенке слухового прохода. Серная пробка вымывается целиком или отдельными частями. Слуховой проход после промывания высушивают ватой, навернутой на зонд, и протирают спиртом.
Если из уха выделяется гной, то наружный слуховой проход следует регулярно очищать сухим или влажным способом. Для сухой очистки берут ушной зонд с нарезкой и навертывают на него немного ваты так, чтобы она выдавалась над концом зонда в виде кисточки. Вату берут первым и вторым пальцами левой руки, кладут на нее конец зонда так, чтобы он не доходил до ее края. Слегка сжимая вату пальцами левой руки вместе с зондом, правой рукой вращают зонд по ходу часовой стрелки. Намотанную ватную кисточку обжигают, пронося над пламенем спиртовки. Затем огонь сбивают энергичным движением руки. Обжиганием достигается стерилизация поверхностного слоя ваты. Обработанной таким образом ватной кисточкой вытирают гной в наружном слуховом проходе. Вводить кисточку в слуховой проход нужно очень осторожно, оттянув ушную раковину кзади и кверху. Для того, чтобы использованную вату снять с зонда, необходимо, придерживая ее марлевой салфеткой или кусочком ваты, вращать зонд против часовой стрелки. Процедуру эту повторяют каждый раз свежей обожженной ватной кисточкой, пока слуховой проход нс станет сухим.
Если в слуховом проходе имеются гнойные корки, которые сухим способом удалить трудно, их можно вымыть так же, как серную пробку. Шприц в этом случае наполняют не водой, а слабым дезинфицирующим раствором перманганата калия или борной кислоты 37°С. После процедуры больной должен наклонить голову в сторону промытого уха. После того, как из уха вытекли остатки жидкости, слуховой проход тщательно очищают сухим способом и на 2—3 часа вводят в него стерильную полоску марли (турунду).
Уход за носом. Очистить полость носа от выделений можно сухим и влажным способом. Слизь и гной удаляют из носовых ходов ватной кисточкой, смоченной вазелином, ментоловым, персиковым или каким-нибудь другим маслом. Если в носу много сухих корок, то можно его промыть из специальной леечки или из чайной ложки. Для промывания берут слабые дезинфицирующие растворы (перманганат калия, борную кислоту), подогретые перед вливанием. Влитый в одну половину носа раствор вытекает через другую или через рот и стекает в лоток, поддерживаемый больным. Больного необходимо предупредить, чтобы во время промывания носа он не делал глотательных движений и не разговаривал, так как при этом инфицированная жидкость через евстахиеву трубу может попасть в среднее ухо и вызвать его воспаление.
Уход за глазами. Глаза промывают в случаях, когда имеются выделения, склеивающие ресницы, а также при химических ожогах. Голову больного слегка запрокидывают назад, подставляя с височной стороны лоток для стекания жидкости. Промывание делают дистиллированной водой, холодной кипяченой водой, физиологическим раствором. При ожогах для промывания глаз берут жидкость в зависимости от причины ожога. Перед выполнением процедуры медицинская сестра тщательно моет руки.
Жидкость набирают в резиновый баллон или специальный сосуд — ундинку. Сильной струей жидкости промывают сначала края сомкнутых век, затем первым и вторым пальцами левой руки их раздвигают и промывают глазное яблоко, направляя струю от виска к носу. Для промывания глаз можно использовать просто стерильный комочек ваты, который смачивают в соответствующей жидкости и отжимают над глазом.
Основы ухода за больными Транспортировка
Транспортировка больных. Транспортировка больного в отделение может осуществляться несколькими путями. Вид транспортировки определяет врач. Больных в удовлетворительном состоянии направляют в палату в сопровождении медицинского работника. В ряде случаев целесообразно доставить больного в отделение на носилках, установленных на специальной каталке. Каждая каталка должна быть заправлена чистой простыней и одеялом в зависимости от сезона. Белье меняют после каждого больного. Одеяла проветривают, а после инфекционных больных направляют на дезинфекцию. При отсутствии лифта тяжелобольных поднимают на носилках два или четыре человека, идущих в ногу; больного несут головой вперед и приподнимают нижний ножной конец носилок. При спуске больного несут ногами вперед, также приподнимая ножной, нижний конец носилок.
В настоящее время многие больницы снабжены специальным транспортом, который доставляет больных в отдаленные от приемного отделения корпуса.
Тяжелобольных, находящихся в шоковом состоянии, без предварительной санитарной обработки, минуя приемное отделение, направляют непосредственно в отделение, где имеется палата интенсивного наблюдения. Тяжелобольных, которым нельзя двигаться, перекладывают с носилок на постель с большой осторожностью, соблюдая определенные правила: носилки ставят ножным концом к головному концу кровати. Если площадь палаты не позволяет, носилки ставят параллельно кровати, а медицинский персонал становится между носилками и кроватью лицом к больному. Необходимо заранее продумать, как поместить носилки относительно кровати, чтобы избежать неудобных и лишних движений. Это зависит от размера палаты и расположения коек.
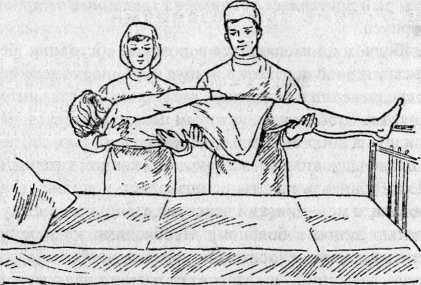
При отсутствии каталок больного могут транспортировать:
-
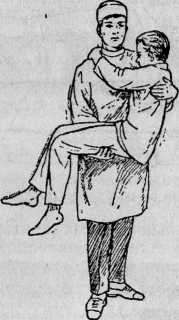
1) один человек, тогда больной держится за шею санитара (рис. 7)1;
-
2) два человека — один держит ноги и ягодицы больного, другой поддерживает спину и голову (рис. 8)1;
-
3) три человека — один держит ноги, другой — поясницу и часть спины, третий —спину и голову (рис. 9)1.
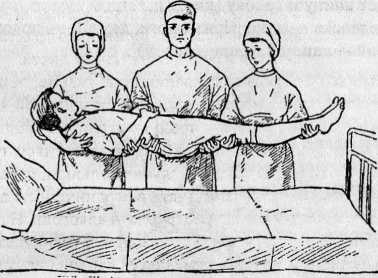
9. Переноска больного тремя санитарами
Особенности ухода за .больными кожными и венерическими заболеваниями
Кожные болезни в большинстве случаев являются результатом общей патологии организма и часто связаны с изменениями внутренних органов. При возникновении кожных заболеваний большую роль играет чувствительность кожи к разнообразным веществам белкового, растительного и минерального происхождения. Многие кожные заболевания (экзема, нейродерматозы, пузырчатка и др.) сопровождаются тягостными субъективными ощущениями (зуд, жжение, болезненность), что нарушает сон, делает больных раздражительными. Лечение больных, страдающих кожными заболеваниями, должно быть строго индивидуальным и комплексным. Оно состоит из возможного выявления и исключения основной причины заболевания, применения общих терапевтических и наружных медикаментозных средств, рационального и полноценного питания.
Питание больных с кожными заболеваниями зависит от особенностей того или иного дерматоза и сопутствующего фона. В тех случаях, когда кожное заболевание развивается у лиц с обменными нарушениями или патологией желудочно-кишечного тракта, органов кровообращения, назначается и соответствующая диета.
Ряд кожных заболеваний (крапивница, экзема, нейродермит, почесуха) в значительной мере обусловлен повышенной чувствительностью к тем или иным пищевым продуктам (пищевая аллергия к молоку, яйцам, меду, шоколаду, рыбным продуктам, мясу, грибам, землянике, цитрусовым ит. д.). В этом случае больным, страдающим зудящими дерматозами, назначают диету с ограничением острой, пряной пищи, им запрещается также употреблять алкоголь. Нарушение углеводного обмена играет важную роль при фурункулезе У больных чешуйчатым лишаем нередко отмечается нарушение холестеринового обмена. При пиодермитах назначается диета с ограничением углеводов, при чешуйчатом лишае — с ограничением продуктов, богатых холестерином.
При дерматозах, сопровождающихся развитием острых воспалительных генерализованных очагов поражения, мокнутием, показана бессолевая диета, обильное питье и назначение диуретических средств, способствующих выведению из организма токсических продуктов.
При кортикостероидной терапии в рацион больного необходимо ввести достаточное количество белковых продуктов. При синдроме пониженного питания, связанного с приемом фторсодержащих кортикостероидов, рекомендуется добавление крахмалистых веществ, продуктов, богатых витамином С, калием.
Диета с ограничением соли, острой и пряной пищи, с исключением из рациона питания яиц, рыбы, грибов, земляники, цитрусовых, леда, шоколада и пр. назначается беременным женщинам, кормящим матерям, которые в прошлом страдали аллергическими дерматозами.
Общая медикаментозная терапия. Многие лекарственные вещества вводят в организм в виде внутримышечных, подкожных или внутривенных инъекций. Непосредственно перед этим кожу больного обрабатывают спиртом без йода, так как он при повышенной чувствительности кожи и некоторых дерматозах может вызвать раздражение и способствует обострению заболевания. При мокнущих формах экземы, дерматитах, крапивнице, экссудативной эритеме и других дерматозах, имеющих наклонность к экссудации, часто применяют внутривенные вливания 10% раствора хлорида кальция, 30% раствора гипосульфита натрия. Хлорид кальция необходимо вводить медленно. Больного следует предупредить, что во время вливания и некоторое время после окончания его появляется чувство жара.
Внутривенное введение новокаина может вызвать головокружение, головную боль. После процедуры больные должны некоторое время полежать.
Перед введением антибиотиков медицинская сестра должна выяснить у больного, применял ли он их раньше и как переносил. При введении антибиотиков должны строго соблюдаться указания врача о величине дозы и интервалах между инъекциями. Пенициллин должен вводиться не менее 5—6 раз в сутки, так как его терапевтическая концентрация в организме удерживается в продолжении 3—4 ч.
Для поддержания постоянно высокой концентрации пенициллина в случае, если препарат невозможно вводить с равномерными интервалами в течение суток, назначают пролонгированные препараты (бициллин). Это позволяет вводить их один раз в сутки и даже 1 раз в неделю.
Бициллин вводят только внутримышечно в верхнюю наружную часть ягодицы двухмоментным способом. Сначала вводят стерильную иглу диаметром 0,8 мм и длиной 60 мм и затем антибиотик. При появлении крови из иглы последнюю извлекают и делают инъекцию в другое место: попадание антибиотика в сосуд может привести к грозному осложнению — эмболии. В случае плохого самочувствия во время инъекции пенициллинов введение их должно быть немедленно прекращено.
Медицинская сестра, производящая инъекцию антибиотиков, должна надевать тонкие резиновые перчатки и перед началом работы смазывать руки силиконовым кремом. Медицинские сестры, страдающие аллергическими заболеваниями, в связи с возможным развитием поливалентной сенсибилизации не должны контактировать с антибиотиками.
Ряд медикаментозных средств при их непереносимости может вызвать токсикодермию или обострение аллергического дерматоза: известны случаи новокаиновой или аминазиновой экземы. Поэтому перед введением указанных препаратов следует расспросить больного о возможном применении и переносимости данных препаратов в прошлом. При малейших признаках осложнения или обострения основного дерматоза препарат необходимо отменить.
Методы неспецифической и стимулирующей терапии широко применяются при различных кожных заболеваниях.
Применение наружных лекарственных средств. Примочки применяют при острых воспалительных процессах на коже, сопровождающихся образованием эрозивно-мокнущих участков (экзема, дерматит), жжением, зудом, а также при ушибах и кровоизлияниях в кожу. Лечебное действие примочки основано на воздействии влажного холода, поэтому необходимы холодные (ледяные) лекарственные растворы (перманганат калия 1:2000, 2—3% раствор борной кислоты или фурацилина 1:10 000 и др.).
Сестра готовит стерильные марлевые салфетки, стерильный медицинский лоток и охлажденный лекарственный раствор. Если примочки необходимо делать на лицо, то предварительно из бумаги делают выкройку, намечая отверстия для рта, ноздрей, глаз. Затем по выкройке вырезают марлю в виде маски. Для того, чтобы дольше сохранялся холод, количество слоев марли для примочек должно быть не менее 5—7.
Охлажденный лекарственный раствор в количестве 200—250 мл (в зависимости от площади примочки) наливают в лоток, смачивают в нем приготовленную марлевую салфетку, отжимают и быстро накладывают на пораженный участок. Нельзя допускать согревания марли, поэтому ее смачивают каждые 5—10 мин в охлажденном растворе. Обычно примочки назначают в течение всего дня с перерывом на 1—2 ч или дважды (вечером и утром).
Осложнениями при излишнем использовании примочек являются значительная сухость кожи, трещины, чувство стягивания кожи.
Повязки влажно-высыхающие действуют влажным теплом и применяются при экземе, экссудативном нейродермите и др. Эти заболевания характеризуются развитием ограниченных очагов поражения кожи с выраженным инфильтратом и мокнутием. Сложенную в 10—■ 15 слоев марлю смачивают в одном из лекарственных растворов (см. Примочки), отжимают и накладывают на пораженный участок тела. Поверх марли накладывают компрессную бумагу (без ваты) и забинтовывают. Повязки меняют по мере их высыхания через 4—6 ч. В случае присыхания насильственно снимать повязку не следует, необходимо отмачивать марлю тем же лекарственным раствором.
Противопоказаниями к применению влажно-высыхающих повязок являются гнойничковые заболевания кожи и генерализованные острые воспалительные процессы.
Компрессные повязки (компресс согревающий) основаны на длительном действии влажного тепла. Применяются они как средство, способствующее рассасыванию ограниченных инфильтратов кожи, подкожной жировой клетчатки и мышц, как рассасывающее и отвлекающее средство при хронических заболеваниях суставов и связочного аппарата. Противопоказания: нарушения целостности кожного покрова, гнойничковые заболевания кожи (импетиго, язвенная пиодермия, фурункулез и т. п.), острые воспалительные процессы, сопровождающиеся мокнутием.
Сестра готовит бинт, марлевые салфетки, компрессную бумагу, вату, медицинский стерильный лоток, пинцет и необходимые лекарственные вещества (свинцовая вода, гулярдова вода, 5% раствор спирта, камфорное масло и др.). Лекарственные вещества должны быть комнатной температуры, за исключением масла, которое предварительно подогревают до 38—39°С. В случае применения компресса на мошонку для фиксации целесообразно использовать суспензорий.
Компресс меняют 2 раза в сутки. По завершении процедуры кожу протирают 30-40% спиртом, винным уксусом или одеколоном. Насухо протирают полотенцем и тепло укрывают. Повторно компресс накладывают спустя 30—40 мин.
При применении горячего компресса марлевую или полотняную салфетку смачивают в горячей воде (45—50°С), отжимают и быстро прикладывают к коже. Дальнейшая техника такая же, как и при согревающем компрессе. Однако фиксировать его лучше полотенцем, так как меняют горячий компресс каждые 10—15 мин.
Осложнения от компрессных повязок проявляются мацерацией кожи, дерматитом, зудом, гнойничковыми заболеваниями и др. За исключением гнойничковых заболеваний, эти явления быстро проходят.
Повязки клеевые применяют при лечении трофических язв голеней, варикозном расширении вен. Перед процедурой больной, предварительно забинтовав язву, моет ноги с мылом, коротко подстригает ногти на стопах, азатем в течение 10—15 мин лежит на кушетке, подняв ногу вверх под углом 35—40°. Для удобства под ногу больного помещают подставку. Всю процедуру в дальнейшем проводят при возвышенном положении конечности. Здоровые участки кожи протирают спиртом. Между пальцами закладывают кусочки ваты, пересыпанные тальком. Из сложенной в 5—6 слоев марли вырезают участок, по площади соответствующий контурам язвы, пропитывают его клеевой массой (окись цинка и желатин — по 25 г, глицерин — 60 г, вода — 120 мл), заранее разогретой на водяной бане при 40—42°С. Затем в клеевой массе пропитывают бинты и в три слоя делают черспицсоб-разную повязку от пальцев стоп до коленного сустава.
После того как поверхность засыхает (15—20 мин), се присыпают тальком, а затем бинтуют сухим бинтом (съемный бинт). Последний меняют по мере его промокания отделяемым от язвы (через 3—4 дня). С клеевой повязкой больному разрешают ходить. Снимают ее через 15—20 дней. Вследствие уменьшения отека конечности клеевая повязка может стать подвижной. В этом случае ее немедленно сменяют. Осложнениями клеевой повязки, кроме потертости, могут быть дерматит, экзематизация, пиодермия. Противопоказаниями к наложению клеевой повязки являются острые воспалительные процессы кожи, экзема, пиодермиты и т. д.
Повязки мазевые применяют с целью более глубокого проникновения в кожу лекарственных средств, содержащихся в мазях или пастах. Под повязки чаще всего наносят пасты или мази.
Пасты — смесь равных частей жировой основы и порошкообразных веществ. К ним добавляют различные лекарственные средства (нафталан, ихтиол, деготь, кислоты и т. д.). Пасты обладают подсушивающим действием и применяются при поверхностных воспалительных процессах (экзема, нейродемит, дерматиты и пр.).
Мази, в отличие от пасты, имеют менее густую консистенцию, так как содержат больше жировой основы. В мази вводят различные лекарственные вещества (антибиотики, серу, ихтиол, деготь и т. д.). Мази широко применяют при различных дерматозах при наличии чешуек, корок, трещин, при хронических воспалительных процессах и т. д.
Пасты или мази наносят на очаги поражения шпателем и легким его движением размазывают полосками. На поверхность смазанного участка накладывают стерильную марлю и забинтовывают (не более 2—3 туров бинта). При наличии массивных корок поверх мази накладывают компрессную бумагу, которую плотно фиксируют бинтом (мазевая компрессная повязка). Это способствует разрыхлению и более быстрому отторжению корок. При паразитарных заболеваниях, поражающих значительные участки кожи (чесотка и др.), мазь втирают в кожу, нанеся предварительно небольшое количество ее на ладонь. Некоторые сильнодействующие вещества (нафталанская нефть, деготь, ихтиол) иногда применяют в чистом виде без какой-либо основы. Марлевым или ватным тампоном их наносят на кожу только в пределах указанного врачом участка.
Обычно смазывание пораженных участков пастой или мазью производят 1—2 раза в день, а чистым дегтем, ихтиолом — раз в 1—2 дня. Противопоказанием к применению мазевых повязок являются острые воспалительные процессы на коже, сопровождающиеся мокнутием.
Частое применение мазей, их неправильное нанесение (втирание вместо легкого смазывания и т. п.) может вызвать обострение заболевания. При возникновении раздражения кожи — красноты, отека, зуда или болезненных ощущений процедуру надо прекратить. Пасты не следует наносить на участки тела, густо покрытые волосами.
Обтирания и смазывания кожи различными растворами (спиртовым, салициловой кислоты и др.) применяют при хронических распространенных дерматозах: кожном зуде, обыкновенных угрях, себорее и пр.
Ватный и марлевый тампон смачивают в необходимом растворе, немного отжимают и наносят на кожу больного легкими продольными движениями. При наличии волос обтирание проводят по направлению их роста. При гнойничковых заболеваниях (фурункулез, импетиго и пр.) кожу обтирают вокруг очагов поражения от периферии к центру.
Втирание — введение лекарственных веществ в виде жидкости или мази через кожу. Втирание производят в участки здоровой кожи там, где она тоньше и не покрыта волосами (сгибательная поверхность предплечий, задняя поверхность бедер, боковые поверхности грудной клетки, живот). Если втирание необходимо проводить на участках кожи, покрытых волосами, их предварительно сбривают. При таких заболеваниях, как эритразма, отрубевидный лишай, чесотка, гнездное выпадение волос и т. д., втирание производят в очаги поражения.
Перед втиранием кожу больного (если она не поражена) нужно вымыть с мылом. Небольшое количество мази или жидкости наносят на кожу. Продольными и круговыми движениями производят втирание до тех пор, пока поверхность кожи не станет сухой.
Противопоказанием к втиранию является наличие острого и подостро протекающих воспалительных очагов поражения на коже (экзема, дерматиты, токсидермия и др.).
Взбалтываемые смеси (“болтушки”), содержащие порошкообразные вещества (чаще цинк) в масле или борно-спиртовом растворе, употребляются при дерматитах, эритродермиях, токсидермиях и т. д. Взбалтываемые смеси на коже быстро высыхают; при пользовании ими не требуется накладывание повязки. Перед употреблением их взбалтывают, ватным или марлевым тампоном наносят на пораженный участок, после чего присыпают тальком или окисью цинка. Нельзя применять взбалтываемые смеси при обильном мокнутии, излишней сухости пораженных участков кожи, локализации очагов поражения на волосистых участках.
Пластырь — густой консистенции липкая мазевая основа, покрытая непроницаемой материей, которая может содержать активные лекарственные вещества. Пластырь, не имеющий лекарственных веществ, используется для фиксации повязок на коже и при лечении трофических язв. Пластырь, содержащий лекарственные вещества (ртуть, салициловую кислоту, мочевину и др.), оказывает интенсивное воздействие в глубь тканей и поэтому используется при фурункулах, бородавках, онихомикозах, ограниченных гиперкератозах. Противопоказанием к применению пластыря являются острые воспалительные процессы кожи: экзема, дерматиты, токсидермии и т. д. Перед нанесением пластыря кожу тщательно обезжиривают спиртом, волосы сбривают. Для фиксации повязки применяют обычный пластырь. Его разрезают на полоски необходимой длины, а затем накладывают таким образом, чтобы центральная часть отрезанной полоски пластыря была прижата к повязке, а концы — к обезжиренной коже. Если пластырь плохо пристает к коже, его слегка подогревают.
Обычный липкий пластырь является эффективным методом лечения трофических язв. С этой целью его накладывают черепицеобразно следующим образом: нарезают несколько полосок пластыря такой величины, чтобы они были больше язвы на 1,5—2 см. Кожу у краев язвы протирают спиртом и, начиная с верхнего полюса язвы, прижимают поочередно приготовленные полоски пластыря. Каждую последующую полоску пластыря накладывают ниже и так, чтобы она покрывала часть предыдущей полосы. Таким образом, заклеивают всю язву. Меняют пластырную черепицеобразную повязку при трофических язвах один раз в 7—8 дней.
Размер пластыря, содержащего медикаментозные вещества, должен соответствовать площади очага поражения, меняют его один раз в 2—3 дня. В целях меньшей травматизации кожи при снятии пластыря целесообразно его края отмочить спиртом.
Осложнением при применении пластыря может явиться дерматит, который быстро исчезает после назначения соответствующих средств (взбалтываемые смеси, примочки и т. п.).
Вайны и души. Вода очищает кожу от остатков лекарственных веществ, корок, разрыхляет утолщенный роговой слой эпидермиса, оказывает положительное влияние на нервную систему, регулирует кровообращение. Применение общих ванн, душа показано при псориазе, эритродермиях, нейродерматозах. Больным гнойничковыми заболеваниями, экземой, при острых воспалительных процессах на коже обычные гигиенические ванны и душ противопоказаны. В таких случаях здоровую кожу вокруг очагов поражения, места естественных складок протирают камфорным или салициловым спиртом, осушают и присыпают тальком.
Ногти больных кожными заболеваниями должны быть коротко острижены. Рекомендуется белье из гладкой хлопчатобумажной ткани.
При некоторых болезнях кожи (красная волчанка, фотодерматозы, повышенная чувствительность кожи к солнечным лучам) рекомендуется избегать длительного пребывания на солнце. Кожу пораженных участков необходимо защищать от прямого облучения защитными мазями и кремами (кремы “Луч”, “Весна”, “Щит” и др.). Эти больные должны быть трудоустроены таким образом, чтобы в условиях производства они не подвергались воздействию различных видов лучистой энергии и воздействию высокой температуры. При дру-1 их заболеваниях (туберкулезная волчанка, некоторые формы чешуи ■ чатого лишая) рекомендуется принимать солнечные ванны.
Смотри также;
Особенности ухода за больными с поражениями глаз
Особенности ухода за больными с заболеваниями уха, горла и носа
Особенности ухода за хирургическими больными
Литература
1Гагунова Е. Я. Общий уход за больными. — М.: “Медицина”. — 1973, с. 47 Там же, с. 48.
